Facharzt des Artikels
Neue Veröffentlichungen
Hyposphagma
Zuletzt überprüft: 04.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
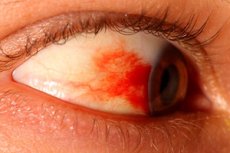
Eine subkonjunktivale oder intraokulare Blutung, auch Hyposphagma genannt, tritt auf, wenn ein kleines Blutgefäß beschädigt ist und dadurch eine geringe Menge Blut unter die Bindehaut austritt. Hyposphagma beeinträchtigt die Sehfunktion nicht und ist nur äußerlich sichtbar. In den meisten Fällen erfordert dieses Phänomen keine spezielle Therapie und verschwindet bei gesunden Menschen innerhalb weniger Wochen ohne Eingriff. Eine Notfallversorgung kann nur erforderlich sein, wenn Hyposphagma durch ein schweres Trauma, einen starken Druckanstieg (intraokular oder arteriell) oder andere Ursachen verursacht wird. [ 1 ]
Epidemiologie
Genaue Statistiken zum Auftreten von Hyposphagma werden nicht geführt, da die meisten Menschen mit relativ kleinen subkonjunktivalen Blutungen einfach keinen Arzt aufsuchen. Die Inzidenz von Hyposphagma lag in einer Studie mit 8.726 Patienten bei 2,9 % und nahm mit dem Alter zu, insbesondere bei den über 50-Jährigen. [ 2 ] Außerdem kommt es am häufigsten bei jungen Erwachsenen im späten Teenageralter und mittleren Alter vor;
Als häufigste Ursache der Pathologie gelten erhöhter Blutdruck (Hypertonie, körperliche oder Stressüberlastung, Gewichtheben, Erbrechen usw.) sowie Verletzungen:
- Arbeitsunfälle;
- Sportverletzungen (am häufigsten beim Fußball, Hockey, Tennis, Baseball, Boxen, Paintball).
Seltener sind Augenverletzungen, die durch das Auslösen eines Airbags bei einem Unfall entstehen.
Hyposphagma kommt auch bei Kindern häufig vor – es entsteht oft durch Schläge und Berührungen bei aktiven Spielen.
Ursachen Hypophagma
Eine der Hauptursachen für ein Trauma der Kapillaren, die in das Blutversorgungssystem der Bindehaut und des Bindehautsacks gelangen, ist Bluthochdruck. Blut mit erhöhter Kraft wirkt auf fragile Kapillarwände, die durchbrechen, es kommt zu Blutungen im subkonjunktivalen Raum und es bildet sich ein Hyposphagma.
Der Blutdruck in den Kapillaren kann aus vielen Gründen ansteigen, zum Beispiel:
- direktes Trauma der Augen, des Kopfes, der Halswirbelsäule;
- unzureichende Blutgerinnungsfunktion;
- Leukämie; [ 3 ]
- chronische Herz-Kreislauf-Erkrankungen wie Bluthochdruck, koronare Herzkrankheit, Arteriosklerose, Zustand nach einem kürzlichen Herzinfarkt;
- Petechiales Hyposphagma kann bei fieberhaften systemischen Infektionen wie Zoonosen (Tsutsugamushi-Krankheit, Typhus, Leptospirose), Typhus, Malaria, Meningokokken-Septikämie, subakuter bakterieller Endokarditis, Scharlach, Diphtherie, Grippe, Pocken und Pocken auftreten.[ 4 ],[ 5 ]
Die akute hämorrhagische Konjunktivitis, hervorgerufen durch Enterovirus Typ 70, Coxsackievirus Variante A24 und seltener Adenovirus Typ 8, 11 und 19, ist durch eine plötzlich einsetzende follikuläre Konjunktivitis mit Schleimausfluss, Epiphora, Photophobie, Lidödem und Bindehautchemosis gekennzeichnet. Sie ist häufig mit multiplen petechialen Blutungen in der oberen Lid- und Bulbuskonjunktiva oder ausgedehnten subkonjunktivalen Blutungen, insbesondere im temporalen Bereich, verbunden.[ 6 ],[ 7 ]
Bei 22,9 % von 61 jungen, immunkompetenten Männern während einer Masernepidemie wurde zusätzlich zur Konjunktivitis, einem bekannten diagnostischen Merkmal von Masern, ein Hyposphagma festgestellt.[ 8 ] Bei Patienten mit Windpocken und normaler Thrombozytenzahl wurde von einer einseitigen Hyposphagma-Entwicklung nach dem Auftreten typischer Hautausschläge berichtet, ohne dass weitere Komplikationen am Auge auftraten.[ 9 ]
- chronische Erkrankungen des Magen-Darm-Trakts, begleitet von Stuhlgang, häufiger oder anhaltender Verstopfung;
- Atemwegserkrankungen, die mit Husten- oder Niesanfällen einhergehen, wie asthmatische Bronchitis, Keuchhusten, Lungenentzündung, Tuberkulose usw.;
- Enterovirus-hämorrhagische Konjunktivitis;
- infektiöse und entzündliche Darmerkrankungen, Vergiftungen mit Erbrechen;
- alle Krankheiten oder Zustände, bei denen es zu Erstickung kommen kann.
- Konjunktivochalasis. [ 10 ], [ 11 ]
- okuläre Amyloidose. [ 12 ], [ 13 ]
Hyposphagma kann nach chirurgischen Eingriffen (insbesondere nach einer Laserkorrektur der Sehkraft), nach retro- und parabulbärer Verabreichung von Medikamenten [ 14 ], [ 15 ] und bei Frauen – nach der Geburt (insbesondere bei schweren Geburten, die mit einer langen Presswehenperiode verbunden sind) auftreten.
Risikofaktoren
Bindehautkapillaren sind im Vergleich zu anderen Gefäßen gleichen Kalibers im Körper anfälliger und fragiler. Ihre Integrität kann durch verschiedene äußere und innere Faktoren beeinträchtigt werden. Alkoholmissbrauch, regelmäßiges Rauchen, Mangel an Vitaminen und Spurenelementen sowie Hypoxie spielen eine besondere Rolle. Unter dem Einfluss solcher Ursachen verschlechtert sich die Kapillarfragilität, und periodisches Hyposphagma kann chronisch werden und zu vorübergehenden Sehstörungen führen.
Als häufigste auslösende Faktoren für die Entstehung eines Hyposphagmas gelten berufliche Tätigkeiten oder die Ausübung bestimmter Sportarten, die das Verletzungsrisiko für Kopf, Sehorgane, Hals und Wirbelsäule erhöhen. Weitere mögliche Ursachen sind Durchblutungsstörungen, Herz-Kreislauf-Erkrankungen, Diabetes mellitus, Arteriosklerose und Bluthochdruck. [ 16 ] In diesen Fällen erfolgt die Behandlung des Hyposphagmas entsprechend der Grunderkrankung. Es wird angenommen, dass ein signifikanter Anstieg der Häufigkeit von der Zunahme der systemischen Hypertonie nach 50 Jahren abhängt; auch Diabetes mellitus, Hyperlipidämie und Antikoagulanzientherapie treten mit zunehmendem Alter häufiger auf.
Bei Arteriosklerose und Bluthochdruck leiden absolut alle Gefäße im Körper: Sie verlieren an Elastizität und werden spröde. Arterien verengen sich, während sich Venen im Gegenteil ausdehnen. [ 17 ]
Bei Patienten mit Diabetes mellitus entwickelt sich häufig eine Angiopathie der Netzhautgefäße (diabetische Retinopathie), die neben einem Hyposphagma auch durch eine Netzhautablösung mit irreversiblem Verlust der Sehfunktion kompliziert werden kann.
Andere, weniger häufige Faktoren, die zur Entwicklung eines Hyposphagmas führen können, sind:
- Tumorprozesse, die die Sehorgane, das Gehirn und die Wirbelsäule betreffen; [ 18 ], [ 19 ]
- Myopie, Uveitis, Iritis;
- Gefäßdefekte;
- körperliche und nervliche Überlastung.
- Kontaktlinsengebrauch. Die Häufigkeit von Hyposphagma im Zusammenhang mit Kontaktlinsen wird mit 5,0 % angegeben.[ 20 ]
- Einnahme bestimmter Medikamente. Neben Antikoagulanzien und Thrombozytenaggregationshemmern wurden in der Literatur auch einige Medikamente beschrieben, die mit Hyposphagma (SCH) in Zusammenhang stehen. Es ist zu beachten, dass eine Interferontherapie bei Patienten mit chronischer Virushepatitis subkonjunktivale Blutungen verursachen kann. Retinopathie und antivirale Therapie, einschließlich polyethylenglykoliertem Interferon plus Ribavirin, können neben vaskulären ophthalmologischen Nebenwirkungen auch Hyposphagma verursachen. [ 21 ], [ 22 ]
Pathogenese
Hyposphagma ist die Freisetzung von Blut (hämorrhagische Flüssigkeit) aus dem Gefäßnetz der Bindehautmembran mit anschließender Ansammlung im Raum zwischen der Sklera (weiße Membran des Auges) und der Bindehaut. Die okuläre Bindehaut ist die äußere Fasermembran, die sich an der Innenseite der Augenlider und dem äußeren Teil des Auges befindet. Optisch handelt es sich um einen dünnen transparenten Film, durch den jede subkonjunktivale Blutung deutlich sichtbar ist: Vor dem Hintergrund der Proteinmembran erscheinen rote Flecken, Streifen oder Flecken, die ihre Farbe gelblich oder dunkel verfärben können.
Die Bindehautmembran ist für die Aufrechterhaltung der Sehfunktion von großer Bedeutung: Die Membranstrukturen produzieren Tränensekret, ohne das der Hydrolipidhaushalt der Augen gestört wird. Darüber hinaus ist die Membran mit zahlreichen kleinen Kapillaren – Gefäßen mit kleinem Durchmesser – durchsetzt. Die Wände der Bindehautkapillaren sind sehr anfällig und brüchig. Sie können leicht verletzt werden, wenn der Blutdruck leicht ansteigt – insbesondere bei Hustenanfällen, Erbrechen, starken Vibrationen usw. [ 23 ]
Das aus dem verletzten Kapillargefäß austretende Blut fließt unter das Bindegewebe, vermischt sich mit Tränensekreten und es entsteht ein hämorrhagisches Sekret, das als Hyposphagma bezeichnet wird.
Symptome Hypophagma
Die Symptome eines Hyposphagmas sind logisch und eindeutig: Aus dem einen oder anderen Grund (schlechte Gerinnung, Thrombozytenanomalien, Erkrankungen der Endothelmembran usw.) tritt Blut aus einem Kapillargefäß aus und bildet ein Blutgerinnsel, das als eigenartiger scharlachroter Fleck erscheint. [ 24 ]
Die meisten Patienten mit Hyposphagma äußern keine eindeutigen Beschwerden über Sehstörungen oder ausgeprägte Beschwerden und Schmerzen. Neben äußeren Manifestationen sind weitere Symptome äußerst selten und können nur für den dritten Grad des Hyposphagmas charakteristisch sein, wenn der Bereich der Hämatomschädigung ¾ des gesamten subkonjunktivalen Raums überschreitet. In einer solchen Situation kommen folgende Anzeichen eines Hyposphagmas hinzu:
- ein leichtes Unbehagen, das Sie beim Blinzeln stören kann;
- ein leichtes Fremdkörpergefühl im Auge, ohne dass ein stechendes oder schneidendes Gefühl auftritt;
- der rote Fleck ist äußerlich auch aus großer Entfernung sichtbar.
Da die Bindehautmembran keine sensorischen, lichtwahrnehmenden Neuronen besitzt, hat das Auftreten eines Hyposphagmas keine Auswirkungen auf die Funktion des visuellen Analysesystems und daher wird die Sehschärfe (sowohl zentral als auch peripher) nicht beeinträchtigt.
Der Moment der Blutung und der Bildung eines Hyposphagmas bleibt meist unbemerkt. Die ersten Anzeichen bemerkt man erst beim Blick in den Spiegel. Auf dem weißen Teil des Auges findet sich ein roter (blutiger) Fleck unterschiedlicher Größe. In den meisten Fällen treten weder Schmerzen noch eine Verschlechterung des Sehvermögens auf.
Traumatisches Hyposphagma des Auges
Eine durch ein Trauma verursachte subkonjunktivale Blutung lässt sich visuell leicht feststellen. Der Hyposphagmafleck kann klein oder sehr groß sein und mehr als die Hälfte oder sogar die gesamte Oberfläche des Augapfels einnehmen oder sogar darüber hinausreichen.
Ein kleines Hyposphagma ist nicht gefährlich, verursacht keine Sehbehinderung und verschwindet innerhalb kurzer Zeit spurlos. Es ist jedoch wichtig zu verstehen, dass eine ausgedehnte traumatische Blutung auf eine subkonjunktivale Ruptur der Sklera hinweisen kann, die wiederum auf eine offene Augenverletzung hinweist. Für einen Facharzt ist es wichtig, eine durchgehende Ruptur der Sklera bei ausgedehntem Hyposphagma auszuschließen. Dies wird bei der Durchführung von Diagnostik berücksichtigt, die notwendigerweise eine Diaphanoskopie und Revision der Sklera umfasst, sowie bei der Bestimmung des Symptoms von Pripechek - Schmerzen in der Projektion der subkonjunktivalen Schädigung der Sklera bei Patienten mit massivem Hyposphagma beim Abtasten mit einem Glasstab. Das Symptom wird nach vorläufiger Anästhesie des Augapfels beurteilt.
Bühnen
Das Hyposphagma wird je nach Bereich der subkonjunktivalen Blutung unterteilt:
- Bei einem Hyposphagma Grad I ist der subkonjunktivale Raum zu weniger als ¼ gefüllt, wobei für den Patienten praktisch keine Beschwerden auftreten.
- Bei einem Hyposphagma Grad II beträgt die Füllung des subkonjunktivalen Raums ¼ bis ½ und die Symptome sind äußerst schwach.
- Im Stadium III ist mehr als die Hälfte des subkonjunktivalen Raums betroffen. Patienten bemerken möglicherweise leichte Beschwerden beim Blinzeln. Schmerzen und Sehstörungen sind nicht typisch.
Wenn mehr als ¾ des subkonjunktivalen Raums ausgefüllt sind, spricht man von einem ausgeprägten dritten Stadium des Hyposphagmas. Der Zustand kann mit stärkeren Beschwerden und dem unangenehmen Gefühl eines Fremdkörpers im Auge einhergehen. In einer solchen Situation ist ein Arztbesuch erforderlich.
Komplikationen und Konsequenzen
Hyposphagma wird sehr selten durch andere Pathologien kompliziert. Die hämorrhagische Flüssigkeit, die sich zwischen Bindehaut und Sklera ansammelt, löst sich allmählich auf, der Fleck verschwindet. Wie schnell dieser Prozess abläuft, hängt von mehreren Faktoren ab, vor allem vom Grad der Blutung. Dies lässt sich anhand der Farbe des Hyposphagmas bestimmen.
Ein roter Fleck zeigt an, dass nur wenige Kapillaren beschädigt sind. Dieses Problem verschwindet in der Regel nach einigen Tagen, die Kapillaren erholen sich schnell und ohne Folgen.
Ein burgunderfarbener Fleck, der etwa 50 % der weißen Oberfläche bedeckt, verschwindet innerhalb von 2–3 Wochen ohne Komplikationen.
Ein blutgerinnselartiger Fleck, der sich über mehr als 50 % der Augenoberfläche erstreckt, weist auf eine Schädigung des Sehgewebes hin. In einer solchen Situation sind Komplikationen mit Hyposphagma möglich. Es ist besser, qualifizierten Arzt aufzusuchen.
In schweren Fällen kann die Sehschärfe und -qualität abnehmen, Funken, Lichtblitze und fliegende Punkte können vor den Augen auftreten. Die Möglichkeit einer Infektion mit der Entwicklung von Infektions- und Entzündungsprozessen im Auge ist nicht ausgeschlossen.
Hyposphagma hat ein eher unangenehmes Aussehen, aber dieses Phänomen sollte nicht erschrecken: Trotz der äußeren Erscheinungen beeinträchtigt der blutige Fleck weder den allgemeinen Gesundheitszustand noch die Funktionalität der Sehorgane. Wenn der Fleck jedoch groß ist oder wiederkehrt, ist es notwendig, einen Augenarzt aufzusuchen.
Diagnose Hypophagma
Die erste Phase der Diagnose eines Hyposphagmas besteht aus einer äußeren Untersuchung, einer Beurteilung des Sehzustands des Auges, der Bestimmung der Größe des Flecks und des Ausmaßes des betroffenen subkonjunktivalen Raums.
Um die Möglichkeit von Infektionen und entzündlichen Prozessen in der Bindehaut auszuschließen, wird eine Biomikroskopie durchgeführt. Um andere mögliche Blutungen und Blutungen in der vorderen Augenkammer zu identifizieren, wird eine Gonioskopie durchgeführt – ein Verfahren, bei dem die Vorderkammer mit einer Spaltlampe und einer speziellen Brille – einer Goniolense – untersucht wird.
Bei der Untersuchung ist es für den Arzt sehr wichtig, eine Schädigung der Integrität des zentralen Venengefäßes der Netzhaut sowie der Netzhaut selbst und des Sehnervs auszuschließen. Zu diesem Zweck wird eine Ophthalmoskopie des Augenhintergrunds durchgeführt.
Laboruntersuchungen auf Hyposphagma umfassen eine allgemeine Blutuntersuchung mit Koagulogramm. Eine solche Diagnostik ist notwendig, um mögliche provozierende Faktoren zu identifizieren, die eine systemische Therapie erfordern. Wir sprechen von hämostatischen Störungen, Koagulopathien und Hämoglobinopathien usw.
Patienten mit Hyposphagma wird im Rahmen der Erkennung ophthalmologischer Pathologien, Sehstörungen, Herz-Kreislauf-Erkrankungen und hämatopoetischer Organe eine instrumentelle Diagnostik verschrieben. In einigen Fällen sind folgende diagnostische Verfahren erforderlich:
- Ultraschalluntersuchung der Bauchorgane;
- Ultraschalluntersuchung der Brustorgane und des Herzens;
- Angiographie;
- MRT des Gehirns;
- Fluoroskopie.
Anhand der Untersuchungsergebnisse kann der Arzt ein vollständiges Krankheitsbild erstellen, die Ursache des Hyposphagmas ermitteln und eine Diagnose stellen.
Differenzialdiagnose
Es ist sehr wichtig, das gewöhnliche Hyposphagma von anderen Krankheiten mit ähnlichen klinischen Manifestationen zu unterscheiden, insbesondere von Hypophthalmus und Hyphäma.
Mit Hyposphagma |
Mit Hyphäma |
Bei Hämophthalmus |
|
Ort der Blutung |
Im subkonjunktivalen Raum |
In der vorderen Augenkammer im Bereich der Iris |
Im Glaskörper |
Photophobie |
Abwesend |
Gegenwärtig |
Gegenwärtig |
Das Auftreten von "Nebel" vor den Augen |
Abwesend |
Gegenwärtig |
Gegenwärtig |
Funktionsstörung des visuellen Analysemechanismus |
Erst im Stadium III der Pathologie, wenn das Blutgerinnsel mehr als ¾ des subkonjunktivalen Raums ausfüllt |
Gegenwärtig |
Gegenwärtig |
Neurologische Symptome |
Keiner |
Wahrscheinlich |
In den meisten Fällen sind sie vorhanden |
Wen kann ich kontaktieren?
Behandlung Hypophagma
Bei der überwiegenden Mehrheit der Patienten mit Hyposphagma verschwindet die Pathologie innerhalb von 1-3 Wochen ohne Eingriff: Eine spezielle Behandlung ist nicht erforderlich. Die erste in der Literatur beschriebene Behandlung war die Lufttherapie (AIR THERAPY). [ 25 ] Nur manchmal ist eine Therapie erforderlich, die die zugrunde liegende Ursache der Blutung beseitigt. Beispielsweise verschreibt der Arzt Medikamente zur Korrektur der Blutgerinnung usw.
Je nach Indikation kann der Arzt bei Hyposphagma folgende Medikamente verschreiben:
- Antimikrobielle äußerliche Mittel – Augentropfen Levofloxacin, Levomycetin, Tobrex – werden bei nachgewiesenen Infektionsprozessen im Auge verschrieben.
- Präparate zur Beseitigung trockener Schleimhäute – Vizin, Taufon, künstliche Tränen – werden verschrieben, um eine ausreichende Feuchtigkeit aufrechtzuerhalten und die Zellregeneration zu aktivieren. Dank solcher Präparate wird der präkorneale Tränenfilm stabilisiert und verdickt und die Absorption des Hyposphagmas beschleunigt. Diese Präparate werden 5-6 mal täglich in die Augen geträufelt.
- Präparate mit angioprotektiven und gefäßerweiternden Eigenschaften – Diosmin, Pentoxifyllin, Vincarmin – erleichtern die Kapillardurchblutung, stärken die Gefäßwände und machen sie elastisch. Darüber hinaus verhindern Angioprotektoren eine Gefäßstauung im Hyposphagma.
Die medikamentöse Behandlung wird durch die Einnahme von Multivitaminkomplexpräparaten ergänzt. Dies ist notwendig, um die Sehfunktion zu korrigieren und den Zustand der Kapillarwände zu verbessern. Die Komplexe müssen unbedingt Ascorbinsäure, die Vitamine A und E, B sowie Chrom und Zink enthalten. Wenn das Hyposphagma einen chronisch-rezidivierenden Verlauf angenommen hat, wird die Vitamindosis erhöht und Vitamin P hinzugefügt.
Patienten mit schwerem Hyposphagma aufgrund einer akuten hämorrhagischen Konjunktivitis erhalten nasale und temporale subkonjunktivale Injektionen eines Gewebeplasminogenaktivators.[ 26 ], [ 27 ], [ 28 ]
Patienten mit Bluthochdruck, Diabetes und Arteriosklerose werden gegen die entsprechenden Erkrankungen behandelt. Wenn ein Patient mit Hyposphagma Thrombozytenaggregationshemmer oder Antikoagulanzien eingenommen hat, [ 29 ] werden diese abgesetzt und eine umfassende Untersuchung des Körpers mit anschließender Korrektur der Verschreibungen durchgeführt.
Verhütung
Es gibt keine spezifischen vorbeugenden Maßnahmen zur Vorbeugung von Hyposphagma. Ärzte raten, im Voraus über die Vorbeugung von Kopfverletzungen und insbesondere Augenverletzungen nachzudenken und zu diesem Zweck bei beruflichen Tätigkeiten, beim Sport usw. Schutzausrüstung zu verwenden. Darüber hinaus ist es wichtig, die eigene Gesundheit zu erhalten und Blutdruck und Blutzuckerspiegel zu überwachen.
Auch präventive Maßnahmen können darauf abzielen, die Funktion des Herz-Kreislauf-Systems zu optimieren, die Gefäßwand zu stärken und ihre Elastizität zu gewährleisten:
- Die Ernährung sollte vollständig und abwechslungsreich sein und pflanzliche Produkte enthalten, die reich an Vitaminen und Mineralstoffen sind. Der regelmäßige Verzehr von Seefisch, Gemüse, Beeren und Hülsenfrüchten ist unbedingt erforderlich. Diese Produkte stärken das Kapillarnetz und beugen Gefäßbrüchigkeit vor.
- Um eine Gewebehypoxie zu vermeiden, sollten Sie körperlich aktiv bleiben und täglich mindestens 1–1,5 Stunden spazieren gehen.
- Bei Berufsgefahren ist es wichtig, die Sehorgane mit Hilfe spezieller Schutzschilde oder Brillen zu schützen.
- Täglich sollten Augenübungen durchgeführt werden, die eine Reihe von Übungen zur Aufrechterhaltung des Gefäßtonus und zur Verbesserung der Mikrozirkulation umfassen. Typischerweise bestehen solche Übungen aus wiederholtem Schielen, Blinzeln, Drehen der Augäpfel usw.
Um Hyposphagma vorzubeugen, ist mindestens einmal jährlich ein Augenarztbesuch erforderlich. Bei somatischen Erkrankungen – insbesondere Diabetes oder Bluthochdruck – ist eine obligatorische ärztliche Untersuchung alle sechs Monate wichtig.
Prognose
Hyposphagma ist ein pathologischer Zustand, der durch die Freisetzung von Blut und hämorrhagischer Flüssigkeit in den Raum zwischen dem Weiß des Auges und der Bindehaut gekennzeichnet ist. Der Zustand geht in der Regel nicht mit der Entwicklung von Komplikationen einher und verschwindet innerhalb weniger Tage (manchmal Wochen) von selbst. Eine spezielle Behandlung ist in den allermeisten Fällen nicht erforderlich. Die Notwendigkeit einer medikamentösen Therapie entsteht bei der Entwicklung von Infektions- und Entzündungsprozessen oder bei Vorliegen von Primärerkrankungen, die als Anstoß für das Auftreten von Hyposphagma dienten. [ 30 ]
Im Allgemeinen ist die Prognose für Patienten mit Hyposphagma meist günstig. Praktizierende Augenärzte weisen darauf hin, dass diese Erkrankung sehr selten zu schwerwiegenden Komplikationen führt.
Bei chronisch rezidivierendem Hyposphagma wird empfohlen, mindestens alle 6 Monate einen Arzt zur Vorsorgeuntersuchung aufzusuchen. Regelmäßige Untersuchungen tragen dazu bei, das Rückfallrisiko zu minimieren.

