Facharzt des Artikels
Neue Veröffentlichungen
Hypertrophe faserige Gingivitis
Zuletzt überprüft: 29.06.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
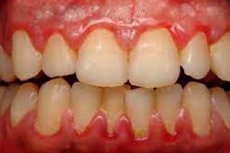
Parodontalerkrankungen und ihre Folgen sind für Patienten häufig ein Grund, zum Zahnarzt zu gehen. Unter den parodontalen Pathologien nehmen hyperplastische Prozesse im Zahnfleischgewebe einen bedeutenden Anteil ein. Die fibröse hypertrophe Gingivitis ist eine chronische entzündliche Erkrankung, die mit einem reaktiven Wachstum von fibrösen Bindegewebselementen und basalen Strukturen des Zahnfleischepithels einhergeht, ohne die Integrität des Zahnfleischansatzes zu verletzen. Die Ursachen für ein solches Phänomen sind vielfältig – sowohl lokal als auch allgemein. Die Pathologie kann als eigenständige Erkrankung oder als Zeichen eines Rückfalls einer generalisierten Parodontitis auftreten. Die Behandlung ist komplex und umfasst Spezialisten unterschiedlicher Profile – insbesondere einen Allgemeinzahnarzt, Parodontologen, Kieferorthopäden und Physiotherapeuten. [ 1 ]
Epidemiologie
Laut der Weltgesundheitsorganisation ist Karies unter allen Erkrankungen der Mundhöhle die häufigste, Zahnfleischerkrankungen nehmen jedoch mit Abstand den zweiten Platz ein. Es ist wichtig zu beachten, dass die Sicherheit und Gesundheit der Zähne maßgeblich vom Zustand des Zahnfleisches abhängt, da Zahnfleischschäden zur Zerstörung des Zahnhalteapparates führen. Die Folge sind unangenehmer Geruch, unansehnliches Aussehen, Lockerung und Zahnverlust.
Die häufigsten Ursachen für eine fibrotische hypertrophe Gingivitis bei Erwachsenen und Kindern sind mangelnde Mundhygiene, falsche Implantate und Füllungen sowie hormonelle Veränderungen (typischer für Jugendliche und Frauen). Statistiken zeigen, dass Pathologien in der frühen Kindheit nur in 1-2 % der Fälle auftreten können und ältere Menschen deutlich häufiger erkranken. Das Krankheitsrisiko steigt deutlich an, wenn aktive biologische Prozesse im Körper einsetzen: hormonelle Veränderungen, Zahnverlust und -wachstum. Diese zyklischen Veränderungen bilden die Grundlage für die Entwicklung der Fehlfunktion. Einen zusätzlichen „Beitrag“ leisten ein falscher Biss und die Verwendung spezieller Geräte zur Korrektur des Gebisses. Ein wichtiger ungünstiger Faktor ist Stomatitis.
Die höchste Inzidenz der fibrotischen hypertrophen Gingivitis tritt im Alter von 13 Jahren auf.
Bei erwachsenen Patienten sind die häufigsten Erkrankungen:
- Schwangere Frauen;
- Diabetiker;
- HIV-positiv.
Zu den Ärzten bei fibrotischer hypertropher Gingivitis gehören: Zahnarzt, Parodontologe.
Ursachen fibrotische hypertrophe Gingivitis
Allgemeine und lokale Faktoren können an der Entstehung einer fibrösen hypertrophen Gingivitis beteiligt sein. Zu den häufigsten lokalen Ursachen zählen Bissstörungen, individuelle Zahndefekte (Überfüllung, Deformität, Engstand usw.), Zahnbeläge (Plaque, Zahnstein), ein zu kleines Frenulum, unsachgemäße Füllungen oder Prothesen, mangelnde Mundhygiene usw.
Unter den häufigsten Ursachen ist das Bild des hormonellen Hintergrunds von besonderer Bedeutung. Es ist bekannt, dass eine fibröse hypertrophe Gingivitis häufig bei Jugendlichen während der Pubertät sowie bei Frauen während der Schwangerschaft oder in den Wechseljahren auftritt. Andere pathologische Ursachen können endokrine Erkrankungen (Schilddrüsenerkrankungen, Diabetes mellitus), eine Langzeitbehandlung mit bestimmten Medikamenten (Hormone, Antikonvulsiva, Immunsuppressiva, Kalziumkanalblocker) sowie Vitaminmangel und Leukämie sein.
- Pathogene und opportunistische Mikroflora besiedelt praktisch die gesamte Mundhöhle, stellt jedoch an sich keine Bedrohung dar: Ihre Entwicklung und ihr Wachstum werden vom lokalen und allgemeinen Immunsystem gesteuert. Mikroorganismen können nur unter günstigen Bedingungen den Beginn des Entzündungsprozesses und der fibrotischen hypertrophen Gingivitis auslösen.
- Eine unsachgemäße oder unzureichende Mundpflege führt zur ständigen Bildung von Zahnbelag, der einen hervorragenden Nährboden für pathogene Flora darstellt und zur Entwicklung pathologischer Prozesse beiträgt.
- Werden die Hygieneregeln der Mundpflege über längere Zeit ignoriert, verdickt sich der Zahnbelag und „versteift“. Dieser Faktor führt in den meisten Fällen zu Traumata und Zahnfleischvorfällen, wodurch der Entzündungsprozess tiefere Gewebe befällt und eine fibröse hypertrophe Gingivitis entsteht.
- Gingivitis kann eine Folge von unsachgemäßem Einbau von Zahnersatz und Füllungen, starkem Rauchen, Hypovitaminose, endokrinen und Verdauungsstörungen sowie Störungen der Immunabwehr sein. Eine erbliche Veranlagung für solche Erkrankungen ist nicht ausgeschlossen.
Risikofaktoren
Faktoren, die die Entwicklung einer fibrotischen hypertrophen Gingivitis provozieren können, werden in zwei Kategorien unterteilt: endogene und exogene. Zu den endogenen Faktoren zählen eine Schwächung des Immunsystems, hormonelle Veränderungen, Stoffwechselstörungen usw. Exogene Faktoren lassen sich in folgende Gruppen einteilen:
- Physisch (Schleimhauttrauma, Verbrennungen usw.);
- Biologisch (verursacht durch den Einfluss pathogener Flora);
- Chemisch (verursacht durch den Einfluss aggressiver Lösungen und Substanzen);
- Iatrogen (im Zusammenhang mit einer früheren traumatischen medizinischen Manipulation).
Der häufigste Faktor ist biologischer Natur und hängt in erster Linie mit mangelnder Mundhygiene zusammen. Speisereste sammeln sich im Zahnfleischbereich, Plaque bildet sich, Zahnstein bildet sich und es entstehen günstige Bedingungen für das Wachstum und die Entwicklung der Bakterienflora.
Zu den Risikogruppen für das Auftreten einer fibrotischen hypertrophen Gingivitis zählen folgende Personen:
- Patienten mit Bissstörungen, mit kieferorthopädischen Geräten (Korrekturplatten, Zahnspangen), mit schlecht platzierten Füllungen und Implantaten;
- Starke Raucher;
- Menschen, die ihre Mundhygiene nicht oder nicht richtig pflegen;
- Patienten mit Speichelproblemen, die unter zunehmender Trockenheit der Schleimhäute leiden;
- Langzeiterkrankte mit geschwächtem Immunsystem;
- Jugendliche während der aktiven Pubertät;
- Frauen, die schwanger sind, sich in den Wechseljahren befinden oder hormonelle Verhütungsmittel einnehmen;
- Patienten mit somatischen Erkrankungen (Diabetes, Hypovitaminose, Verdauungs-, endokrine oder Nervenerkrankungen);
- Langzeitanwendung von Hormonpräparaten, Immunsuppressiva, Antikonvulsiva, Kalziumkanalblockern);
- Krebspatienten;
- Kinder in der Phase des aktiven Wachstums und Zahnwechsels mit Bissanomalien und „adenoider“ (Mund-)Atmung;
- Patienten mit Blutkrankheiten (Leukämie, Myeloleukämie, leukämische Retikulose usw.).
Pathogenese
Zu den Hauptursachen der fibrotischen hypertrophen Gingivitis gehört das anhaltende Vorhandensein von Zahnbelag, der überwiegend gramnegative Mikroorganismen enthält. Epithelgewebe in der dentoalveolären Verbindung ist eine Art semipermeable Membran, in der der Austausch zwischen der äußeren Umgebung und dem Gewebe stattfindet. Ausgedehnte Mikroflora, die sich auf der Epitheloberfläche ablagert, interagiert mit dem subepithelialen Gewebe. Eine besonders negative Rolle spielt ein dichter subgingivaler Belag, der anaerobe pathogene Bakterien (Actinobazillen, Bacteroidetes, Porphyromonas, Compilobakterien, Peptostreptokokken, Eubakterien, Streptokokken, Spirochäten usw.) enthält.
Die bakterielle Mikroflora in der Mundhöhle hemmt einerseits die Entwicklung von Mikroorganismen, die von außen in den Mund gelangen. Andererseits ist sie aber auch eine potenzielle Quelle für Autoinfektionen. So wandelt sich mit zunehmender Mikrobenzahl vor dem Hintergrund mangelnder Mundhygiene und einer nachlassenden Immunabwehr die Bakterienflora von saprophytischen in pathogene Bakterien um und löst damit die meisten Gingivitis- und Parodontitis-Erkrankungen aus.
Mangelnde Hygiene und Speisereste auf den Zähnen bilden einen hervorragenden Nährboden für Mikroorganismen, die sich dort vermehren und Stoffe produzieren, die zur Zahnsteinbildung beitragen.
Schon ein kurzer Mangel an Mundhygiene (3–4 Tage) führt zu einer 10- bis 20-fachen Zunahme des Bakterienwachstums, und die Dicke der mikrobiellen Schicht auf der Zahnfleischoberfläche kann 0,4 mm erreichen. Gleichzeitig verändert sich die Zusammensetzung des Zahnbelags und wird komplexer: Die Kokkenflora wird durch aerobe grampositive Bazillen und Fadenbakterien ergänzt. Ab dem fünften Tag ohne Mundhygiene nimmt die Anzahl von Anaerobiern, Spirochäten und Vibrionen zu. In einigen Bereichen des Zahnfleisches verändert sich die parodontale Reaktion, die Migration von Neutrophilen und Makrophagen nimmt zu, die Sekretion von Zahnfleischflüssigkeit nimmt zu. Histologisch zeigt sich das Bild eines akuten Entzündungsprozesses.
Die anfängliche Läsion kann Monate oder sogar Jahre bestehen bleiben. Das Zahnfleischgewebe wandelt sich in fibrotisches Gewebe um.
Morphologische Merkmale der fibrösen hypertrophen Gingivitis sind ein Überwachsen der Bindegewebselemente der Zahnfleischpapillen, eine Gefäßerweiterung, eine Schwellung der Kollagenfasern und eine lymphoplasmozytäre Infiltration. Der Übergang von der ödematösen zur fibrösen Form geht mit einer Ödemreduktion, Anzeichen einer Fibroplastenproliferation und einer Vergröberung der Kollagenfasern einher.
Symptome fibrotische hypertrophe Gingivitis
Die fibröse hypertrophe Gingivitis entwickelt sich in den meisten Fällen allmählich, über einen langen Zeitraum, "leise", ohne besondere Symptome. In einigen Fällen treten Beschwerden, leichte Schmerzen (ein uncharakteristisches Symptom) und leichte Blutungen beim Zähneputzen und Essen auf. Bei genauerem Hinsehen kann man die Vergrößerung der Interdentalpapillen, eine gesättigtere oder umgekehrt blassere Farbe des Zahnfleisches erkennen.
Bei der zahnärztlichen Untersuchung fällt ein übermäßiges Zahnfleischwachstum und das Vorhandensein von Plaque (Zahnstein) auf. Die dento-gingivale Verbindung bleibt intakt (keine Taschen).
Die ersten Anzeichen einer fibrösen Überwucherung sind in der Regel Beschwerden über vergrößertes Zahnfleisch, dessen Verdickung und unästhetisches Erscheinungsbild. Häufig berichten Patienten von Schwierigkeiten beim Kauen von Nahrungsmitteln. Die Schleimhäute im Bereich der Läsion verfärben sich, die Oberfläche wird uneben und holprig. Bei der Untersuchung werden weiche und harte Zahnschichten sichtbar.
Der pathologische fibröse hypertrophe Fokus kann lokal (auf einem begrenzten Bereich des Zahnfleisches) oder generalisiert (über die gesamte Oberfläche) lokalisiert sein.
Bühnen
Abhängig von der Überwucherung des Zahnfleischgewebes werden folgende Stadien der hypertrophen Gingivitis unterschieden:
- Leichtes Stadium – wird durch hypertrophe Prozesse an der Basis der Zahnfleischpapillen dargestellt, und der vergrößerte Zahnfleischrand bedeckt die Zahnkrone zu einem Drittel;
- Das mittlere Stadium geht mit einer dynamisch zunehmenden Vergrößerung und kuppelförmigen Veränderung der Konfiguration der Zahnfleischpapillen einher und das Zahnfleischwachstum führt zu einer Schließung der Zahnkrone um 50 %.
- Das schwere Stadium ist durch deutliche hyperplastische Prozesse in den Papillen und am Zahnfleischrand gekennzeichnet und die Zahnkrone ist mehr als zur Hälfte geschlossen.
Formen
Je nach Ausbreitung des pathologischen Prozesses unterscheidet man zwischen lokalisierter (lokal, innerhalb von 1 bis 5 Zähnen) und generalisierter (mehr als 5 Zähne) fibröser hypertropher Gingivitis. In einigen Fällen werden lokalisierte, oberflächliche Krankheitsformen als eigenständige Pathologie gezählt, beispielsweise Papillitis.
Je nach Variante der Hyperplasie kann die Gingivitis ödematös (entzündlich) oder granulierend (fibrös) sein. Die ödematöse Gingivitis äußert sich in einer Schwellung des Bindegewebes der Zahnfleischpapillen, erweiterten Gefäßen und lymphoplasmozytärer Infiltration des Zahnfleischgewebes. Die fibröse Gingivitis ist durch proliferative Veränderungen der Bindegewebsstrukturen der Zahnfleischpapillen, Verdickung der Kollagenfasern und Anzeichen einer Parakeratose gekennzeichnet. Die Schwellung ist schwach ausgeprägt, das entzündliche Infiltrat minimal.
Komplikationen und Konsequenzen
Ohne die notwendige Behandlung verwandelt sich die hypertrophe Form der Gingivitis in eine atrophische Form, die eine Gefahr hinsichtlich Parodontitis und vollständigem Zahnverlust darstellt.
Es ist wichtig, die Entwicklung einer fibrotischen hypertrophen Gingivitis zu verhindern. Wenn dies der Fall ist, sollten alle Anstrengungen auf die Beseitigung der Pathologie gerichtet sein. Experten weisen darauf hin, dass fibrotische Wucherungen eine längere, komplexere und teurere Behandlung erfordern, die nicht nur einen direkten Einfluss auf den pathologischen Fokus hat, sondern auch die Immunität und Gesundheit des gesamten Körpers stärkt und Stoffwechselprozesse und Hormonhaushalt stabilisiert.
Die Entwicklung von Nebenwirkungen kann vermieden werden, wenn Sie rechtzeitig zum Zahnarzt gehen und andere wichtige Empfehlungen befolgen:
- Regelmäßiges Zähneputzen;
- Wählen Sie die richtige Zahnbürste und wechseln Sie sie alle 2-3 Monate;
- Ernähren Sie sich richtig und vernachlässigen Sie nicht den Verzehr von festem Gemüse und Obst.
- Mit dem Rauchen aufhören.
Zur Vorbeugung – zur rechtzeitigen Diagnose von Erkrankungen – ist ein zweimaliger Besuch beim Zahnarzt im Jahr obligatorisch.
Diagnose fibrotische hypertrophe Gingivitis
Die wichtigste Methode zur Diagnose einer fibrösen hypertrophen Gingivitis ist die klinische Untersuchung. Man kann knotiges, verdicktes Zahnfleisch erkennen, das wächst und den Patienten daran hindert, normal zu essen und sogar zu sprechen.
Die instrumentelle Diagnostik umfasst einen Zahnfleischblutungstest (Erkennung versteckter Blutungsbereiche mit einer Parodontalsonde) sowie eine Röntgenaufnahme zur Beurteilung der Grundursache und des Schweregrads der Erkrankung. Eine fibröse Gingivitis geht häufig mit einer Osteoporose der Spitze der Interdentalsepten einher, die radiologisch festgestellt wird.
Weitere mögliche Verfahren sind:
- Oral hygiene index;
- Periodontal index;
- Papillär-marginal-alveolärer Index;
- Schiller-Pisarev-Test (Jodreaktion, Färbung des gingivalen Glykogens);
- Seltener: Biopsie, morphologische Analyse des Gewebes.
Labortests sind unspezifisch und können von spezialisierten Spezialisten (Endokrinologen, Hämatologen) im Rahmen der Ermittlung der Grundursachen des hypertrophen Prozesses und der Hintergrunderkrankungen verordnet werden. [ 2 ]
Differenzialdiagnose
Die Differentialdiagnose der fibrösen hypertrophen Gingivitis erfolgt mit Epulis und gingivaler Fibromatose.
Epulis |
Gingivale Fibromatose |
Eine gutartige Wucherung am Zahnfleisch, die aus dem Alveolarfortsatz gebildet wird und aus Epithelgewebe besteht. Sie sieht aus wie eine Beule, manchmal mit einem Stiel, der die Formation mit dem Interdentalraum verbindet. Die Epulis fibrosa hat keinen Stiel. Das Wuchern vergrößert sich langsam und ist schmerzlos, jedoch beim Kauen und Sprechen unangenehm. Die Behandlung erfolgt chirurgisch. |
Erbkrankheit mit überwiegend dominantem Vererbungstyp. Sie tritt gehäuft im ersten und zehnten Lebensjahr auf. Das vermutlich pathologisch verantwortliche Gen ist SOS1. Das Zahnfleisch ist verdickt, schmerzlos und blassrosa gefärbt. Die vorherrschende Lokalisation liegt auf der Wangenseite. Nicht ungewöhnlich bei Patienten mit Down-Syndrom. Die Behandlung erfolgt chirurgisch. |
Neben Epulis und Fibromatose sind in der Mundhöhle (insbesondere bei Kindern) auch Zahnfleischwucherungen anderen Ursprungs möglich. Tatsache ist, dass das Zahnfleisch bei Kindern durch eine hohe Reaktivität gekennzeichnet ist, sodass eine chronische Entzündungsreaktion im Bereich der bleibenden oder Milchzähne häufig vor dem Hintergrund starker Gewebeveränderungen auftritt - beispielsweise Hypertrophie von Fisteln oder Hyperplasie des marginalen Zahnfleisches. In den meisten Fällen werden solche Veränderungen bald nach dem Verschwinden des Reizfaktors oder der Entfernung des erkrankten Zahns - dem Fokus der chronischen Parodontitis - überwunden.
Behandlung fibrotische hypertrophe Gingivitis
Die Behandlung von Patienten mit fibröser hypertropher Gingivitis hängt vom Ursprung der Erkrankung, ihrem klinischen Erscheinungsbild und dem Grad der Wucherung des gingivalen Bindegewebes ab. Die therapeutische Strategie wird je nach Situation mit dem Allgemeinarzt (wenn der Patient eine fortlaufende medikamentöse Unterstützung benötigt – z. B. Antiepileptika oder Hormone), dem Endokrinologen (bei hormonellen Störungen), dem Hämatologen (wenn die hyperplastische Gingivitis eine Folge von Blutkrankheiten ist) oder anderen spezialisierten Spezialisten besprochen. Beispielsweise sollte im Fall einer medizinisch bedingten hypertrophen Gingivitis das aktive Medikament ersetzt werden – insbesondere wird Phenytoin durch Gabapentin oder Topiramat und Cyclosporin A durch Tacrolimus ersetzt. Ein Medikamentenersatz ist jedoch nur in Fällen sinnvoll und wirksam, in denen das auslösende Medikament lediglich einige Monate (bis zu sechs Monate) lang eingenommen wurde. Wenn das auslösende Medikament über einen langen Zeitraum eingenommen wurde, ist sein Ersatz wirkungslos.
In der Anfangsphase der Therapie wird zur Reduzierung der Schwellung hypertrophen Zahnfleisches tägliches Gurgeln für 15–20 Tage empfohlen. Verwenden Sie Kräuterpräparate auf Basis von Johanniskraut (Sie können Novoimanin aus der Apotheke kaufen), Kamille oder Ringelblume, Eichenrinde oder Salbei. Diese Pflanzen wirken adstringierend und entzündungshemmend, bilden eine Schutzschicht auf der Schleimhautoberfläche, schützen das Zahnfleisch vor Reizungen und lindern Schmerzen.
Nach der Reduzierung der entzündlichen Schwellung und dem Verschwinden der Blutung werden spezielle biogene Stimulanzien mit sklerosierenden und keratolytischen Eigenschaften eingesetzt. Befungin eignet sich hierfür hervorragend: Es wird einen Monat lang bis zu dreimal täglich applikativ aufgetragen und zuvor zu gleichen Anteilen mit abgekochtem Wasser verdünnt. Eine ähnliche Wirkung zeigt Maraslavin – ein pflanzliches Heilmittel auf Basis von Nelkenfarbe, Wermut, Pfeffer und Weinessig.
Häufig und erfolgreich praktizierte Physiotherapie - insbesondere Elektrophorese von Heparin, Lidase, Ronidase, Kaliumiodid 5%, Calciumchlorid 10% (täglich oder alle zwei Tage für drei Wochen). Wenn keine Blutung auftritt, kann eine Vakuummassage verordnet werden, und nachdem die Entzündungsreaktion unterdrückt ist - Darsonvalisation.
Es ist wichtig, die Faktoren zu identifizieren und zu beseitigen, die die Entwicklung einer fibrotischen hypertrophen Gingivitis ausgelöst haben. Daher wird vielen Patienten eine professionelle Mundreinigung oder die Korrektur eines scheuernden Implantats oder einer Füllung empfohlen.
Wenn die anfängliche Therapie erfolgreich verläuft, werden weitere invasive Eingriffe stark eingeschränkt und der Patient wird dynamisch überwacht, bis der ätiologische Faktor der Gingivitisentwicklung abgeschlossen ist, beispielsweise bis zum Ende der Pubertät usw.
Wenn die Therapie nicht zum erwarteten Ergebnis geführt hat, werden Sklerosierungsverfahren mit dem Medikament Orthochrom verordnet, das Schwefelsäure und Chromsäureanhydrid enthält. Orthochrom hat eine kauterisierende Wirkung mit limitierender Wirkung (bis zu 6 Sekunden). Injektionen von 50%iger Glucoselösung, Lidase und Lidocain, Hydrocortisonemulsion (0,1-0,2 ml bis zu achtmal im Abstand von 24-48 Stunden) in die Papillenspitze werden ebenfalls angewendet. In den letzten Jahren ist die Einführung von Longidase vorzuziehen - einem modernen Medikament, das die Prozesse der Bindegewebshyperplasie hemmt und die Entzündungsreaktion bei Gingivitis hemmt.
Wenn eine konservative Behandlung wirkungslos ist, wird die fibröse Gingivitis mittels Gingivektomie operiert: Das exzidierte Zahnfleischgewebe wird entfernt, die Wurzeloberflächen gereinigt und poliert. In einigen Fällen wird das Zahnfleisch mit einer speziellen Schere oder einem Elektrotom modelliert. Abschließend wird die Wunde von abgestorbenem Gewebe und Blutgerinnseln gereinigt, mit antiseptischen Lösungen behandelt und mit parodontalen Medikamentenverbänden abgedeckt.
In einigen Fällen (z. B. bei hämatologischen Erkrankungen oder Patienten nach einer Chemotherapie) wird die Gingivektomie mittels Kryodestruktion, Diathermokoagulation, Hochfrequenz- oder Laserchirurgie durchgeführt. [ 3 ]
Verhütung
Das Fehlen kariöser Zähne ist kein absoluter Indikator für eine gesunde Mundhöhle. Auch der Zustand des Zahnfleisches ist wichtig, da Zahnfleischerkrankungen nicht nur die Mundhöhle, sondern auch den gesamten Körper gefährden. Was kann getan werden, um die Entwicklung insbesondere einer Erkrankung wie der fibrösen hypertrophen Gingivitis zu verhindern?
Zahnfleischerkrankungen (auch Parodontitis genannt) werden meist durch Mikroorganismen verursacht, die Plaque und Zahnstein besiedeln. Weitere auslösende Faktoren für die Entstehung von Gingivitis sind Rauchen, die Selbstbehandlung mit bestimmten Medikamenten, hormonelle Störungen und eine genetische Veranlagung.
Am häufigsten sind Zahnfleischerkrankungen wie Gingivitis und Parodontitis. Um die Entwicklung einer ausgeprägten Pathologie zu vermeiden, ist es im Allgemeinen notwendig, rechtzeitig auf die folgenden Symptome zu achten:
- Rötung, Blutung, geschwollenes Zahnfleisch;
- Mundgeruch;
- Zahnbeweglichkeit;
- Übermäßige Zahnempfindlichkeit;
- Zahnverlust;
- Das Auftreten von hartnäckigem Zahnbelag auf dem Zahnschmelz.
Wenn die oben genannten Anzeichen auftreten, sollten Sie unbedingt Ihren Zahnarzt aufsuchen.
Um die Entwicklung einer fibrotischen hypertrophen Gingivitis zu verhindern, sollten die folgenden Empfehlungen befolgt werden:
- Putzen Sie Ihre Zähne regelmäßig zweimal täglich (morgens nach dem Frühstück und abends vor dem Schlafengehen);
- Üben Sie die richtige Putztechnik und versuchen Sie, Plaque zu entfernen, bevor er zu verhärten beginnt.
- Verwenden Sie Zahnpasten mit Fluorid: Sie bekämpfen Krankheitserreger besser und reinigen die Mundhöhle sanft;
- Verwenden Sie zusätzlich zum Zähneputzen regelmäßig Zahnseide, um die für Bürstenfasern unzugänglichen Stellen zwischen den Zähnen zu reinigen.
- Spülen Sie Ihren Mund nach jeder Mahlzeit gründlich aus (Sie können klares warmes Wasser oder eine spezielle Mundspülung verwenden).
- Gehen Sie rechtzeitig zum Zahnarzt (auch wenn Sie meinen, Ihre Zähne seien in Ordnung – machen Sie Vorsorgeuntersuchungen).
Ein dringender Besuch beim Zahnarzt ist notwendig, wenn:
- Das Zahnfleisch blutet beim Zähneputzen oder beim Essen harter Speisen.
- Schleimhäute sind überempfindlich oder geschwollen;
- Es ist etwas Eiter auf dem Zahnfleisch;
- Sie haben einen schlechten Geschmack im Mund;
- Auch nach dem Zähneputzen verschwindet der unangenehme Geruch nicht;
- Die Zahnzwischenräume haben sich verkleinert oder vergrößert, die Zähne sind locker geworden.
Es ist wichtig zu wissen, dass eine fibröse hypertrophe Gingivitis nicht nur zu Zahnproblemen, sondern auch zu allgemeinen Erkrankungen des Körpers führen kann. Um Komplikationen vorzubeugen, müssen alle Empfehlungen von Spezialisten sorgfältig befolgt werden.
Prognose
Obwohl die Bevölkerung ausreichend über die Notwendigkeit der Mundhygiene informiert ist und eine breite Palette an Pflegeprodukten für Zähne und Mundschleimhaut verfügbar ist, sind Fälle von fibröser hypertropher Gingivitis leider weit verbreitet. Den größten therapeutischen Effekt hat bei dieser Erkrankung der chirurgische Eingriff mit Entfernung der hypertrophen Bereiche und Stabilisierung der Okklusion. In einigen besonders komplexen Fällen ist die Hilfe anderer medizinischer Spezialisten erforderlich – beispielsweise zur Korrektur des Hormonhaushalts.
Juvenile hypertrophe Gingivitis und ähnliche Erkrankungen bei Schwangeren können oft auf eine konservative Therapie beschränkt werden: Die Normalisierung des Hormonhaushalts sowie eine erfolgreiche Geburt führen bei Patientinnen zu einer Verringerung der Manifestationen des pathologischen Prozesses oder sogar zu dessen Beseitigung. Es ist wichtig zu verstehen, dass die fibröse hypertrophe Gingivitis zu Exazerbationen neigt. Daher ist es notwendig, der Beseitigung potenzieller provozierender Faktoren genügend Aufmerksamkeit zu schenken.
Um die Entwicklung von Exazerbationen zu verhindern, sollten mögliche physische Schäden am Zahnfleisch so weit wie möglich ausgeschlossen werden, regelmäßig die Hygienevorschriften eingehalten werden, gegebenenfalls eine professionelle Reinigung der Mundhöhle durchgeführt und alle Zahnprobleme rechtzeitig beseitigt werden. Ebenso wichtig ist es, endokrine Pathologien rechtzeitig zu behandeln und die Einnahme bestimmter Medikamente kompetent anzugehen.
Da die fibröse hypertrophe Gingivitis unterschiedliche ätiopathogenetische Ursachen haben kann, kann die Prognose unterschiedlich ausfallen. Der Einfluss systemischer Faktoren wird durch mangelnde Mundhygiene ergänzt. Die Medizin verfügt heute über ein breites Spektrum an konservativen und chirurgischen Therapieverfahren, die bei fachgerechter Anwendung zu guten Ergebnissen führen und zukünftige Zahnfleischschäden verhindern.
Literatur
Dmitrieva, LA Therapeutische Stomatologie: Nationaler Leitfaden / herausgegeben von LA Dmitrieva, YM Maksimovskiy. – 2. Auflage. Moskau: GEOTAR-Media, 2021.

