Facharzt des Artikels
Neue Veröffentlichungen
Churg-Strauss-Syndrom
Zuletzt überprüft: 04.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
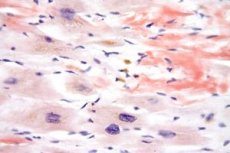
Das Churg-Strauss-Syndrom ist nach den Wissenschaftlern Churg und Strauss benannt, die diese Krankheit erstmals beschrieben. Es handelt sich um eine eigenständige Vaskulitis – allergische Angiitis und Granulomatose –, die vor allem mittelgroße und kleine Gefäße betrifft. Die Erkrankung tritt auch in Kombination mit Erkrankungen wie Lungenentzündung, Eosinophilie und Asthma bronchiale auf. Früher galt diese Erkrankung als asthmatische Form der Periarteriitis nodularis, heute wird sie als eigenständiger nosologischer Typ herausgestellt.
1951 beschrieben Churg und Strauss (Strauss) das Syndrom erstmals bei 13 Patienten mit Asthma, Eosinophilie, granulomatöser Entzündung, nekrotisierender systemischer Vaskulitis und nekrotisierender Glomerulonephritis. 1990 schlug das American College of Rheumatology (ACR) die folgenden sechs Kriterien für die Diagnose des Churg-Strauss-Syndroms vor:
- Asthma (Keuchen, Keuchen beim Ausatmen).
- Eosinophilie (mehr als 10 %).
- Nasennebenhöhlenentzündung.
- Lungeninfiltrate (können vorübergehend sein).
- Histologischer Nachweis einer Vaskulitis mit extravaskulären Eosinophilen.
- Multiple Mononeuritis oder Polyneuropathie.
Das Vorhandensein von vier oder mehr Kriterien hat eine Spezifität von 99,7 %.
Epidemiologie
Etwa 20 % der Vaskulitiden aus der Kategorie der nodulären Periarteriitis sind Churg-Strauss-Syndrome. Diese Pathologie beginnt sich im Durchschnitt im Alter von etwa 44 Jahren zu entwickeln. Gleichzeitig erkranken Männer etwas häufiger daran – 1,3-mal.
Die Häufigkeit des Churg-Strauss-Syndroms beträgt in den USA 1–3 Fälle pro 100.000 Erwachsene pro Jahr und weltweit etwa 2,5 Fälle pro 100.000 Erwachsene pro Jahr.
Ursachen des Churg-Strauss-Syndroms
Die Ursachen dieses Syndroms sind noch nicht geklärt. Der Entstehungsmechanismus beruht auf einer Immunentzündung, destruktiven und proliferativen Prozessen, zusätzlich auf einer verminderten Durchlässigkeit der Gefäßwände, der Bildung von Blutgerinnseln, der Entwicklung von Ischämien im Bereich der Gefäßzerstörung und Blutungen. Ein wichtiger Faktor bei der Entstehung des Syndroms ist außerdem ein erhöhter ANCA-Titer, der die Antigenneutralisierung neutrophiler Enzyme (hauptsächlich Proteinase 3 und Myeloperoxidase) durchführt. Gleichzeitig verursachen ANCA eine Verletzung der transendothelialen Bewegung aktivierter Granulozyten und provozieren zudem eine vorzeitige Degranulation. Durch Gefäßveränderungen treten Lungeninfiltrate in Organen und Geweben auf, gefolgt von der Entwicklung einer nekrotisierenden nodulären Entzündung.
Auslöser für die Entstehung des Churg-Strauss-Syndroms können bakterielle oder virale Infektionen (zum Beispiel eine Infektion des Nasen-Rachen-Raums mit Staphylokokken oder Hepatitis B), verschiedene Allergene, eine Unverträglichkeit gegenüber bestimmten Medikamenten, Impfungen, übermäßige Auskühlung, Stress, eine Schwangerschaft oder Geburt sowie Sonneneinstrahlung sein.
Das Vorhandensein von HLA-DRB4 kann ein genetischer Risikofaktor für die Entwicklung des Churg-Strauss-Syndroms sein und die Wahrscheinlichkeit der Entwicklung vaskulitischer Manifestationen der Krankheit erhöhen.
Risikofaktoren
Diese Krankheit ist relativ selten, und obwohl viele Menschen Risikofaktoren aufweisen, entwickelt sie sich nur bei einem kleinen Prozentsatz der Bevölkerung. Zu diesen Faktoren gehören:
- Alter – die meisten Patienten mit diesem Syndrom sind zwischen 38 und 52 Jahre alt. Nur selten tritt diese Krankheit bei älteren Menschen oder Kindern auf.
- Der Patient hat in der Vergangenheit an allergischer Rhinitis oder Asthma gelitten. Die meisten Patienten mit Churg-Strauss-Syndrom haben bereits zuvor an einer dieser Erkrankungen gelitten (und diese trat oft in schwerer Form auf).
Pathogenese
Die Pathogenese der Krankheit ist noch nicht vollständig verstanden. Die Tatsache, dass es allergischer und immunopathologischer Natur ist, häufig als Folge von Asthma bronchiale auftritt und auch in seinen Symptomen der nodulären Form der Periarteriitis nahe kommt, lässt jedoch den Schluss zu, dass die Grundlage für seine Entwicklung verschiedene immunologische Störungen sind.
Symptome des Churg-Strauss-Syndroms
Neben den unspezifischen Manifestationen, die auch bei einer nodulären Periarteriitis beobachtet werden (Fieber, Appetitlosigkeit, Gewichtsverlust und Unwohlsein), ist das Hauptsymptom eine Funktionsstörung der Lunge. Infolgedessen beginnt schweres Asthma bronchiale und es kommt zu einer Verdunkelung der Lunge, die durch eine Röntgenaufnahme des Brustkorbs bestätigt wird und oft schnell verschwindet – flüchtiges ELI.
Zu den Hauptsymptomen der Erkrankung zählt das GRB-Syndrom, das in der Regel eine Vorstufe zum Auftreten klinischer Anzeichen einer systemischen Vaskulitis darstellt. Häufig treten auch infektiöse Lungenerkrankungen mit der anschließenden Entwicklung von infektionsabhängigem Asthma bronchiale sowie Bronchiektasien auf. Lungeninfiltrate werden bei zwei Dritteln der Patienten mit diesem Syndrom beobachtet. Bei etwa einem Drittel der Patienten wird eine Pleuritis mit einer Zunahme der Eosinophilen in der Pleuraflüssigkeit diagnostiziert.
Bei einer Erkrankung des Magen-Darm-Trakts treten Bauchschmerzen, Durchfall und in seltenen Fällen auch Blutungen auf. Auslöser dieser Symptome sind entweder eine eosinophile Gastroenteritis oder eine Vaskulitis der Darmwand. Letztere kann eine Bauchfellentzündung, eine vollständige Zerstörung der Darmwand oder einen Darmverschluss verursachen.
Klinische Manifestationen von Herzerkrankungen treten bei einem Drittel aller Patienten auf, werden jedoch in 62 % der Fälle bei der Autopsie festgestellt, und in 23 % der Fälle ist dies die Todesursache. Bei etwa der Hälfte der Patienten werden verschiedene Veränderungen der EKG-Werte beobachtet. Etwa ein Drittel aller Krankheitsfälle geht mit der Entwicklung einer Herzinsuffizienz oder einer Perikarditis in akuter oder konstriktiver Form einher. In seltenen Fällen kommt es zu erhöhtem Blutdruck und Herzinfarkt.
Hauterkrankungen treten bei 70 % der Patienten auf – bei SCS ist dies ein häufigeres Symptom als bei nodulärer Periarteriitis. Zu den Manifestationen gehören:
- Hämorrhagischer Ausschlag;
- Knoten auf und unter der Haut;
- Rötung der Haut;
- Nesselsucht;
- Mikroabszesse der Haut;
- Livedo reticularis.
Eine Nierenerkrankung ist das seltenste Symptom. Sie ist jedoch nicht so gefährlich wie die Wegener-Granulomatose oder die Periarteriitis nodosa. Etwa die Hälfte der Patienten mit diesem Syndrom leidet an einer fokalen Nephritis, die häufig zu arterieller Hypertonie führt. Patienten mit antineutrophilen Antikörpern im Plasma können eine nekrotisierende Glomerulonephritis entwickeln.
Gelenkerkrankungen (wie Polyarthralgie oder Polyarthritis) treten bei der Hälfte aller Patienten mit diesem Syndrom auf. Sie entwickeln in der Regel eine nicht-progressive wandernde Arthritis, die sowohl kleine als auch große Gelenke betrifft. In einigen Fällen wird Myositis oder Myalgie beobachtet.
Bühnen
Das Churg-Strauss-Syndrom durchläuft im Laufe seiner Entwicklung üblicherweise (bedingt) drei Hauptstadien.
In der Anfangsphase (die 30 Jahre andauern kann) leiden die Patienten häufig an Allergien, darunter Asthma, Heuschnupfen und Rhinitis.
Im Stadium 2 beginnt die Anzahl der Eosinophilen in Gewebe und Blut zu steigen. In diesem Stadium wird bei Patienten häufig ein Loeffler-Syndrom, eine Lungeninfiltration mit Eosinophilie oder eine eosinophile Gastroenteritis diagnostiziert.
Im dritten Stadium zeigen die Patienten klinische Manifestationen einer systemischen Vaskulitis.
Komplikationen und Konsequenzen
Zu den Komplikationen der Krankheit zählt vor allem eine Lungenentzündung, die unter dem Einfluss von Pneumocystis carini entsteht.
SCS ist gefährlich, da es verschiedene Organe befällt, darunter Herz, Lunge, Haut, Magen-Darm-Trakt, Muskeln, Gelenke und Nieren. Unbehandelt kann diese Krankheit zum Tod führen. Mögliche Komplikationen der Krankheit:
- Störung der peripheren Nervenfunktion;
- Juckreiz und Geschwürbildung der Haut sowie infektiöse Komplikationen;
- Entzündung des Herzbeutels, Entwicklung einer Myokarditis und darüber hinaus Herzversagen und Herzinfarkte;
- Glomerulonephritis, bei der die Nieren allmählich ihre Filterfunktion verlieren, was zu Nierenversagen führt.
Risikostratifizierung
Die französische Vaskulitis-Studiengruppe hat ein Fünf-Punkte-System (Fünf-Faktoren-System) entwickelt, das das Sterberisiko beim Churg-Strauss-Syndrom anhand klinischer Merkmale vorhersagt. Diese Faktoren sind:
- Verminderte Nierenfunktion (Kreatinin > 1,58 mg/dl oder 140 μmol/l)
- Proteinurie (> 1 g/24 Stunden)
- Magen-Darm-Blutungen, Herzinfarkt oder Pankreatitis
- Schäden am zentralen Nervensystem
- Kardiomyopathie
Das Fehlen eines dieser Faktoren deutet auf einen milderen Verlauf hin, mit einer Fünfjahres-Mortalitätsrate von 11,9 %. Das Vorhandensein eines Faktors deutet auf eine schwere Erkrankung hin, mit einer Fünfjahres-Mortalitätsrate von 26 %, und zwei oder mehr Faktoren deuten auf eine sehr schwere Erkrankung hin, mit einer Fünfjahres-Mortalitätsrate von 46 %.
Diagnose des Churg-Strauss-Syndroms
Zu den wichtigsten Diagnosekriterien zählen Symptome wie Eosinophilie, Asthma bronchiale und Allergien in der Vorgeschichte. Darüber hinaus können eosinophile Pneumonie, Neuropathie, Entzündung der Nasennebenhöhlen und extravaskuläre Eosinophilie vorliegen. Wenn mindestens vier dieser Erkrankungen vorliegen, kann ein SCS diagnostiziert werden.
 [ 31 ], [ 32 ], [ 33 ], [ 34 ]
[ 31 ], [ 32 ], [ 33 ], [ 34 ]
Tests
Für eine allgemeine Analyse wird Blut entnommen: Um die Krankheit zu diagnostizieren, sollte ein Überschuss an Eosinophilen um 10 % über dem Normalwert sowie eine Beschleunigung des Blutsenkungsprozesses vorliegen.
Ein allgemeiner Urintest sollte das Vorhandensein von Protein im Urin sowie eine erhöhte Anzahl roter Blutkörperchen aufdecken.
Transbronchiale, Haut- und Unterhautbiopsie: Dabei sollten ausgeprägte eosinophile Infiltrationen in den Wänden kleiner Gefäße sowie nekrotisierende granulomatöse Prozesse in den Atmungsorganen nachgewiesen werden.
Immunologische Untersuchungen zum Nachweis erhöhter ANCA-Antikörper. Im Fokus stehen dabei erhöhte Gesamt-IgE-Konzentrationen sowie perinukleäre Antikörper mit Antimyeloperoxidase-Aktivität.
Instrumentelle Diagnostik
CT-Scan der Lunge – bei diesem Verfahren werden parenchymatische Ansammlungen sichtbar, die sich vorwiegend in der Peripherie befinden. Außerdem fällt auf, dass sich die Wände der Bronchien verdickt haben und an einigen Stellen erweitert sind. Es sind Bronchiektasien erkennbar.
Mikroskopie des Exsudats in der Pleuraflüssigkeit sowie therapeutische Bronchoskopie zum Nachweis einer Eosinophilie.
Durchführung eines Echokardiogramms zur Erkennung von Symptomen einer Mitralklappeninsuffizienz sowie einer Proliferation des Bindegewebes mit der Entstehung von Narben im Herzmuskel.
Wen kann ich kontaktieren?
Behandlung des Churg-Strauss-Syndroms
Die Behandlung von SCS ist komplex - im Verlauf der Therapie werden Zytostatika und Glukokortikosteroide eingesetzt. Im Allgemeinen ähnelt die Behandlung den Therapieprinzipien der nodulären Periarteriitis.
Medikamentöse Behandlung
Bei Schäden des Magen-Darm-Trakts sowie der Lunge, der Nieren und der Haut sollte die Behandlung mit Prednisolon begonnen werden. Die therapeutische Dosis beträgt 60 mg/Tag. Nach 1-2 Wochen dieser Verabreichung erfolgt ein Übergang zur periodischen Anwendung von Prednisolon mit einer schrittweisen Dosisreduktion. Nach 3 Monaten, wenn eine Besserung des Zustands festgestellt wurde, wird die Dosierung weiter reduziert und auf eine Erhaltungsdosis gebracht, die über einen längeren Zeitraum beibehalten wird.
Wenn Prednisolon keine Wirkung gezeigt hat und auch bei Symptomen einer diffusen ZNS-Störung, Durchblutungsstörungen und Reizleitungsstörungen, wird Hydroxyharnstoff intern in einer Dosierung von 0,5–1 g/Tag verordnet. Wenn die Leukozytenzahl auf 6–10 x 109/l gesunken ist, muss das Medikament am dritten Tag auf eine Zwei-Tage-Therapie umgestellt oder für 2–3 Monate abgesetzt werden. Auch andere Zytostatika wie Cyclophosphamid oder Azathioprin können eingesetzt werden.
Wenn der Patient an Asthma bronchiale leidet, werden Bronchodilatatoren verschrieben.
Antikoagulanzien bzw. Thrombozytenaggregationshemmer (wie Acetylsalicylsäure in einer Dosierung von 0,15–0,25 g/Tag oder Curantil in einer Dosierung von 225–400 mg/Tag) werden als vorbeugende Maßnahme gegen die Entstehung thromboembolischer Komplikationen eingesetzt.
Eine 2007 durchgeführte systematische Überprüfung zeigte die Wirksamkeit hochdosierter Steroide.
Vitamine
Da Kortikosteroide die Knochenstärke negativ beeinflussen, ist es notwendig, den Verlust durch die Einnahme der erforderlichen Menge an Kalzium sowie durch die Einnahme von etwa 2.000 IE Vitamin D pro Tag auszugleichen.
Prognose
Das Churg-Strauss-Syndrom hat ohne rechtzeitige Behandlung eine ungünstige Prognose. Bei multiplen Organschäden schreitet die Krankheit sehr schnell voran und erhöht das Sterberisiko durch Herz- und Lungenfunktionsstörungen. Eine adäquate Behandlung ermöglicht bei 60–80 % der Patienten ein 5-Jahres-Überleben.
Die Haupttodesursachen beim Churg-Strauss-Syndrom sind Myokarditis und Herzinfarkt.

