Facharzt des Artikels
Neue Veröffentlichungen
Intrakranielles Hämatom
Zuletzt überprüft: 07.06.2024

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
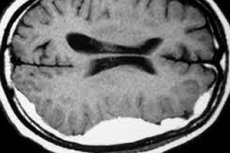
Ein intrakranielles oder intrakranielles Hämatom ist eine extravaskuläre Ansammlung von Gewebe, die zwischen den Gehirnmembranen oder in das Gehirngewebe gesickert und dann geklebt ist. Dieser Zustand wird als potenziell lebensbedrohlich angesehen.
Epidemiologie
Laut Statistiken werden in Craniocerebral-Traumata in 25% der Fälle Hämatome zwischen Dura Mater und zerebralem Netz gebildet, und in etwa 35 Menschen pro 100.000 Einwohner tritt intrazerebrales Hämatom auf. Bei schweren traumatischen Verletzungen tritt im Durchschnitt bei 20% der Opfer akuter intrakranielles Hämatom auf.
Ein epidurales Hämatom wird in etwa 1-3% der Fälle von geschlossenen Kopfverletzungen bei Kindern identifiziert.
Ursachen Intrakranielles Hämatom
Traumatische intrakranielle Hämatome sind die häufigsten und hirnverletzung (traumatische Hirnverletzung), einschließlich Schädelknochenbrüche und hämorrhagischer
Zum größten Teil sind intrakranielle Hämatome bei Kindern auch eine Folge von traumatische Hirnverletzung. Aber sie können spontan in Gegenwart auftreten von der hämorrhagischen Diathese, in willebrandes Krankheit und intrakranielle Neoplasmen. Bei Neugeborenen kann ein epidurales Hämatom durch die Entbindung durch Pinzetten oder Vakuum-Extraktion resultieren. [1]
Darüber hinaus kann die Ätiologie des intrakraniellen Hämatoms mit einer früheren (fernzeitigen) intrazerebralen Blutung in gefäßläsionen des Gehirns zusammenhängen. [2]
Risikofaktoren
Risikofaktoren werden als Alter angesehen - ältere Menschen und Kinder, chronisch erhöhten Blutdruck und konstante Aufnahme von Antikoagulanzien (Acetylsalicylsäure-Präparationen usw.).
Auch das Risiko eines Hämatoms (insbesondere des subduralen Hämatoms) ist höher mit:
- Schädel- und Gehirnoperationen (z. B. Kraniotomien);
- Arterielles zerebrales Gefäß Aneurysma;
- Arteriovenous Fehlbildungen gehirngefäße;
- Anomalien von Blutplättchen, die an der Blutgerinnung beteiligt sind - thrombozytopathien;
- Koagulopathie in Form einer disseminierten intravaskulären Koagulation (Dic );
- Kortikale Gefäßschäden aufgrund einer zerebralen Amyloidangiopathie;
- Idiopathische thrombozytopenische Purpura;
- Akute lymphoblastische und Sichelzellenanämie.
Pathogenese
Spezialisten erklären die Pathogenese der intrakraniellen Hämatombildung durch Verstoß gegen die Integrität der Wände von Blutgefäßen (Arterien, Venen, Kapillaren) sowie konvexitale Gefäße (Gefäße der konvexen Oberfläche der großen Hemisphäre) des Gehirns des Gebiets des Gebiets des Gebiets der Frontal-, temporale, parietische und vorliegende Oberfläche, Parietings.
In diesem Fall beginnt in der ersten Stufe des pathologischen Prozesses die Blutgerinnung (Gerinnung) außerhalb des Gefäßes, die durch die Aggregation (Adhäsion) von Blutplättchen mit der Bildung eines Gerinnsels verursacht wird, das aus Erythrozyten, Plättchen und Serum besteht. At the next stage, phagocytosis of erythrocytes by macrophages and glial cells occurs, which leads to the release of hemoglobin of blood, which combines with oxygen molecules present in tissues and undergoes degradation with the formation of oxygenated hemoglobin (oxyhemoglobin) and by-products of its Spaltung. Insbesondere freies Häm (der Nicht-Protein-Teil des Hämoglobinmoleküls), das in Zellmembranen eingebettet ist und eine zytotoxische Wirkung auf sie in Form von oxidativen Schäden hat.
Darüber hinaus wird an den Rändern des Hämatoms intrazelluläres Desoxyhämoglobin (Hämoglobin ohne gebundene Sauerstoff) gebildet und in intrazelluläre Methämoglobin umgewandelt, das Sauerstoff nicht binden und transportieren kann. Infolgedessen entwickelt sich ein vasogenes extrazelluläres Ödem des umgebenden Gehirngewebes aufgrund der erhöhten Permeabilität der Blut-Hirn-Schranke. [3]
Symptome Intrakranielles Hämatom
Die meisten Patienten mit epiduralem Hämatom haben ab dem Moment der Verletzung die Schläfrigkeit erhöht, und ein Drittel von ihnen verliert das Bewusstsein. Wenn die Person bei Bewusstsein bleibt, zeigen sich die ersten Anzeichen, die sich aus einem erhöhten intrakraniellen Druck und dem assoziierten Ödem des Gehirngewebes ergeben, durch fortschreitende Kopfschmerzen, Übelkeit, Erbrechen, erweiterte und unterschiedlich große Pupillen, Anfälle (generalisierte konvulsive Paroxysmen).
Es sollte berücksichtigt werden, dass in fast der Hälfte der Fälle möglicherweise eine kurzfristige Verbesserung vorhanden sein kann, gefolgt von einer scharfen Verschlechterung - ein klares Intervall beim intrakraniellen Hämatom, das zwischen der äußeren Oberfläche der Dura Mater und dem Schädel gebildet wird. Die Dauer dieses Intervalls hängt von der Schwere der Verletzung ab.
Vor dem Hintergrund des Bewusstseinsverlustes nach traumatischer Verletzung ist es schwierig, das klinische Bild des subduralen Hämatoms zu strukturieren, da die Patienten normalerweise schnell in gehirn-Koma fallen (was in fast der Hälfte der Fälle tödlich endet).
Die meisten epiduralen und intrazerebralen Hämatome und viele subdurale Hämatome entwickeln sich schnell und verursachen innerhalb kurzer Zeit Symptome. Große Hämatome drücken auf das Gehirn und können zu Schwellungen und Verschiebungen des Gehirngewebes - Hirnvorschriften - führen, was zu Verwirrung und Verlust von Bewusstsein, Verlust oder Zunahme von Reflexen, einseitige oder bilaterale Paralyse des Körpers, Schwierigkeitsatmung und langsamer Herzfrequenz führt.
Darüber hinaus Schwindel und Verlust des Gleichgewichts; Mit Subduralhämatom wurden Schwierigkeiten mit Sprach-, Konzentrations- und Gedächtnisproblemen (insbesondere beim chronischen Hämatom bei älteren Menschen) berichtet. [4]
Formen
Es gibt verschiedene Arten oder Arten von intrakraniellen Hämatomen wie: epidural (oder extradural), subdural und intrazerebral (oder intraparenchymal).
Ein epidurales Hämatom ist normalerweise mit einem Trauma verbunden, wenn ein Blutgefäß beschädigt ist und Blutpools zwischen der inneren Oberfläche des Schädelgewölbe und der äußeren Oberfläche der Dura Mater Encephali. In 90% der Fälle ist das epidurale Hämatom mit einer Schädelknochensfraktur verbunden, wenn Blut entweder aus den Dura Mater-Gefäßen (normalerweise arteriell) gezogen wird, die durch den gebrochenen Knochen oder aus beschädigten intrakraniellen venösen Nebenhöhlen gebrochen sind.
Die Lokalisierung eines subduralen Hämatoms ist der subdurale Raum, der zwischen der Dura Mater des Gehirns und der Arachnoidea Encephali - der Arachnoidalmembran (Spinnen) liegt. subdurales Hämatom kann akut sein (Anzeichen und Symptome treten normalerweise unmittelbar nach der Verletzung auf), subakut (Symptomatik tritt einige Tage nach der Verletzung auf) und chronisch (mit Anzeichen, die nach einem längeren Zeitraum erscheinen können). Ein vergrößertes Hämatom führt zu einer Kompression des Gehirngewebes und führt zu Bewusstseinsverlust.
Wenn sich im Gehirngewebe selbst Blut ansammelt, wird ein intrazerebrales Hämatom diagnostiziert, und bei 10% der schweren traumatischen Hirnverletzungen ist es die primäre Hirnläsion mit der häufigsten Lokalisierung des Basalgangliens der Frontal- und zeitlichen Lappen des großen Hemisphäre oder im Zerebellum. Bei diesen Hämatomen wird Gewebeschäden von Ödemen, refraktärer intrakranieller Hypertonie und beeinträchtigter Funktion von Neuronen der entsprechenden Lokalisierung begleitet. [5]
Komplikationen und Konsequenzen
Komplikationen und Folgen von intrakraniellen Hämatomen umfassen:
- Hebralödem;
- Gehirnkomprimierung;
- Erhöhter intrakranieller Druck;
- Hypoxie und zerebrale Ischämie.
Das Hämatom des Mesencephalons (Mittelhirn) wird durch akute Ophthalmoplegie -uni- oder bilateral kompliziert.
Das chronische subdurale Hämatom kann durch oberflächliche zerebrale Hämosiderose (Ablagerung von Häm-abgeleiteten Hämosiderin und anderen Eisenmetaboliten in Bereichen des Gehirns) mit sensorineurale Hörverlust, Kleinhirnataxie (Bewegungskoordinierungsstörungen) und Artikulationsprobleme und Artikulationsprobleme erschwert werden.
Die Folgen eines intrakraniellen Hämatoms nach einer traumatischen Hirnverletzung umfassen nicht nur signifikante neurologische Probleme, sondern auch die Gefahr des Todes durch Kompression und/oder Sauerstoffentzug des Gehirns.
Beim Geburtstrauma können intrakranielle Hämatome bei Neugeborenen auch zum Tod des Kindes führen. Zum Beispiel in Fällen massiver subduraler oder intraparenchymaler Hämatome aufgrund von Gefäßen in der Region des Sichelvenenssinus des großen Gehirns oder im Kleinhirnpuder bei Kompression auf den fetalen parietalen Knochen während der natürlichen Geburt. Überlebende Säuglinge können anschließend Anzeichen von fokalen neurologischen Defiziten aufweisen, insbesondere von epileptischen Anfällen, Krämpfen (Tonic oder Klon), Hörbehinderung, Sprachbeeinträchtigung usw. sowie anderen Symptomen. [6]
Lesen Sie auch - gehirnhämatom und seine Folgen
Diagnose Intrakranielles Hämatom
Die Diagnose eines intrakraniellen Hämatoms ist in erster Linie diagnose einer Hirnverletzung.
Um intrakranielles Hämatom nachzuweisen, wird instrumentelle Diagnostik durchgeführt, die unter Verwendung der computergestützten axialen Tomographie (CT) oder der Magnetresonanztomographie (MRT) des Gehirns es ermöglicht, zuverlässige Zeichen des intrakraniellen Hämatoms - eine extravaskuläre Akkumulation des koagulierten Blutes - zu visualisieren und akzentuell zu sein Lokalisierung und Größe zu bestimmen. Zum Beispiel erscheint bei CT ein akutes subdurales Hämatom normalerweise als homogene, mit hoher Dichte geformte Masse parallel zur inneren Oberfläche des Schädels.
Es wird auch eine CT-Angiographie von Hirngefäßen oder digitaler subtraktiver Angiographie verwendet.
Blutuntersuchungen sind erforderlich: allgemeines klinisches und koagulogramm.
Um intraventrikuläre Blutungen (Blutungen in den Ventrikeln des Gehirns) auszuschließen, ist eine analyse des Alkohols erforderlich. Eine Blutung wird durch eine rote Farbe von Cerebrospinalflüssigkeit und ein mögliches Ergebnis eines Wirbelsäulenhahns für intrakranielles Hämatom angezeigt: dunkler Kirsch- oder braunfarbener Alkohol.
Darüber hinaus sollte die Differentialdiagnose eine intrazerebrale Blutung ausschließen - intracerebrale Blutung, verursacht durch hämorrhagische Schlaganfall oder Bruch von zerebralen arteriovenösen Fehlbildungen; Subarachnoidalblutung; hämorrhagischer Tumor; zerebrale Amyloidangiopathie mit parenchymatösen Blutungen. [7]
Wen kann ich kontaktieren?
Behandlung Intrakranielles Hämatom
Die Erstbehandlung besteht aus behandel der Hirnverletzung mit Anti-EDEME und antiemetischen Medikamenten und der Überwachung des Intrakranialdrucks. [8], [9]
Kleine Hämatome, die keine Symptome verursachen, lösten sich selbst auf und erfordern keine intensive Behandlung, aber schwere Fälle werden chirurgisch behandelt. Daher erfordern die meisten epiduralen Hämatome und akute subdurale Hämatome eine chirurgische Intervention. [10]
Die Art der Operation hängt von der Art des Hämatoms ab. Zu den Optionen gehören:
- Chirurgische Entwässerung (durch ein Trepanationsloch mit anschließender Platzierung der Entwässerung im subduralen Raum);
- Schädel-Trepanation (Öffnung des Schädels) - nach schweren traumatischen Verletzungen große Hämatome entfernen.
Verhütung
Die Vorbeugung von intrakraniellen Hämatomen befolgt die Befolgung von Sicherheitsregeln und die Verwendung von Schutzausrüstung in jeder Situation, die zu einer Hirnverletzung führen könnte.
Prognose
Intrakranielles Hämatom kann lebensbedrohlich sein, und seine Prognose wird sowohl durch den Grad der damit verbundenen Hirnschäden als auch durch die Geschwindigkeit der Entfernung bestimmt. Ein akutes subdurales Hämatom gilt als das gefährlichste, da es zu signifikanten zerebralen Schäden und anhaltenden neurologischen Folgen führt.

