Facharzt des Artikels
Neue Veröffentlichungen
Ulzerativ-nekrotische Gingivitis von Vensen
Zuletzt überprüft: 07.06.2024

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
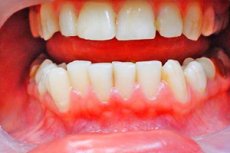
Zahnärzte betrachten die venöse nekrotisierende Gingivitis von Vancean als eine spezifische Form einer entzündlichen Zahnfleischerkrankung, die auch als venöse nekrotisierende ulzerative Gingivostomatitis von VENCENSAN, FUSIPIRACHETET (Fusispiriles) Gingivitis oder nekrotisierende akute ulceronische Gingivitis genannt werden kann. Der ICD-10-Code für diese Krankheit ist A69.1. [1]
Epidemiologie
Akute nekrotisierende Gingivitis ulcerosa ist eine ziemlich seltene Infektionskrankheit des Zahnfleischgewebes, die weniger als 1% der Bevölkerung betrifft (am häufigsten Jugendliche und junge Erwachsene).
Ulcerosa-nekrotisierende Gingivitis tritt auch bei kleinen Kindern auf, insbesondere wenn immunsupprimiert oder stark geschwächt.
Ursachen Ulzerative nekrotisierende Gingivitis.
Gingival inflammation in ulcerative-necrotizing Wensan gingivitis is caused by an opportunistic infection - invasion of the epithelium and underlying soft tissues of the gingiva by a symbiosis of such obligate microorganisms (microbiota) of the oral cavity as fusobacteria fusobacterium nucleatum (Plauta-Bacilli oder Plauta-vensana-Bacilli) und Fusobacterium necroforum, gramnegative Bacillus-anaeroben prevotella intermedia und bacillus fusiformis, Spirochentien (Spirokalbakterien) Treponema-Vincentii (Borrelien vincentii) und Treponema-Vincentii (Borrelia) und Treponema-Vincentii. Alle von ihnen, die im Gingival Sulcus und Plaque vorhanden sind, gelten als Kommensalpathogene.
Die Besonderheit der schweren Form von ulcerosa-Gingivitis, die durch diese Bakterien provoziert wird, ist die Entwicklung eines astrigen entzündlichen Prozesss mit fokalen oder diffusen Ulzerationen des Gingivalgewebes-mit ulcern auf dem Gummis und Erwachsenen. Interdental Gingival Papillae. [2]
Risikofaktoren
Zu den Risikofaktoren für die Entwicklung dieser Krankheit gehören:
- Geschwächte Immunität (einschließlich HIV, Strahlenkrankheit, maligne Neoplasien und Leukämie);
- Schlechte Mundhygiene und Plaque-Aufbau;
- Verdauungsdystrophie und Magersucht (d. H. Ernährungsmängel);
- Rauchen;
- Bereits bestehende Gingivitis;
- Psychischer Stress.
Pathogenese
In der Entzündung bakterieller Herkunft hängt die Pathogenese mit der Virulenz von Mikroorganismen und ihrer Invasivität zusammen. Bei ulzerativen Gingivitis mit Nekrose schädigt anaerobe pleomorphe gramnegative Bacillus fusobacterium nucleatum Zellmembranen des Gingival-Schleimhautpithels und spalten ihre Phospholipide mit seinen Enzymen. Dieses Bakterium bindet und aktiviert auch das Blutproenzymplasminogen, das zur Bildung des fibrinolytischen Enzymplasmins führt, das eine erhöhte Blutung des Zahnfleischs verursacht.
Und Spirochetes der oralen Mikrobiota-Treponema Vincentii und Treponema denticola mit Hilfe ihrer Proteaseenzyme binden sich an die Proteine der Zellen des Gingivalbindegewebes, binden an ihre Membranen an ihre Membranen und durchdringen in die Zellen, die Zellen der Zellen selbst schädigen und die extrazelluläre Matrix durch Produkte der Produkte durch Produkte der Produkte schädigen. [3]
Symptome Ulzerative nekrotisierende Gingivitis.
Die frühesten Anzeichen eines ulcerosa-nekrotischen Gingivitis-Vensants zeigen sich durch eine deutliche Rötung des Zahnfleisches.
Zu den Hauptsymptomen der Krankheit in der ersten Stufe gehören auch die Schwellung der Weichgewebe des Zahnfleischs, die leicht bluten. Kleine, schmerzhafte Geschwüre erscheinen am Zahnfleisch (an den Rändern neben den Zähnen); Es gibt intensive Schmerzen im Gummi und Schmerzen beim Schlucken und Reden.
Aufgrund der Nekrose des Zahnfleischgewebes in den interdentalen Räumen gibt es einen stinkenden Atemgeruch, es kann einen unangenehmen (metallischen) Geschmack geben. Es kann auch allgemeines Unwohlsein, subfebrile Körpertemperatur und Fieber geben.
Schließen Sie die Ausbreitung von Geschwüren auf die Palatin-Mandeln und die Halsschleimhaut nicht aus, und in fortgeschrittenen Fällen führt eine Entzündung zu einem Anstieg der submandibulären Lymphknoten.
Wenn akute fuspiraschetale Gingivitis unbehandelt oder falsch behandelt wird, tritt die Entzündung von Zeit zu Zeit auf, dh chronische nekrotisierende Gingivitis entwickelt sich mit sehr schweren Folgen. [4]
Komplikationen und Konsequenzen
Erschwerende Komplikationen und Folgen von nekrotisierenden Gingivitis ulcerosa wie:
- Nekrotisierende Stomatitis;
- Nekrotisierende Parodontitis;
- Entwicklung einer schweren gangrenösen Infektion des weichen und knöchernen Gewebes der orofazialen Region-WENSANS-Krankheit oder noma (was tödlich sein kann).
Bei Kindern mit Krebs, schlechter Ernährung, Neutropenie und unzureichender Mundhygiene kann die nekrotisierende Gingivitis ulzerativ zu einem Zahnverlust führen.
Diagnose Ulzerative nekrotisierende Gingivitis.
Die Diagnose dieser Zahnfleischerkrankung erfolgt auf der Grundlage der anfänglichen klinischen Symptome-basierend auf den Ergebnissen von orale Untersuchung.
Um dies zu bestätigen, werden Bakterioskopie und mikrobiologische Analyse von Abstrichen aus nekrotischen Massen (für Fuspirochete-Bakterien) durchgeführt; Bei Bedarf werden Blutuntersuchungen durchgeführt.
Differenzialdiagnose
Differentialdiagnostik mit Streptokokken- und Gonokokken-Gingivitis, herpetischer Gingivostomatitis, aphthöser Stomatitis (einschließlich Behcet-Krankheit), wiederkehrender nekrotisierender Peridenitis, infektiöser Mononukleose, Erytheme Multiforme und vulgar Vesken. [5]
Behandlung Ulzerative nekrotisierende Gingivitis.
Die Behandlung von nekrotisierenden akuten ulzerativen Gingivitis hängt vom Stadium des pathologischen Prozesses ab und umfasst:
- Spülen ulcerosa Läsionen durch Mundwasser mit 0,05-0,12% chlorhexidin oder 1-1,5% Wasserstoffperoxidlösung (mehrmals tagsüber);
- Oberflächliche Ultraschallmundhygiene und Tartarentfernung
- Entfernung von toten Zahnfleischgewebe - Nekrektomie.
Systemische Antibiotika, die gegen Fuspirochete-Infektionen aktiv sind, werden verschrieben, und das heutige Medikament der Wahl ist Metronidazol (aus der Gruppe der Imidazolderivate), das eine Woche lang dreimal täglich für 250 mg eingenommen wird. Antihistaminika (Loratadin oder Cetrin) werden verwendet, um die Schwellung des Zahnfleisches zu verringern. [6], [7]
Lesen Sie mehr in den Artikeln:
Verhütung
Um Fuspirochete-Gingivitis zu verhindern, empfehlen Zahnärzte, eine nahrhafte Ernährung zu sichern, Ihr Immunsystem aufrechtzuerhalten und Ihre Zähne regelmäßig zu putzen, um Plaque zu entfernen.
Prognose
Mechanische Entfernung von nekrotischen Geweben und eine angemessene medikamentöse Behandlung von ulzerativ-nekrotischen Gingivitis vencesanan verhindern normalerweise das Fortschreiten; Der pathologische Prozess und dann können Gingivalgeschwüre ohne negative Folgen mit einer günstigen Prognose des Ausgangs der Krankheit heilen.

