Facharzt des Artikels
Neue Veröffentlichungen
Chronische Meningitis
Zuletzt überprüft: 07.06.2024

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
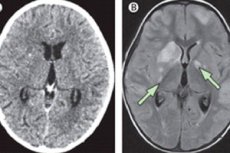
Chronische Meningitis ist eine entzündliche Erkrankung, die sich im Gegensatz zur akuten Form allmählich über mehrere Wochen (manchmal mehr als einen Monat) entwickelt. Die Symptomatik der Krankheit ähnelt der von akuter Meningitis: Patienten haben Schmerzen im Kopf, hohes Fieber, manchmal neurologische Störungen. Es gibt auch charakteristische pathologische Veränderungen in der Cerebrospinalflüssigkeit.
Epidemiologie
Einer der am stärksten ausgeprägten Ausbrüche von Meningitis ereignete sich 2009 in epidemischen Gebieten Westafrikas in der Region "Meningitisgürtel" südlich der Sahara zwischen Senegal und Äthiopien. Der Ausbruch betroffene Länder wie Nigeria, Mali, Niger: Fast 15.000 kranke Menschen wurden registriert. Solche Ausbrüche in diesen Regionen treten regelmäßig, ungefähr alle 6 Jahre, regelmäßig auf, und das Erkrankungsmittel der Krankheit ist am häufigsten eine Meningokokkeninfektion.
Meningitis, einschließlich chronischer Meningitis, ist durch ein ziemlich hohes Todesrisiko gekennzeichnet. Komplikationen, die sich unmittelbar und ferner entwickeln, entwickeln sich oft.
In europäischen Ländern ist die Krankheit viel seltener registriert - etwa 1 Fall pro hunderttausend Bevölkerung. Kinder sind häufiger betroffen (etwa 85% der Fälle), obwohl Menschen jeden Alters im Allgemeinen in der Lage sind, die Krankheit zu erhalten. Meningitis ist besonders bei Säuglingen häufig.
Die Pathologie wurde zuerst von Hippokrates beschrieben. Die ersten offiziell registrierten Meningitisausbrüche ereigneten sich im 19. Jahrhundert in der Schweiz, Nordamerika, dann in Afrika und Russland. Zu dieser Zeit betrug die Letalität der Krankheit mehr als 90%. Diese Zahl nahm erst nach der Erfindung und Einführung in die Praxis eines bestimmten Impfstoffs signifikant ab. Die Entdeckung von Antibiotika trug auch zur Verringerung der Mortalität bei. Bis zum 20. Jahrhundert wurden epidemische Ausbrüche immer weniger häufig registriert. Aber selbst jetzt werden akute und chronische Meningitis als tödliche Erkrankungen angesehen, die eine sofortige Diagnose und Behandlung erfordern.
Ursachen Chronische Meningitis
Eine chronische Meningitis wird normalerweise von einem Infektionsmittel provoziert. Zu den vielen verschiedenen Mikroorganismen "Schuldigen" der Entwicklung der Krankheit wird am häufigsten:
- Mycobacterium tuberculosis; [1]
- Das ursächliche Mittel der Lyme-Borreliose (Borrelia burgdorferi);
- Pilzinfektion (einschließlich Cryptococcus neoformans, Cryptococcus gatti, Coccidioides-Immitis, Histoplasma capsulatum, Blastomyceten).
Mycobacterium tuberculosis kann eine schnell progressive chronische Meningitis hervorrufen. Die Krankheit entwickelt sich, wenn der Patient anfänglich infiziert ist, aber bei einigen Menschen bleibt der Erreger im Körper in einem "ruhenden" Zustand, der unter günstigen Bedingungen aktiv wird und die Entwicklung von Meningitis verursacht. Die Aktivierung kann vor dem Hintergrund der Einnahme von Arzneimitteln auftreten, die die Immunität (z. B. Immunsuppressoren, chemopräventive Arzneimittel) oder andere starke Verringerungen der Immunabwehr abdrücken.
Meningitis aufgrund von Lymeerkrankungen ist sowohl akut als auch chronisch. Die meisten Patienten haben ein langsames Fortschreiten der Pathologie.
Pilzinfektionen provoziert die Entwicklung einer chronischen Entzündung der Gehirnmembranen hauptsächlich bei immunoktorierten Personen, die unter verschiedenen Immunschwächezuständen leiden. Manchmal nimmt Pilzinfektionen einen wellenähnlichen Kurs ein: Symptome nehmen langsam zu, verschwinden und tauchen dann wieder auf.
Weniger häufige pathologische Wirkstoffe chronischer Meningitis sind:
- Pale Treponema; [2]
- Protozoen (z. B. Toxoplasma gondii);
- Viren (insbesondere Enteroviren).
Eine chronische Meningitis wird bei HIV-infizierten Patienten häufig diagnostiziert, insbesondere vor dem Hintergrund von Bakterien- und Pilzinfektionen. [3] Zusätzlich kann die Krankheit eine nicht-infektiöse Ätiologie haben. Somit wird manchmal chronische Meningitis bei Patienten mit Sarkoidose gefunden, [4] Systemischer Lupus erythematosus, [5] Rheumatoide Arthritis, Sjögren-Syndrom, Behçet-Krankheit, Lymphom, Leukämie. [6]
Eine chronische Meningitis mit Pilz kann sich nach Injektion von Kortikosteroidmedikamenten in den epiduralen Raum mit Verstoß gegen aseptische Regeln entwickeln: Solche Injektionen werden geübt, um das Schmerzsyndrom bei Patienten mit Ischias zu kontrollieren. In diesem Fall treten Anzeichen der Krankheit nach der Injektion mehrere Monate auf. [7], [8]
Eine zerebrale Aspergillose tritt bei ungefähr 10 bis 20% der Patienten mit invasive Erkrankung auf und ergibt sich aus einer hämatogenen Ausbreitung des Organismus oder einer direkten Ausbreitung der Rhinosinusitis. [9]
In einigen Fällen wird bei Menschen eine chronische Meningitis diagnostiziert, es wird jedoch bei Tests keine Infektion gefunden. In einer solchen Situation wird idiopathische chronische Meningitis gesagt. Es ist bemerkenswert, dass diese Art von Krankheit nicht gut auf die Behandlung reagiert, sondern oft von selbst verschwindet - Selbstheilung tritt auf.
Risikofaktoren
Provozierende Faktoren bei der Entwicklung einer chronischen Meningitis können zu fast jeder infektiösen Pathologie werden, die Entzündungen verursacht. Die Schwäche des Immunsystems erhöht das Risiko noch mehr.
Eine Person kann eine Infektionskrankheit von einer kranken Person oder einem Bakterienträger (Virusträger) abschließen - eine scheinbar gesunde Person, die für andere ansteckend ist. Die Infektion kann durch in der Luft befindliche Tröpfchen oder durch Haushaltskontakt unter den üblichen täglichen Bedingungen übertragen werden - beispielsweise durch Verwendung gemeinsamer Besteck, Küssen oder Zusammenleben (Camp, Kaserne, Schlafsäle usw.).
Das Risiko einer chronischen Meningitis ist bei Kindern mit unreifen Immunverteidigungen (Säuglingen), bei Personen in epidemisch gefährlichen Regionen und bei Patienten mit Immunschwäche signifikant erhöht. Rauchen und Alkoholmissbrauch haben ebenfalls eine negative Wirkung.
Pathogenese
Im pathogenetischen Mechanismus chronischer Meningitis wird die Hauptrolle bei der Entwicklung einer chronischen Meningitis durch infektiös toxische Prozesse gespielt. Sie werden durch groß angelegte Bakteriämie mit deutlichem bakteriellem Zerfall und Freisetzung von giftigen Produkten in das Blut verursacht. Der Endotoxin-Effekt wird durch die Freisetzung von Toxinen aus den Zellwänden des Erregers verursacht, was zu einer Verletzung der Hämodynamik, der Mikrozirkulation führt, führt zu intensiven Stoffwechselstörungen: allmählich erhöhte Sauerstoffmangel und Azidose, verschärfte Hypokalämie. Leidet Koagulation und Anti-Koagulationblutsysteme. In der ersten Phase des pathologischen Prozesses ist die Hyperkoagulierbarkeit mit zunehmendem Fibrinogenniveau und anderen Gerinnungsfaktoren, und in der zweiten Stufe in kleinen Gefäßen fällt Fibrin, Thrombi. Mit einer weiteren Abnahme des Fibrinogenspiegels im Blut erhöht sich die Wahrscheinlichkeit einer Blutung und Blutungen in verschiedenen Organen und Geweben des Körpers.
Der Eintritt des Erregers in die Gehirnmembranen wird zum Beginn der Entwicklung von Symptomen und dem patomorphologischen Bild einer chronischen Meningitis. Zunächst beeinflusst der Entzündungsprozess die Weich- und Spinnenmembran und kann sich dann zur Substanz des Gehirns bewegen. Die Art der Entzündung ist überwiegend serös, und in Abwesenheit einer Behandlung übergeht eine eitrige Form. Ein charakteristisches Zeichen einer chronischen Meningitis ist eine allmählich erhöhte Läsion der Wirbelsäulenwurzeln und Hirnnerven.
Symptome Chronische Meningitis
Die Hauptsymptome einer chronischen Meningitis sind anhaltende Kopfschmerzen (möglicherweise in Kombination mit Occipital-Muskelspannung und Hydrozephalus), Radikulopathie mit Nervenneuropathie, Persönlichkeitsstörungen, Beeinträchtigung des Gedächtnisses und geistigen Leistungsfähigkeit und einer anderen kognitiven Beeinträchtigung. Diese Manifestationen können gleichzeitig oder getrennt voneinander auftreten.
Aufgrund der Anregung der Nervenende der Gehirnmembranen wird der ausgeprägte Schmerz im Kopf durch Schmerzen im Nacken und Rücken ergänzt. Der Hydrozephalus und ein erhöhter Intrakranialdruck können sich entwickeln, was wiederum erhöhte Kopfschmerzen, Erbrechen, Apathie, Schläfrigkeit und Reizbarkeit verursacht. Es gibt Ödeme der Sehnerven, Verschlechterung der visuellen Funktion und der Parese des Nachhauens. Mögliche Phänomene des Gesichtsnervenschadens.
Mit der Zugabe von Gefäßstörungen treten kognitive Probleme, Verhaltensstörungen und Anfälle auf. Akute Hirn-Kreislauf-Störungen und Myelopathien können sich entwickeln.
Mit der Entwicklung einer basalen Meningitis im Hintergrund der Verschlechterung des Sehens, der Schwäche der Mimusmuskulatur, der Verschlechterung von Hör- und Geruch, sensorischen Erkrankungen, Schwäche der Mastiziermuskeln werden festgestellt.
Mit der Verschlechterung des entzündlichen Prozesses kann Komplikationen in Form von Ödemen und Schwellungen des Gehirns, einen infektiösen toxischen Schock mit der Entwicklung von DIC, entwickeln.
Erste Zeichen
Da die chronische Meningitis langsam fortschreitet, machen sich die ersten Anzeichen der Pathologie nicht sofort bekannt. Der infektiöse Prozess zeigt sich durch eine allmähliche Zunahme von Temperatur, Kopfschmerz, allgemeine Schwäche, Appetitverschlechterung sowie Symptome einer Entzündungsreaktion außerhalb des Zentralnervensystems. Bei immundemen Individuen können die Lesungen zur Körpertemperatur innerhalb der normalen Grenzen liegen.
Eine chronische Meningitis sollte zuerst ausgeschlossen werden, wenn der Patient anhaltende anhaltende Kopfschmerzen, Hydrozephalus, progressive kognitive Beeinträchtigung, radikuläres Syndrom oder Nervenneuropathie im Hirnnerv aufweist. Wenn diese Anzeichen vorhanden sind, sollte ein Wirbelsäulenhahn durchgeführt werden oder zumindest ein MRT- oder CT-Scan durchgeführt werden.
Die wahrscheinlichsten anfänglichen Symptome einer chronischen Meningitis:
- Erhöhte Temperatur (stabile Werte zwischen 38-39 ° C);
- Schmerzen im Kopf;
- Psychomotorische Störungen;
- Verschlechterung im Gang;
- Doppelsicht;
- Spastische Muskelzuckungen;
- Visuelle, auditive, olfaktorische Probleme;
- Meningenzeichen unterschiedlicher Intensität;
- Störungen der Mimusmuskulatur, Sehnen- und Periostreflexe, Auftreten einer spastischen Paraparese und Paraparese, selten - Lähmung mit Hyper- oder Hyposthesie, Koordinationsstörungen;
- Kortikale Störungen in Form von psychischen Störungen, teilweise oder vollständigen Amnesie, auditorische oder visuelle Halluzinationen, euphorische oder depressive Zustände.
Die Symptomatik bei chronischer Meningitis kann monatelang oder sogar Jahre dauern. In einigen Fällen können Patienten eine offensichtliche Verbesserung haben, gefolgt von einem Rückfall.
Komplikationen und Konsequenzen
Die Folgen einer chronischen Meningitis sind fast unmöglich vorherzusagen. In den meisten Fällen entwickeln sie sich in der Fernzeit und können in den folgenden Erkrankungen ausgedrückt werden:
- Neurologische Komplikationen: Epilepsie, Demenz, fokale neurologische Defekte;
- Systemische Komplikationen: Endokarditis, Thrombose und Thromboembolie, Arthritis;
- Neuralgie, Palesie des Hirnnervs, kontralaterale Hemiparese, Sehbehinderung;
- Hörverlust, Migräne.
In vielen Fällen hängt die Wahrscheinlichkeit von Komplikationen von der zugrunde liegenden Ursache einer chronischen Meningitis und dem Zustand der Immunität einer Person ab. Die durch parasitäre oder Pilzinfektion provozierte Meningitis ist schwieriger zu heilen und tendiert tendenziell wieder auf (insbesondere bei HIV-infizierten Patienten). Chronische Meningitis, die sich vor dem Hintergrund von Leukämie, Lymphom oder Krebsneoplasmen entwickelte, hat eine besonders schlechte Prognose.
Diagnose Chronische Meningitis
Wenn eine chronische Meningitis vermutet wird, sollte eine allgemeine Blutuntersuchung durchgeführt und ein Wirbelsäulenhahn durchgeführt werden, um den Alkohol zu untersuchen (sofern nicht kontraindiziert). Nach dem Wirbelsäulenhahn wird Blut untersucht, um den Glukosespiegel zu bewerten.
Zusätzliche Tests:
- Blutchemie;
- Bestimmung der Anzahl weißer Blutkörperchen;
- Blutkultur mit PCR.
Wenn es keine Kontraindikationen gibt, wird so schnell wie möglich ein Wirbelsäulenhahn durchgeführt. Eine Stichprobe von Cerebrospinalflüssigkeit wird an das Labor gesendet: Dieses Verfahren ist für die Diagnose einer chronischen Meningitis von grundlegender Bedeutung. Standardbestimmungen sind:
- Zellzahl, Protein, Glukose;
- Grammfärbung, Kultur, PCR.
Die folgenden Anzeichen können auf das Vorhandensein von Meningitis hinweisen:
- Erhöhter Blutdruck;
- Trübung des Alkohols;
- Erhöhte Anzahl von Leukozyten (hauptsächlich polymorphkernige Neutrophile);
- Erhöhte Proteinspiegel;
- Niedriger Wert des Verhältnisses von Glukoseindikatoren in Alkohol und Blut.
Andere biologische Materialien - wie Urin- oder Sputumproben - können für die Bakteriensaat für Mikroflora gesammelt werden.
Die instrumentelle Diagnose kann die Magnetresonanztomographie, eine Computertomographie, Biopsien veränderter Haut (für Kryptokkose, systemische Lupus erythematosus, Lyme-Borreliose, Trypanosomiasis) oder vergrößerte Lymphknoten (für Lymphome, Tuberkuose, Sarkoidose, sekundäre Sypilis oder Hive-Infektion) umfassen.
Eine gründliche Untersuchung eines Augenarztes wird durchgeführt. Uveitis, trockene Keratokonjunktivitis, Iridocyclitis, Verschlechterung der visuellen Funktion aufgrund von Hydrozephalus kann festgestellt werden.
Die allgemeine Untersuchung zeigt eine aphthöse Stomatitis, Hypopyon oder ulzerative Läsionen - insbesondere diejenigen, die für die Behçet-Krankheit charakteristisch sind.
Die Vergrößerung von Leber und Milz kann auf das Vorhandensein von Lymphom, Sarkoidose, Tuberkulose und Brucellose hinweisen. Darüber hinaus kann eine chronische Meningitis vermutet werden, wenn zusätzliche Infektionsquellen in Form von eitrigen Otitis-Medien, Sinusitis, chronischen Lungenpathologien oder provozierenden Faktoren in Form eines intrapulmonalen Blutschlitzens vorliegen.
Es ist sehr wichtig, epidemiologische Informationen auf kompetente und umfassende Weise zu sammeln. Die wichtigsten anamnestischen Daten sind:
- Tuberkulose haben oder mit einem Tuberkulose-Patienten in Kontakt stehen;
- Reisen in epidemiologisch ungünstige Regionen;
- Das Vorhandensein von Immundefizienzbedingungen oder eine schwere Schwächung des Immunsystems. [10]
Differenzialdiagnose
Die Differentialdiagnose wird mit verschiedenen Arten von Meningitis (viral, Tuberkulose, Borreliose, Pilz, durch Protozoen provoziert) sowie mit:
- Mit aseptischer Meningitis im Zusammenhang mit systemischen Pathologien, neoplastischen Prozessen, Chemotherapie;
- Mit viraler Enzephalitis;
- Mit einem Gehirnabszess, Subarachnoidalblutung;
- Mit Neoblastose des Zentralnervensystems.
Die Diagnose einer chronischen Meningitis basiert auf den Ergebnissen der Untersuchung der Cerebrospinalflüssigkeit sowie auf Informationen, die während der ätiologischen Diagnose erhalten wurden (Kultur, Polymerasekettenreaktion). [11]
Behandlung Chronische Meningitis
Abhängig vom Ursprung einer chronischen Meningitis verschreibt der Arzt die entsprechende Behandlung:
- Wenn mit Tuberkulose, Syphilis, Lyme-Borreliose oder einem anderen bakteriellen Prozess - die Antibiotikatherapie nach der Empfindlichkeit spezifischer Mikroorganismen verschreiben;
- Wenn es eine Pilzinfektion gibt, verschreiben Sie Antimykotika, hauptsächlich Amphotericin B, Flucytosin, Fluconazol, Voriconazol (oral oder injiziert);
- Wenn die nicht-infektiöse Natur der chronischen Meningitis diagnostiziert wird - insbesondere Sarkoidose, Behçet-Syndrom - Kortikosteroide oder Immunsuppressiva, werden lange Zeit verschrieben.
- Wenn Krebsmetastasen an den Gehirnmembranen nachgewiesen werden - kombinieren Sie die Strahlentherapie des Kopfbereichs, Chemotherapie.
Bei chronischer Meningitis, die durch Cryptococcose provoziert wird, wird Amphotericin B zusammen mit Flucytosin oder Fluconazol verschrieben.
Darüber hinaus wenden Sie eine symptomatische Behandlung an: Analgetika, nichtsteroidale entzündungshemmende Medikamente, Diuretika und Entgiftungsmedikamente. [12]
Verhütung
Vorbeugende Maßnahmen zur Verhinderung der Entwicklung chronischer Meningitis umfassen folgende Empfehlungen:
- Persönliche Hygiene;
- Einen engen Kontakt mit kranken Menschen vermeiden;
- Einbeziehung in die Ernährung von Lebensmitteln, die reich an Vitaminen und Spurenelementen sind;
- In Zeiten saisonaler Krankheitsausbrüche vermeiden Sie es, in überfüllten Gebieten (insbesondere in Innenräumen) zu bleiben.
- Nur gekochtes oder abgefülltes Wasser trinken;
- Verbrauch von thermisch verarbeitetem Fleisch, Milchprodukten und Fischprodukten;
- Vermeiden, in stehendem Wasser zu schwimmen;
- Nassreinigung der Wohnräume mindestens 2-3 Mal pro Woche;
- Allgemeine Verhärtung des Körpers;
- Stress vermeiden, Unterkühlung;
- Einen aktiven Lebensstil führen und motorische Aktivitäten unterstützen;
- Rechtzeitige Behandlung verschiedener Krankheiten, insbesondere denen von ansteckendem Ursprung;
- Raucher-, Alkohol- und Betäubungsmittel Drogen aufgeben;
- Keine Selbstmedikation.
In vielen Fällen kann chronische Meningitis durch rechtzeitige Diagnose und Behandlung systemischer Erkrankungen verhindert werden.

