Facharzt des Artikels
Neue Veröffentlichungen
Streptokokken im Abstrich bei Frauen, Schwangerschaft, Männern und Kindern
Zuletzt überprüft: 05.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
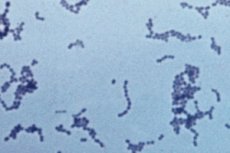
Streptokokken sind gramnegative Mikroorganismen, die viele eitrig-infektiöse und entzündliche Erkrankungen auslösen. Streptokokken werden fast immer in einem Abstrich nachgewiesen, was jedoch nicht bedeutet, dass die Person krank ist. Alles hängt von seiner Konzentration ab. Überschreitet die Menge dieses Mikroorganismus die bedingt akzeptablen Normen, entwickelt sich die Krankheit. Eine durch eine Streptokokkeninfektion verursachte Erkrankung gehört gemäß ICD-10 zur Gruppe der eitrigen und nekrotischen Erkrankungen.
Gründe für das Auftreten von Streptokokken in einem Abstrich
Streptokokken erscheinen im Abstrich, da sie ein Vertreter der opportunistischen Mikroflora sind. Das bedeutet, dass sie ein Vertreter der normalen Mikroflora des Körpers sind, die die schützenden Eigenschaften des Körpers gewährleistet, die Besiedlungsresistenz der Schleimhäute gewährleistet, d. h. deren Besiedlung durch pathogene Mikroorganismen verhindert. Unter bestimmten Bedingungen, beispielsweise bei verminderter Immunität, kommt es jedoch zu einer Verletzung des normalen Zustands der Schleimhäute und einer Verletzung des normalen Verhältnisses von Mikroorganismen. In diesem Fall steigt die Konzentration von Streptokokken stark an, wodurch sie die Schleimhäute ihres Biotops besiedeln und sich sogar auf andere Biotope ausbreiten können. Infolgedessen entwickelt sich die Krankheit und schreitet fort. Dies ist ein endogener Weg der Infektionsentwicklung.
Es gibt aber auch einen exogenen Weg der Krankheitsentwicklung, bei dem Streptokokken aus der äußeren Umgebung eindringen und sich dann in den Biotopen des menschlichen Körpers vermehren. Wie weit die Krankheit fortschreitet, hängt vom Zustand des Körpers ab. Dabei spielt die Kolonisierungsresistenz der Mikroflora, also die normale Zusammensetzung der Mikroflora, in der „kein Platz“ für fremde Mikroorganismen ist, eine wichtige Rolle.
Im normalen Zustand der Mikroflora verhindert sie das Eindringen pathogener Mikroorganismen und verhindert die Entwicklung der Krankheit. Beim Eindringen aus der äußeren Umgebung dringt sie am häufigsten von Trägern ein, d. h. von Menschen, die krank sind oder sich von einer Streptokokkeninfektion erholt haben.
Auch Streptokokken, die in der Umwelt persistieren, können eine Quelle sein. Eine besondere Gefahr stellen Krankenhausstämme resistenter Streptokokken dar, die sich im Krankenhausumfeld entwickeln. Sie mutieren wiederholt unter dem Einfluss von Desinfektionsmitteln und Antiseptika. Daher verursachen sie die gefährlichsten Krankheiten, die mit Standardantibiotika nicht behandelt werden können.
Norm von Streptokokken im Abstrich
Ein Abstrich enthält normalerweise bis zu 10 3 KBE/ml. Das bedeutet, dass 1 Milliliter Flüssigkeit nicht mehr als 10 hoch 3, also nicht mehr als 1000 Kolonien von Mikroorganismen enthält. Übersteigt die Anzahl der Streptokokken diese Werte, entwickelt sich die Krankheit.
Streptokokken 10 hoch 3 - 10 hoch 6 im Ausstrich
Dies bedeutet einen Grad, der eine quantitative Messung zeigt, den Gehalt einer bestimmten Anzahl von Kolonien von Mikroorganismen in 1 ml des untersuchten Materials. In diesem Fall gilt der Indikator von 10 3 als Norm, was bedeutet, dass 1 ml Suspension 1000 Streptokokkenkolonien enthält. Unterhalb dieses Indikators liegt die Norm, der Indikator selbst 10 hoch 3 gilt als Grenzzustand, ab dem die Entwicklung der Krankheit beginnt. Oberhalb dieses Indikators entwickelt sich sicherlich eine Erkrankung mit Streptokokken-Ätiologie.
Risikofaktoren
Menschen mit geschwächter Immunität und beeinträchtigter Mikroflora sind gefährdet, eine Streptokokkeninfektion zu entwickeln. Ein wesentlicher Risikofaktor ist das Eindringen verschiedener toxischer Substanzen und radioaktiver Komponenten in den Körper, die die Abwehrkräfte des Körpers schwächen.
Gefährdet sind Menschen, die sich kürzlich einer Operation, Organ- und Gewebetransplantation unterzogen haben, sowie Menschen mit chronischen Erkrankungen, Immunschwäche, Anämie, Stoffwechselstörungen und Vitaminmangel. Auch schlechte Ernährung, Bewegungsmangel, häufiger Stress, Erschöpfung und Hunger können Infektionen verursachen.
Zur Risikogruppe gehören auch Menschen, die häufig an Erkältungen und anderen Krankheiten leiden, sowie Menschen mit eingebauten Herzschrittmachern, Kathetern (Katheterinfektionen), Prothesen, temporären und permanenten Transplantaten. Auch Menschen, die gezwungen sind, längere Zeit im Krankenhaus oder in stationärer Behandlung zu bleiben, sind gefährdet. Sie sind im Krankenhaus erworbenen Mikroorganismen (Krankenhausstämmen) ausgesetzt. Mitarbeiter medizinischer Einrichtungen, die aufgrund ihrer beruflichen Pflichten mit infektiösen Patienten in Kontakt kommen müssen, sind ebenfalls gefährdet und Krankenhausstämmen ausgesetzt.
Symptome
Die Hauptsymptome einer Streptokokkeninfektion sind die Entwicklung eines Entzündungsprozesses im betroffenen Bereich sowie das Fortschreiten der Infektion. Dann hängt alles davon ab, welcher Stamm die Entwicklung der Pathologie verursacht hat, wie hoch seine Konzentration ist und auch davon, in welches Biotop die Infektion eingedrungen ist. Normalerweise sind die oberen Atemwege und die Haut die primäre Infektionsquelle, durch die die Infektion in den Körper gelangt. Beim Eindringen durch die Haut entwickelt sich eine Abfolge von Ereignissen - zuerst erscheint ein oberflächlicher Ausschlag, Rötung und Reizung der Haut. Wenn die Infektion fortschreitet und sich ausbreitet, entwickelt sich eine Dermatitis (infektiöse Entzündung der Haut - Dermis), dann kann sich eine Fasziitis entwickeln, bei der Haut, Faszien und Bänder am Entzündungsprozess beteiligt sind.
Myositis ist ein entzündlicher Prozess, der sich unter Beteiligung der Muskelschicht entwickelt. Bei tiefem Eindringen der Infektion in den Körper kann sich ein Erysipel entwickeln (Erysipel der Haut, Muskelschichten und Knochen, begleitet von Eiterung, anaeroben Prozessen, ständigem Fortschreiten und der Beteiligung neuer Entzündungsherde).
Erysipel geht oft mit Gewebenekrose (Absterben) einher. Um eine weitere Ausbreitung der Infektion zu verhindern, ist daher oft eine Amputation des Organs (Gliedmaße) erforderlich. Dies verhindert ein weiteres Fortschreiten der Krankheit und vermeidet eine Sepsis. Das Endstadium ist eine Sepsis (Blutvergiftung), die zum Tod führen kann.
Wenn die Infektion über die Atemwege eindringt, entwickelt sie sich hauptsächlich zu Scharlach, follikulärer oder lakunärer Mandelentzündung, Lungenentzündung, Bronchitis, Meningitis, Osteomyelitis, septischer Arthritis,
Vorboten der Entwicklung einer Infektionskrankheit sind Schwächegefühl, erhöhte Müdigkeit, übermäßiges Schwitzen, Herzrasen beim Gehen sowie leichter körperlicher und emotionaler Stress. Dann kommt es zu Brennen in der Brust, Druckgefühl im Brustbein, Kurzatmigkeit und Kurzatmigkeit. Zu diesem Zeitpunkt können vorbeugende Maßnahmen ergriffen werden, um die Entwicklung der Pathologie zu verhindern. Werden solche Maßnahmen nicht ergriffen, schreitet die Krankheit weiter fort, die Temperatur steigt, Fieber, Schüttelfrost, Kopfschmerzen treten auf und der Appetit nimmt ab. In einigen Fällen treten Übelkeit und Durchfall auf. Weitere Symptome hängen von der Form und Schwere der Erkrankung ab.
Streptokokken im Abstrich bei Männern und Frauen
Streptokokken im Harnröhrenabstrich können auf die Entwicklung einer eitrig-entzündlichen oder infektiösen Erkrankung im Urogenitaltrakt hinweisen. Dies kann auf die Entwicklung von Blasenentzündung, Pyelonephritis, Urethritis, Dysbakteriose und anderen Formen der Krankheit hinweisen.
Die Infektion kann endogen (z. B. durch eine chronische Infektionsquelle im Körper) oder exogen (aus der äußeren Umgebung, durch Kontakt mit einem Infektionsträger) in den Körper gelangen. Besonders gefährlich sind Krankenhausstämme, die im Krankenhaus übertragen werden können. Auch Katheter-assoziierte Infektionen, die bei längerem Gebrauch eines Katheters auftreten, sind gefährlich.
Wenn die Menge an Streptokokken in einem Abstrich bei Frauen die zulässige Norm überschreitet, ist eine Behandlung erforderlich. Liegt der Gehalt dieses Mikroorganismus gleich oder unter der Norm, besteht kein Grund zur Sorge. Nur ein Arzt kann eine Behandlung verschreiben. Denn Selbstmedikation kann gesundheitsschädlich und sogar lebensgefährlich sein. Eine falsche Behandlung kann die normale Mikrobiozönose stören, wodurch andere Biotope gestört werden können.
Streptokokken in einem Abstrich während der Schwangerschaft sind ein schlechtes Zeichen, da sie den Schwangerschaftsverlauf negativ beeinflussen können. Sie verursachen häufig Fehlgeburten, Frühgeburten und Spontanaborte. Sie birgt Risiken für Frau und Kind. Die Gefahr besteht in der Entwicklung von Gestose, Infektionskrankheiten, schweren Nieren- und Leberschäden, die zu einer Fehlgeburt führen können. Eine rechtzeitige Behandlung von Streptokokken hilft, eine Infektion des Kindes während der Geburt zu vermeiden.
Am gefährlichsten ist eine intrauterine Infektion des Kindes, die zu schweren Komplikationen, Unterentwicklung der inneren Organe, verschiedenen körperlichen Defekten und Missbildungen führen kann. Liegt ein Abstrich vor, wählt der Arzt die Behandlung aus den für die Schwangerschaft zugelassenen Medikamenten aus. Die Behandlung wird durchgeführt, wenn das Risiko für Mutter und Kind den Schaden durch die Arzneimittelwirkung übersteigt. Selbstmedikation ist streng kontraindiziert.
Streptokokken im Kinderabstrich
Der Nachweis von Streptokokken in Abstrichen von Neugeborenen und Frühgeborenen ist ein alarmierendes Zeichen dafür, dass die Immunität des Kindes nicht ausreicht (und Neugeborene die Immunität der Mutter behalten). Eine Antibiotikatherapie kann erforderlich sein, um eine so schwere Erkrankung wie eine postpartale und neonatale Sepsis, die zum Tod führt, zu verhindern. Der Haupterreger der Neugeboreneninfektion sind Beta-Streptokokken, die die Haut und den Urogenitaltrakt befallen. Am häufigsten gelangt es während der Geburt in den Körper des Neugeborenen. In 70 % der Fälle ist die Mutter die Infektionsquelle.
Streptokokken sind besonders gefährlich für Neugeborene und Kleinkinder, da ihre Immunität geschwächt ist und sich die Mikroflora im Stadium der Bildung und Entwicklung befindet. Die Sterblichkeitsrate ist sehr hoch – von 25 bis 75 %.
Bei älteren Kindern (über 3 Jahre) verursachen Streptokokken am häufigsten schwere Erkrankungen der Atemwege, des Urogenitaltrakts und des Magen-Darm-Trakts. Gelangt es ins Blut, kann sich eine sekundäre Infektionsquelle entwickeln. In 40 % der Fälle tritt eine Hautinfektion auf, in 30 % eine Lungenentzündung. Es ist zu beachten, dass häufig das Krankheitsbild vorliegt, der Erreger jedoch nicht isoliert werden kann. Mögliche Komplikationen sind Persistenz, abnorme Reaktion und akute Glomerulonephritis. Am gefährlichsten sind Bakteriämie, Sepsis und infektiöser toxischer Schock.
Streptokokken im Abstrich aus Hals, Rachen, Nase
Es kommt bei verschiedenen Atemwegserkrankungen vor. Der Grad der Besiedlung mit Mikroorganismen hängt vom Schweregrad der Erkrankung ab. Es kann auf die Entwicklung von Infektions- und Entzündungskrankheiten wie Lungenentzündung, Bronchitis, Tracheitis und Tracheobronchitis hinweisen. Eine Antibiotikatherapie ist erforderlich. In diesem Fall kann nur ein Arzt das optimale Behandlungsschema auswählen. Eine Streptokokkeninfektion muss behandelt werden, da sie aufgrund von Komplikationen gefährlich ist. Die gefährlichste Folge einer Streptokokkeninfektion ist ein infektiös-toxischer Schock, eine Sepsis. Sie kann auch die Entwicklung von Osteomyelitis, Meningitis und anderen lebensbedrohlichen Krankheiten verursachen.
Streptokokken werden häufig in einem Nasenabstrich nachgewiesen. Sie entstehen durch die Entwicklung eines eitrig-infektiösen, entzündlichen Prozesses im Rachen, Nasenrachen und Rachenraum. Sie verursachen verschiedene invasive Erkrankungen. Sie zählen zu den häufigsten Ursachen für Sinusitis.
Die Behandlung erfolgt medikamentös, es kommt eine Antibiotikatherapie zum Einsatz. Ohne adäquate Behandlung breitet sich die Infektion auf andere Biotope aus, einschließlich des gesamten Nasopharynx, Rachens sowie der oberen und unteren Atemwege. Gefährliche Komplikationen sind das Eindringen der Infektion in die aufsteigenden Atemwege, ihr Eindringen in das Gehirn, begleitet von einer Entzündung der Myelinmembranen des Gehirns, und die Entwicklung einer Meningitis. Komplikationen wie akutes rheumatoides Fieber, Glomerulonephritis, Komplikationen der Nieren und des Herz-Kreislauf-Systems sind ebenfalls gefährlich.
Wird in einem Abstrich eine hohe Konzentration von Streptokokken festgestellt, ist es notwendig, so schnell wie möglich einen Arzt aufzusuchen und sich einer Behandlung zu unterziehen, um eine Chronifizierung der Krankheit oder eine weitere Ausbreitung und ein Fortschreiten zu verhindern. Am häufigsten wird eine Antibiotikatherapie eingesetzt. Die Empfehlungen des Arztes müssen strikt befolgt werden, da bei falscher Behandlung die Therapie nicht nur unwirksam sein kann, sondern auch Resistenzen der Mikroorganismen entstehen.
Streptokokken im gynäkologischen Abstrich
Zeigt die Entwicklung einer Dysbakteriose an, bei der der normale Zustand der Mikroflora gestört ist. Normalerweise ist die Anzahl der Vertreter der normalen Mikroflora stark reduziert, während die Anzahl der pathogenen und opportunistischen Mikroflora zunimmt. Dies führt zur Entwicklung entzündlicher Prozesse.
In den weiblichen Geschlechtsorganen verursachen Streptokokken Vaginitis, Kolpitis und Vulvovaginitis. Sie können den Menstruationszyklus negativ beeinflussen und dessen Regelmäßigkeit und Dauer beeinträchtigen. Die Fruchtbarkeit sowie die Fähigkeit, ein Kind zu empfangen und zu gebären, werden beeinträchtigt. Eine Übertragung von der Mutter auf das Kind während der Geburt ist ebenfalls möglich.
- Streptokokken im Vaginalabstrich
Normalerweise enthält die vaginale Mikroflora eine gewisse Menge opportunistischer Mikroflora, deren Anzahl die Norm nicht überschreiten sollte. Gleichzeitig beginnt bei einer Abnahme der normalen Mikroflora pathogene Mikroflora zu wachsen, darunter auch Streptokokken. Diese können auch aus der äußeren Umgebung in den Körper eindringen. Es ist eine hohe Anpassung der Mikroorganismen an die vaginale Mikrobiozönose zu beobachten, da Staphylokokken unter Ausnutzung von Pathogenitäts- und Invasionsfaktoren leicht in die Vaginalschleimhaut eindringen.
Die wichtigsten invasiven Faktoren von Streptokokken sind Kapseln, Antigene M und T sowie Teichonsäuren, die Teil der Zellwand sind und Adhäsionsfaktoren liefern. Mithilfe des M-Proteins erfolgt die intrazelluläre Invasion des Erregers. Eine obligatorische Behandlung ist erforderlich, da sich Streptokokken ohne Behandlung zu einer chronischen Infektion entwickeln können, die mit Antibiotika und anderen verfügbaren Mitteln deutlich schwieriger zu behandeln ist. In etwa 30 % der Fälle einer chronischen Streptokokkeninfektion ist die Behandlung wirkungslos, da die chronische Infektion resistent ist.
- Streptococcus galactiae in einem Abstrich aus dem Gebärmutterhalskanal
Führt zur Entwicklung eines entzündlichen Prozesses in der Vagina, den Eierstöcken und stört die normale Funktion der Eileiter. Führt oft zu Unfruchtbarkeit und Fehlgeburten. Während der Geburt kann es zu einer Infektion des Kindes kommen.
Hämolytische und nicht-hämolytische Streptokokken im Ausstrich
Hämolytischer Streptokokken ist eine Form von Streptokokken, die eine Lyse von Blutbestandteilen (Hämolyse) verursacht. Am häufigsten tritt eine Hämolyse der Erythrozyten auf, die zu einer Verletzung des Verhältnisses zwischen Erythrozytenzahl und Hämoglobin führt und die Freisetzung von freiem Hämoglobin ins Blut fördert. Führt zur Entwicklung von Anämie. Wird häufig bei Meningitis, Endokarditis und Sepsis isoliert. Die Isolierung erfolgt auf Blutagar, wodurch der Agar zerstört wird. Die Quelle ist eine kranke Person, ein Träger. Der Übertragungsweg ist aerogen, Kontakt.
Nichthämolytischer Streptokokken ist ein Typ, der keine Bluthämolyse verursacht. Diese Form bildet die Grundlage für Infektionskrankheiten, einschließlich Erkrankungen der Atemwege und des Urogenitaltrakts. Die Behandlung erfolgt mit einer Antibiotikatherapie.
Streptococcus faecalis im Abstrich
Die Übertragung erfolgt oral und fäkal. Es wird aus dem Darm einer infizierten Person ausgeschieden und gelangt mit Nahrung und schmutzigen Händen über die Mundhöhle in den Körper. Es verursacht hauptsächlich Erkrankungen des Verdauungstrakts, Vergiftungen, Nieren-, Leber- und Urogenitaltrakterkrankungen. Es verursacht häufig Vergiftungen (innere Intoxikation, Autointoxikation). Dies führt dazu, dass sich die Infektion und die bakteriellen Toxine schnell im Blut ausbreiten und neue Infektionsherde bilden. Eine weitere Gefahr besteht darin, dass es zu einer schnellen Besiedlung kommt, sich die Infektion schnell im Körper ausbreitet und zur Entwicklung von Bakteriämie und Sepsis führt. Es kann zu schweren Vergiftungen führen, die von Intoxikation, Dehydration und Störungen des Wasser-Salz-Haushalts begleitet werden.
Streptococcus anginosus in einem Abstrich
Es handelt sich um eine Gruppe von Vertretern der Gattung Streptokokken, die die Mandelentzündung verursachen. Am häufigsten verursachen sie die Entwicklung einer lakunären und lipofollikulären Mandelentzündung, bei der sich eitrige Masse in Follikeln oder Lakunen ansammelt. Sie wird von einem intensiven entzündlichen und infektiösen Prozess begleitet.
Zunächst kommt es zur Adhäsion (Anheftung) des Mikroorganismus an den Wänden und Schleimhäuten des Rachens und der Atemwege. Dann vermehrt er sich und besiedelt die Atemwege und den Rachen. Dies wird von einem entzündlichen Prozess begleitet, dessen Höhepunkt etwa am 2.-3. Tag eintritt. Bei einer follikulären Mandelentzündung entwickeln sich Follikel.
Etwa am 3.-4. Tag ist die Integrität der Follikel beeinträchtigt, und ihr Inhalt füllt die Lücken und bildet eine Plaque. Es entwickelt sich eine lakunäre Mandelentzündung. Darüber hinaus können Streptokokken im Verlauf ihrer lebenswichtigen Aktivität Erythrozytentoxin produzieren, das eine Vergiftung des Körpers und Krämpfe der Atemwege verursacht. Eine
Behandlung mit Antibiotika ist erforderlich. Nur ein Arzt kann das Behandlungsschema auswählen, da es auf den Ergebnissen von Labortests basiert. Vor Beginn der Therapie ist es ratsam, einen Antibiotika-Empfindlichkeitstest durchzuführen, mit dessen Hilfe Sie die optimale Dosierung des Arzneimittels sowie das wirksamste Medikament auswählen können. Dies liegt daran, dass Streptokokken gegen viele Antibiotika resistent sein können. Darüber hinaus weisen viele von ihnen Mehrfachresistenzen auf.
Epidermaler Streptokokken im Abstrich
Zeigt die Entwicklung von Hautkrankheiten an. Kann bakteriellen Ausschlag, Hautdermatitis und andere Haut- und Geschlechtskrankheiten verursachen. Führt auch häufig zur Entwicklung einer Entzündung des Unterhautfettgewebes (Cellulite). Kann tiefere Hautschichten und sogar die Muskelschicht befallen und die Entwicklung von Bursitis, Fasziitis und Myositis verursachen. Bei tiefem Eindringen kann das Toxin ins Blut gelangen und Bakteriämie und Sepsis verursachen. Kann Toxine produzieren, die eine Vergiftung des Körpers verursachen. Unbehandelt können sie einen infektiösen toxischen Schock, Sepsis (Blutvergiftung), verursachen.
Eine der gefährlichsten Komplikationen ist Erysipel, eine chronisch wiederkehrende Erkrankung, die mit Fieber und Intoxikationen einhergeht.
In diesem Fall sind der Entzündungsherd und der Bereich der Hautinfektion klar abgegrenzt. Dem geht eine Hautsensibilisierung und eine Schädigung der Hautintegrität voraus. Am häufigsten tritt die Erkrankung bei älteren Menschen, bei Menschen mit eingeschränktem Blut- und Lymphfluss sowie bei Menschen mit geschwächter Immunität auf.
Sie verläuft schwerwiegend, mit schwerer Intoxikation und Fortschreiten des Entzündungsprozesses. Es bilden sich Erosionen und Geschwüre. Der erodierte Bereich wird von anderer, insbesondere anaerober Mikroflora besiedelt, was zum Fortschreiten der Infektion führt. Oft endet die Erkrankung mit der Amputation des betroffenen Bereichs bzw. der betroffenen Gliedmaße, um ein Fortschreiten der Erkrankung zu verhindern.
Streptococci viridans im Abstrich
Ein Vertreter der normalen Mikroflora des Urogenitaltrakts. Besiedelt den weiblichen Genitaltrakt und kommt in geringeren Mengen im männlichen Urogenitalsystem vor. Ein opportunistischer Mikroorganismus, der bei verminderter Immunität und Dysbakteriose vor allem Vaginitis, Vulvovaginitis, Kolpitis und andere Erkrankungen des weiblichen Urogenitalsystems verursacht. Im weiteren Krankheitsverlauf steigt die Infektion entlang des aufsteigenden Urogenitaltrakts auf, was zu Blasenentzündung, Pyelonephritis, Nephritis und anderen Nieren- und Blasenerkrankungen führen kann. Häufig entstehen durch Fortschreiten des Infektionsprozesses und übermäßige Streptokokkenvermehrung neue Infektionsherde. Die gefährlichste Komplikation ist die Sepsis.
Staphylokokken und Streptokokken im Abstrich
Beide Mikroorganismen gehören zur normalen menschlichen Mikroflora und zeichnen sich durch die Fähigkeit aus, Krankheiten zu verursachen, wenn ihre Anzahl die maximal zulässigen Werte überschreitet. Es ist erwähnenswert, dass sie normalerweise in vielen menschlichen Biotopen vorkommen und Faktoren der Kolonisationsresistenz darstellen, d. h. sie bieten Resistenz gegen pathogene Mikroorganismen.
Sie können Erkrankungen der oberen Harnwege, des Urogenitalsystems und Darmbeschwerden verursachen. Die gefährlichsten Komplikationen beider Formen sind Sepsis und Bakteriämie. Beide produzieren pathogene Faktoren, verschiedene Arten bakterieller Toxine, die einen infektiösen toxischen Schock auslösen können. Zur Behandlung werden Antibiotika eingesetzt.
Leptotrix und Streptokokken im Abstrich
Sie sind ein Biofilmkomplex, der Leptospiren und Streptokokken umfasst. Beide Vertreter sind gramnegative Mikroorganismen (sie färben sich mit der Gram-Methode in der Labordiagnostik nicht violett). Sie bilden einen Biofilm, der als zusätzlicher Virulenzfaktor wirkt. Er bietet Mikroorganismen und der darin enthaltenen Matrix einen zuverlässigen Schutz vor den Einflüssen der äußeren Umgebung für die Zelle sowie anderen schädlichen Faktoren wie Antibiotika und antibakteriellen Medikamenten. Der Biofilm macht Antibiotika weniger wirksam oder völlig unwirksam, da sie im Biofilm entweder zerstört werden oder ihn nicht durchdringen können. Der Mikroorganismenkomplex ist auch in der Lage, verschiedene Substanzen zu synthetisieren, die die Resistenz von Mikroorganismen erhöhen. Sie verursachen verschiedene Entzündungen der Haut. Sie verursachen Intoxikationen.
Folgen und Komplikationen
Infolge der Entwicklung einer bakteriellen Infektion, einschließlich Streptokokken, treten verschiedene Komplikationen auf. Gefährlich ist vor allem die Persistenz, bei der aktive und ruhende Formen von Mikroorganismen oder deren Toxine und Abfallprodukte im Blut verbleiben. In diesem Zustand können sie die Entwicklung einer neuen Infektionsquelle verursachen und auch eine Infektion einer anderen Person verursachen (d. h. eine Person, die eine Infektionskrankheit hatte, wird zum Träger von Bakterien). Viele von ihnen verursachen Halsschmerzen, Mandelentzündung, Rachenentzündung, Nasennebenhöhlenentzündung und sogar Erkrankungen der unteren Atemwege - Lungenentzündung, Bronchitis, manchmal sogar Rippenfellentzündung. Im Falle einer schweren Erkrankung, die mit Vergiftungserscheinungen einhergeht, ist eine bakteriologische Blutkultur erforderlich.
Wenn im Blut eine Bakteriämie von mehr als 8–14 % festgestellt wird, kann von der Wahrscheinlichkeit eines toxischen Schocks gesprochen werden, der sich durch einen akuten Symptomkomplex und eine Vergiftung äußert und oft zum Tod führt.
Gelangt es ins Blut, kann es zu einer sekundären Infektionsquelle werden. In 40 % der Fälle verursacht es schwere Blutinfektionen, einschließlich Sepsis. In 30 % der Fälle tritt eine sekundäre Lungenentzündung auf, die schwer zu behandeln ist und oft zu einem Lungenödem oder Lungenversagen führt. Häufige Komplikationen sind Nephritis, Glomerulonephritis und andere schwere Nierenschäden, die zu Nierenversagen führen können. All dies kann zu einer Störung der Homöostase, Ödemen und einer Störung der Ausscheidungsfunktion führen und schließlich zu Nierenversagen führen. Die Folge können auch Überempfindlichkeit, Überempfindlichkeit des Körpers, Autoimmun- und allergische Reaktionen sowie andere abnorme Reaktionen des Immunsystems sein.
Viridane und epidermale Staphylokokken verursachen häufig entzündliche Erkrankungen des Verdauungs- und Atemtrakts und können Endokarditis, Meningitis und Sepsis hervorrufen. Die Gefahr für Frauen besteht darin, dass Mikroorganismen den Geburtskanal und die Fortpflanzungsorgane besiedeln und so zu einer Infektionsquelle für den Sexualpartner werden können.
Die größte Gefahr besteht in der Unfähigkeit, ein Kind zu zeugen, Unfruchtbarkeit und der Entwicklung schwerer gynäkologischer Erkrankungen. Während der Schwangerschaft verursachen sie Fehlgeburten, Abtreibungen, Frühgeburten und können auch eine intrauterine Infektion des Fötus hervorrufen, die mit einer Totgeburt und dem intrauterinen Tod des Kindes endet. Kinder werden oft mit angeborenen Defekten, Missbildungen und Anomalien geboren. Der Tod kann durch infektiösen toxischen Schock, hohe Bakteriämie und Sepsis eintreten.
Behandlung
Die Hauptbehandlung bakterieller Infektionen ist eine Antibiotikatherapie. Es werden Antibiotika verschrieben, die gegen gramnegative Mikroorganismen wirken. Auch Breitbandantibiotika, die gegen verschiedene Arten von Mikroorganismen wirksam sind, darunter grampositive, gramnegative, aerobe und anaerobe Formen sowie einige Arten von Pilzinfektionen, können geeignet sein. Lesen Sie diesen Artikel, um mehr über die Behandlung von Streptokokken zu erfahren, wenn diese in einem Abstrich nachgewiesen werden.
Verhütung
Es ist wichtig, Infektionsquellen zu begrenzen: die Mundhöhle rechtzeitig zu desinfizieren, Infektionskrankheiten umgehend zu behandeln und deren Übergang in eine chronische Form zu verhindern. Wenn möglich, ist es notwendig, alle Infektionsquellen zu beseitigen und die chronische Form zu heilen. Prävention basiert auch auf der rechtzeitigen Diagnose bestehender Krankheiten und der rechtzeitigen Ergreifung von Maßnahmen zu ihrer Behandlung. Es ist wichtig, jede Pathologie in einem frühen Stadium ihrer Entstehung zu erkennen und die notwendigen Maßnahmen zu ergreifen. Dies verhindert das Fortschreiten der Krankheit.
Zu einer guten Prävention gehören Massagen, richtige Ernährung, die Einnahme wichtiger Vitamine und vorbeugende Impfungen. Vermeiden Sie während Epidemien überfüllte Orte, ergreifen Sie individuelle Vorsorgemaßnahmen, treiben Sie Sport und stärken Sie den Körper.
Es ist notwendig, körperliche Übungen zu machen, sich richtig zu ernähren und einen geregelten Tagesablauf einzuhalten. Um die Entwicklung epidermaler Infektionen zu vermeiden, sollte die Kleidung natürlich sein, die Haut nicht reizen und keinen übermäßigen Druck oder Druck auf die Haut verursachen. Es ist notwendig, ausreichend Vitamine und Flüssigkeit zu sich zu nehmen.
Vorhersage
Wenn der Streptokokken-Bestand im Abstrich die Normalwerte deutlich überschreitet, müssen Maßnahmen zur Normalisierung dieses Indikators ergriffen werden. Bei richtiger und rechtzeitiger Behandlung ist die Prognose günstig – eine Streptokokkeninfektion kann erfolgreich geheilt werden. Ohne Behandlung können verschiedene Komplikationen auftreten – von anhaltenden und schweren entzündlichen und infektiösen Prozessen bis hin zu Bakteriämie und Sepsis.


 [
[