Facharzt des Artikels
Neue Veröffentlichungen
Neuropathie der Äste des Trigeminusnervs
Zuletzt überprüft: 04.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
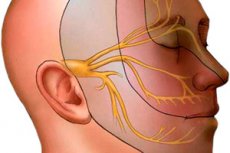
Die Trigeminusneuropathie ist eine der Erkrankungen des Trigeminussystems. Bei dieser Erkrankung erfährt das Darmgewebe degenerative Veränderungen. Vielfältige Transformationen sowie funktionelle Veränderungen sind möglich. Auch Myelinfasern und axiale Zylinder unterliegen Veränderungen. Es handelt sich um ein ernstes Problem, mit dem die moderne Neurologie zunehmend konfrontiert ist. Es beeinträchtigt die Lebensqualität erheblich und erschwert sie. Schmerzen sind ein unangenehmes Phänomen, die Sensibilität ist deutlich reduziert, Taubheitsgefühle und der Verlust vieler funktioneller Fähigkeiten treten auf. Am gefährlichsten sind Gesichtsparästhesien und Lähmungen.
Nervenschäden haben schwerwiegende Folgen, da viele Strukturen geschädigt werden. Dementsprechend sind auch ihre Funktionen beeinträchtigt. Die Innervation vieler Organe und Systeme ist beeinträchtigt. Der Trigeminusnerv besteht aus drei Ästen, die die Übertragung von Nervenimpulsen von den innervierten Organen zu den für die Verarbeitung der Nervenimpulse zuständigen Strukturen ermöglichen. Der Trigeminusnerv ist für die Innervation von Gesicht und Mundhöhle verantwortlich. Haut, Zähne, Zunge, Nerven und Augen befinden sich ebenfalls in der Innervationszone. Dieser Nerv sorgt für motorische Reflexe und ist auch für verschiedene vegetative Reaktionen verantwortlich.
Neuropathie kann viele Ursachen haben. Dies können sowohl strukturelle als auch funktionelle Störungen sein. Am häufigsten liegt eine Störung eines einzelnen Nervenastes vor. Die Störung des ersten Nervenastes ist eine relativ seltene Form der Pathologie, während die Störung des zweiten Nervenastes am häufigsten ist. Alle drei Nervenäste sind äußerst selten betroffen. Dies sind Einzelfälle in der gesamten neurologischen Praxis. Die Besonderheit dieser Krankheitsform besteht darin, dass sie sich über einen längeren Zeitraum entwickeln kann. Oft entwickelt sich die Krankheit über mehrere Monate oder länger.
Ursachen trigeminale Neuropathie
Eine primäre Pathologie entsteht, wenn der Nerv einer direkten, unmittelbaren Belastung ausgesetzt ist. Dies kann eine Kompression des Nervs durch Knochenvorsprünge, Bänder oder pathologische Gewebeverschiebungen sein. Es kann sich auch um eine direkte Schädigung des Nervs durch einen Schlag, eine Kompression oder eine Dehnung handeln.
Sekundäre Ursachen werden durch eine Liste von Faktoren dargestellt, die zu einer Entzündung oder Schädigung des Nervs geführt haben. Sekundäre Ursachen sind somit eine Folge pathologischer Phänomene im Körper, die sich im strukturellen und funktionellen Zustand des Nervs widerspiegeln.
Lepra und verschiedene Neoplasien gelten als sekundäre Ursachen für die Entwicklung der Pathologie. Sowohl gutartige als auch bösartige Neubildungen wirken sich gleichermaßen negativ auf den Trigeminusnerv aus, da sie mechanischen Druck auf ihn ausüben. Auch die Kompression des Nervs durch krankhaft veränderte Gefäße, die bei der Tumorentwicklung auftritt, wirkt sich negativ aus. Veränderungen, Ablagerungen in den Gefäßen und Blutgerinnsel sind ebenfalls gefährlich. Arteriosklerose ist eine der Ursachen der Pathologie, da sich Plaques im Gefäßinneren bilden, die ebenfalls Druck auf den Nerv ausüben können. Besonders gefährlich ist eine Plaque, die sich im Bereich des sensiblen Kerns des Trigeminusnervs bildet.
Zu den Hauptursachen zählen erbliche Faktoren, die den Nerv für pathologische Veränderungen prädisponieren. Pathologische Phänomene während der Schwangerschaft und der intrauterinen Entwicklung wirken sich negativ aus. Besonders gefährlich sind Geburtsverletzungen sowie verschiedene Verletzungen nach der Geburt, insbesondere im frühen Säuglingsalter.
Neuropathien treten zunehmend nach Operationen, kosmetischen Eingriffen und invasiven Manipulationen auf, bei denen der Nerv geschädigt wird. Der Nerv wird häufig durch Zahnersatz sowie bei verschiedenen zahnärztlichen Eingriffen verletzt. Auch kraniofaziale und kraniozerebrale Verletzungen führen häufig zu Neuropathien. Der Nerv wird häufig durch toxische Substanzen, allergische Faktoren und Autoimmunfaktoren geschädigt. Viele Viren, Bakterien, Protozoen und sogar versteckte Infektionen können Nervenschäden verursachen. Toxische Wirkungen können durch verschiedene Kunststoffe, Zahnersatz und Eisenkonstruktionen verursacht werden, die in der Zahnmedizin verwendet werden.
Schon eine einfache Unterkühlung kann Nervenschäden verursachen. Besonders leicht können Nerven durch Zugluft, niedrige Temperaturen und Wind geschädigt werden. Starke Temperaturschwankungen sowie der Betrieb von Klimaanlagen, Ventilatoren und Heizungen in Innenräumen wirken sich negativ aus. Die Gefahr besteht darin, dass solche Einflüsse die Immunität und Widerstandskraft des Körpers schwächen können, wodurch der Nerv anfälliger und anfälliger für negative Einflüsse wird. In diesem Zustand ist der Nerv anfälliger für Infektionen, Entzündungen und sogar mechanische Schäden. Verschiedene Abgase, Umweltgifte und Nikotin können den Nerv schädigen.
Die Auswirkungen schwerer entzündlicher und infektiöser Erkrankungen wie Typhus, Masern und Röteln sollten nicht vernachlässigt werden. Nervenschäden können durch Entzündungen in Hals, Nase und Ohren entstehen. Herpesvirusinfektionen, Lymphknotenentzündungen, Sinusitis, Karies und Sinusitis führen häufig zu Nervenschäden. Die Symptome dieser Erkrankungen ähneln oft so stark denen einer Nervenschädigung, dass sie mit einer Neuropathie verwechselt werden. Daher kann eine Differentialdiagnose erforderlich sein. Trigeminusnervschäden können auch durch allgemeine Schäden des Nervensystems, des Gehirns und des Rückenmarks sowie anderer Teile des Nervensystems verursacht werden, bei denen sich der pathologische Prozess auf andere Bereiche und Nerven ausbreitet. Lähmungen der Nervenenden, sowohl des Trigeminusnervs als auch anderer Nerven, Paresen und Hirntumore können ebenfalls zu Nervenschäden und anderen Komplikationen führen. Selbst eine nachlässige Behandlung, bei der der Patient die Empfehlungen des Arztes nicht befolgt und sich selbst behandelt, kann zu einer Entzündung führen. Sogar so abstrakte Probleme wie Syphilis, Tuberkulose und eitrig-septische Erkrankungen können zu Neuropathie führen.
Primäre Trigeminusneuropathie
Primäre Pathologien treten häufig als Folge eines infektiösen und entzündlichen Prozesses auf, der sich aufgrund von Unterkühlung, Trauma, Kompression und mechanischer Nervenschädigung vor dem Hintergrund einer verminderten Immunität entwickelt. Primäre Pathologien können auch durch direkte Nervenschädigungen bei Operationen oder zahnärztlichen Eingriffen entstehen. Auch angeborene Anomalien, bei denen der Nerv geschädigt ist, können die direkte Entwicklung einer Neuropathie begünstigen. Es gibt keine signifikanten Unterschiede im klinischen Bild zwischen der primären und der sekundären Form der Pathologie.
 [ 7 ]
[ 7 ]
Sekundäre Trigeminusneuropathie
Auch die sekundäre Form der Neuropathie ist weit verbreitet. Sie ist eine Folge der Entwicklung verschiedener pathologischer Prozesse im Körper. Beispielsweise können Nervenschäden durch die Entwicklung einer viralen und bakteriellen Infektion im Körper entstehen. Häufig führen Hirntumore, verschiedene angeborene Pathologien, atherosklerotische Ablagerungen und Krämpfe zu Nervenschäden. Neuropathien entwickeln sich häufig vor dem Hintergrund von Krankheiten wie Tuberkulose, Syphilis und Herpesvirusinfektionen. Auch Sinusitis, Karies und Pulpitis führen häufig zu Nervenschäden.
Trigeminusneuropathie nach Zahnextraktion
Die häufigste Pathologie in der Zahnmedizin ist eine akute toxische Schädigung des Trigeminusnervs, bei der der untere Alveolarnerv verletzt wird, sowie des Mentalnervs, die auftritt, wenn Füllmaterial in den Mandibularkanal gelangt. Dies geschieht während der Behandlung einer Pulpitis. Diese Pathologie tritt besonders häufig bei der Behandlung einer Pulpitis der Prämolaren (erster und zweiter) auf. Die Behandlung der Unterkieferzähne geht oft mit einem entzündlichen Prozess im Unterkiefer einher. Ein charakteristisches Zeichen für eine solche Schädigung sind starke Schmerzen, die zunächst während des Eingriffs auftreten und den Patienten dann während der Erholungsphase begleiten.
Später bleiben diese Schmerzen dumpf und drückend, sind jedoch für den Patienten sehr belastend und erfordern die Einnahme starker Schmerzmittel, manchmal sogar einen Krankenhausaufenthalt für weitere komplexe Maßnahmen. Das Auftreten akuter Schmerzen während einer Zahnbehandlung erfordert eine dringende Notfallversorgung, bei der eine obligatorische Wurzelkanaldekompression durchgeführt wird. Hierzu werden Dexamethason, Euphyllinlösung und Glukoselösung verwendet. Diese Medikamente werden intravenös mittels Jet-Methode verabreicht. Gleichzeitig werden Diphenhydramin und Furosemid intramuskulär verabreicht. Dadurch werden die gefährlichsten Nervenschäden verhindert. Eine weitere Behandlung ist erforderlich, bei der Medikamente zur Normalisierung der Mikrohämozirkulation eingesetzt werden. Auch Neuroprotektoren und Desensibilisatoren werden eingesetzt.
Eine häufige Folge von Nervenschäden bei zahnärztlichen Eingriffen ist eine Neuropathie des Wangennervs, die oft mit einer Entzündung des Trigeminusnervs einhergeht und dessen Entzündung zur Folge hat. Der Schmerz ist subakut, relativ konstant und leicht zu unterscheiden.
Auch Schäden am Nervus alveolaris superior werden häufig beobachtet. Sie sind an akuten Schmerzen und Taubheitsgefühlen im Oberkiefer zu erkennen. Auch die Schleimhaut der Wange und des Zahnfleisches ist geschädigt.
Risikofaktoren
Zur Risikogruppe gehören Menschen mit Zahnerkrankungen, insbesondere wenn es sich um Läsionen tiefer Schichten handelt, beispielsweise tiefe Karies, Pulpitis oder Parodontitis. Der Risikofaktor ist das Vorhandensein einer ständigen Quelle chronischer Infektionen im Körper, kürzlich aufgetretene akute Infektionskrankheiten und Tumore. Zur Risikogruppe gehören auch Menschen, die ständig giftigen Substanzen ausgesetzt sind, Unterkühlung erleiden und unter Klimaanlagen und Dunstabzugshauben arbeiten.
Bei Menschen mit Arteriosklerose, Tumoren, Gefäßerkrankungen, angeborenen Anomalien und genetischen Entwicklungsdefekten ist das Risiko, an dieser Krankheit zu erkranken, deutlich erhöht.
Pathogenese
Die Pathogenese beruht auf der Störung der normalen Funktion der Körperfasern. Dabei ist oft ihre Funktion gestört, nicht ihre Struktur. Pathologische Phänomene werden häufig an den Reizrezeptoren beobachtet, sowie zahlreiche Pathologien im Bereich des Reflexbogens, der den Weg von der Innervationszone zum Gehirn unterstützt, und in umgekehrter Reihenfolge.
Ein Begleitfaktor dieser Pathologie sind Schmerzen, die sich meist subakut entwickeln. Das Schmerzsyndrom kann kurzzeitig sein. Es wird oft von einem Krampf der Kaumuskulatur begleitet. Schmerz und Krampf sind konstant und nehmen zu, auch die Intensität nimmt stetig zu. Schmerzhafte Empfindungen gehen mit Taubheitsgefühlen und Parästhesien einher, bei denen die Person Schmerzen und Kribbeln im entsprechenden Innervationsbereich verspürt. Gänsehaut und Kribbeln werden ebenfalls beobachtet.
Symptome trigeminale Neuropathie
Verschiedene Erkrankungen weisen auf eine Schädigung des Trigeminusnervs hin. Ihre Lokalisation entspricht dem betroffenen Bereich. Der Schaden ist recht leicht zu erkennen, da er mit einer starken, akuten Reaktion konstanter Natur einhergeht und praktisch nicht abklingt. Nachts schmerzt und brennt es, tagsüber wird es scharf und unerträglich. Der Schmerz kann auch in andere Bereiche ausstrahlen.
Eine Besonderheit ist die Ausstrahlung in die Haar-, Kinn-, Ohren- und Augenpartie. Oft geht der Schmerz mit einem starken Krampf einher. Die Kaumuskulatur leidet zuerst unter dem Krampf. Es entsteht das Gefühl, den Unterkiefer nicht senken zu können. Mit der Zeit gelingt es dem Betroffenen nicht mehr, ihn zu senken. Es können akute Schmerzen und anschließend eine Entzündung im Ohrbereich auftreten. Bei Druck bilden sich Dellen, und der Schmerz verstärkt sich.
Erste Anzeichen
Zunächst tritt ein bohrender Schmerz auf. Der Schmerz ist zunächst im Bereich der Augenbrauen oberhalb der Augen lokalisiert. Allmählich kann er sich auf andere Bereiche ausbreiten. Besonders in der kalten Jahreszeit verstärken sich die Schmerzen. Ein besonderes Merkmal solcher Schmerzen sind kurzzeitige, akute Schmerzattacken, die von einer kurzen, bohrenden Schmerzpause begleitet werden. Meistens ist der Schmerz nur einseitig lokalisiert. In diesem Fall verstärkt er sich nachts und sticht. Später entwickelt sich ein Krampf im Gesicht und den Lippen. Der Schmerz verstärkt sich bei Bewegungen.
Viele Betroffene berichten auch von Druckgefühlen in Wangen, Ohren, Nase und Augen. Allmählich können sich die Beschwerden bis in den Hinterkopf ausbreiten. Manche spüren sogar Schmerzen im Daumen, oft auch im Zeigefinger.
 [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 17 ], [ 18 ], [ 19 ], [ 20 ]
Schwellung bei Trigeminusneuropathie
Neuropathie kann mit Ödemen einhergehen, da der normale Stoffwechsel sowohl im Nerv selbst als auch im umgebenden Gewebe gestört ist. Es tritt Hyperämie auf, die Durchblutung im komprimierten und entzündeten Bereich ist gestört, es entstehen Ödeme und Schwellungen des Gewebes. Ursache sind auch Flüssigkeitsansammlungen und Störungen beim Abtransport von Stoffwechselprodukten aus geschädigtem Gewebe.
Neuropathie des 1. Astes des Trigeminusnervs
Schäden am ersten Trigeminusast sind äußerst selten. In der medizinischen Praxis kommt dies fast nie vor. Häufiger kommt es zu einer kombinierten Schädigung des ersten und zweiten Trigeminusasts. In diesem Fall geht die Schädigung meist mit einem Entzündungsprozess im Gehirn einher. Dabei kommt es zu einem Adhäsionsprozess. Häufig sind auch andere Strukturen am Entzündungsprozess beteiligt, beispielsweise die Oberkiefer- und Stirnhöhlen.
Häufig treten ständige, pulsierende Schmerzen auf. Besonders stark ist die Pulsation im Bereich der Innervation des Trigeminusnervs. In diesem Fall geht der Prozess mit Taubheitsgefühlen und einem Gefühl von Ameisenkriechen einher. Viele Menschen haben Zahnschmerzen, die oft auf eine Schädigung des motorischen Teils des Nervs zurückzuführen sind. Patienten können Kieferbewegungen nicht wahrnehmen. Sie werden entweder unwillkürlich, oder die Person hört praktisch ganz auf, den Kiefer zu bewegen. Auch Essen und Sprechen werden erschwert. In der Mundhöhle und im Gesicht ist es unmöglich, die Triggerzonen dieses Prozesses zu bestimmen.
Die Diagnose der Pathologie ist nicht schwierig. In den meisten Fällen ist eine qualitativ hochwertige objektive und subjektive Untersuchung erforderlich, um eine Diagnose zu stellen. Oft wird die Diagnose anhand der Anamnese gestellt – das wichtigste diagnostische Anzeichen für die Entwicklung der Pathologie sind starke Schmerzen im Zahnsystem, die während zahnärztlicher und chirurgischer Eingriffe auftreten.
Diese Krankheit zeichnet sich durch einen langen klinischen Verlauf sowie eine erhebliche Schmerzdauer und hohe Intensität aus. Charakteristisch ist auch ein hoher klinischer Polymorphismus. Eine Exazerbation wird häufig vor dem Hintergrund von Unterkühlung, in der kalten Wintersaison sowie nach Müdigkeit, Stress und nervöser Belastung beobachtet. Eine Exazerbation kann auch vor dem Hintergrund anderer somatischer Pathologien auftreten.
Als eher gefährliches Zeichen gilt die Bildung von Narben am Nerv oder dessen Rückzug in Weichteile, die während der Heilung von Verletzungen und Traumata auftritt. Das Risiko solcher Läsionen ist besonders hoch bei angeborenen oder erworbenen Defekten und Anomalien des Kiefers und der Knochen.
Neuropathie des 2. Astes des Trigeminusnervs
Es werden kurzfristige Schmerzen festgestellt, die sich in starken Anfällen von etwa 1-2 Minuten Dauer äußern. Zwischen den Schmerzattacken tritt eine schmerzlose Phase auf, die dann durch starke, akute Schmerzen ersetzt wird. Oft tritt ein unerwarteter, stechender Schmerz auf, den viele mit einem Messerstich oder einer starken elektrischen Entladung vergleichen.
Schmerzen können spontan und unerwartet auftreten oder durch andere Faktoren wie plötzliche Bewegungen oder Druck ausgelöst werden. Auch beim Essen, Laufen, Bewegen, Schlucken, Sprechen und sogar beim Berühren kann ein Schmerzanfall auftreten. Es ist zu beachten, dass alle Zonen, die Schmerzempfindungen auslösen, im Gesicht lokalisiert sind, insbesondere in den zentralen Bereichen. Die Schmerzwelle breitet sich in den Bereich der anatomischen Innervation des Nervs aus. In diesem Fall erfolgt die Ausbreitung im Bereich der 1., 2. und 3. Äste des Nervs.
Ein charakteristisches Zeichen einer Schädigung des zweiten Astes ist die Schmerzausstrahlung entlang des gesamten Reflexbogens des Trigeminusnervs. Die Schmerzwelle breitet sich recht schnell aus. In diesem Fall hat der Schmerz den Charakter eines multineuronalen Prozesses. In diesem Fall ist das gesamte Nervensystem betroffen. Es besteht ein gewisser Polymorphismus, innerhalb dessen verschiedene klinische Formen unterschieden werden. Grundsätzlich werden signifikante Unterschiede zwischen Neuralgien zentraler und peripherer Genese beobachtet.
Der aktuellen Diagnose kommt eine besondere Bedeutung zu, da sie die Grundlage für die Auswahl der optimalen Behandlungsmethode bildet. Es ist zu beachten, dass die Schmerzen immer einseitig sind und sich im Tagesverlauf verstärken. Meistens sind die Schmerzen paroxysmal. Außerhalb eines Anfalls stören die Schmerzen den Patienten nicht. Häufig tritt Trismus auf, der oft mit Symptomen von Tetanus und Tollwut verwechselt wird.
Der zweite Ast ist bei älteren Menschen am anfälligsten für Schäden. Ihre Schmerzen können lang anhaltend und konstant sein. Sie sind dumpf und stechend und breiten sich über den gesamten Bereich des betroffenen Nervs aus. Sie gehen oft mit Geschmacks- und Geruchsstörungen einher. Bei einer objektiven Untersuchung kann das Fehlen oder eine teilweise Verringerung der Sensibilität im Gesichtsbereich sowie entlang des gesamten Nervs festgestellt werden.
Schmerzen werden durch Abtasten wahrgenommen. Besonders empfindlich sind dabei die Nervenaustrittspunkte. Hauptursache ist eine primäre Nervenschädigung durch verschiedene Faktoren, darunter mechanische Schäden. Sie entsteht häufig durch Vibrationskrankheiten und chronische Vergiftungen. Auch Diabetes mellitus kann zu Nervenschäden führen. Entzündungen benachbarter Organe und Infektionen betreffen oft den Nerv selbst. Sie können auch als Folge einer Hirnentzündung, von Tumoren oder Entzündungen anderer peripherer Nerven entstehen.
Ein längerer Krankheitsverlauf führt oft zu einer Veränderung des Hauptsymptomkomplexes. Nervenschäden erfordern eine Notfallversorgung. Während der Behandlung ist der Einsatz von Antikonvulsiva erforderlich, die Krampfspannungen lindern und die Entspannung fördern. Es wird eine antineurotische Therapie angewendet.
Zur Vorbeugung wird eine rechtzeitige Mundhygiene durchgeführt, die Immunität gestärkt, der Tagesablauf eingehalten und Stress und Überarbeitung vermieden. Eine Trigeminusneuropathie kann nur dann vollständig geheilt werden, wenn alle Empfehlungen des Arztes befolgt werden und komplexe Auswirkungen auf den Körper auftreten.
Komplikationen und Konsequenzen
Die Folgen sind starke Schmerzen, Sensibilitätsverlust bis hin zum vollständigen Muskelschwund. Allmählich kann der atrophische Prozess andere Nerven beeinträchtigen. Es entwickeln sich Plexien, Paresen und Lähmungen, die mit einem ausgeprägten Sensibilitätsverlust und einer Innervationsstörung einhergehen. Das Endstadium ist eine vollständige Lähmung und Hirnschädigung.
Diagnose trigeminale Neuropathie
Zur Diagnosestellung ist eine obligatorische ärztliche Untersuchung erforderlich. Der Arzt untersucht und befragt den Patienten und führt eine allgemeine und spezifische körperliche Untersuchung durch, bei der sowohl traditionelle klinische Untersuchungsmethoden (Palpation, Auskultation, Perkussion) als auch spezielle Methoden (Bestimmung der Sensibilität, Funktionstests, Beurteilung der Grundreflexe) angewendet werden. In den meisten Fällen kann anhand der Untersuchungs- und Befragungsdaten eine Diagnose gestellt werden. Es ist auch einfach, die Ursache der Pathologie zu bestimmen und zu beseitigen. Aber manchmal reicht dies nicht aus, dann verschreibt der Arzt Labor- und Instrumentenuntersuchungen.
Tests
Laboruntersuchungen werden in der Regel äußerst selten durchgeführt, da sie in diesem Fall nicht aussagekräftig sind. Instrumentelle Methoden und Funktionstests können aussagekräftiger sein. In seltenen Fällen wird ein klinischer oder biochemischer Bluttest verordnet, der auf einen entzündlichen Prozess oder eine allergische Reaktion hinweisen kann. Ein Immunogramm oder rheumatische Tests können verordnet werden, um die Autoimmunität des pathologischen Prozesses zu bestätigen oder zu widerlegen.
Bei einer routinemäßigen klinischen Blutuntersuchung kann die Anzahl der weißen Blutkörperchen signifikant sein. So kann ein Anstieg der Eosinophilen im Blut auf die Entwicklung einer allergischen Reaktion, Helminthiasis, die Einwirkung toxischer Substanzen, Rheuma und Neurosen hinweisen, die die Entwicklung einer Neuropathie verursachen können. Eine Abnahme der Basophilenzahl kann bei akuten Infektionen, Hyperthyreose, Schwangerschaft, Stress und dem Cushing-Syndrom auftreten, was auch zu einer Schädigung des Trigeminusnervs führen kann. Eine Zunahme der Monozytenzahl kann auf die Entwicklung von Tumoren und Sarkoidose hinweisen.
Instrumentelle Diagnostik
Instrumentelle Methoden sind die wichtigsten. Sie werden verschrieben, wenn zusätzliche Informationen erforderlich sind und die Diagnose während der Untersuchung nicht gestellt wurde. Zu den wichtigsten Methoden der instrumentellen Untersuchung gehören Röntgenuntersuchungen, Computer- oder Magnetresonanztomographie. Sie sind sehr informativ und ergänzen sich.
Röntgenaufnahmen sind daher die einfachste Methode zur Diagnose von Knochenerkrankungen, da sie das Knochengewebe gut darstellen. Sie können die Ursache der Neuropathie herausfinden. Dies kann ein eingeklemmter Nerv, dessen Entzündung, Verschiebung oder Schädigung durch einen Knochenbruch oder eine Knochenverrenkung sein, die auf dem Bild sehr deutlich dargestellt ist. Sie können auch einen eingeklemmten Nerv, einen Knochensporn, Arthritis und sogar einen entzündlichen Prozess im Nerv erkennen. Mithilfe von Computer- und Magnetresonanztomographie können Sie Weichteile untersuchen. Muskeln, Bänder, Sehnen und sogar Knorpel werden ebenfalls gut dargestellt. In seltenen Fällen ist Ultraschall erforderlich. Diese Methode ermöglicht es, Prozesse dynamisch zu verfolgen.
Differenzialdiagnose
In den meisten Fällen lassen sich Neuropathien nach Untersuchung und instrumenteller Diagnostik recht deutlich unterscheiden. Der weitere Kern der Differentialdiagnostik besteht in der Identifizierung der Ursache der Pathologie, auf deren Grundlage die Zugehörigkeit zu der einen oder anderen Art von Neuropathie festgestellt wird. Am häufigsten wird eine traumatische, entzündliche Kompressionsneuropathie unterschieden.
Verhütung
Um Neuropathien vorzubeugen, ist es notwendig, ein hohes Maß an körperlicher Aktivität aufrechtzuerhalten: Führen Sie dynamische Übungen durch und schließen Sie nach Möglichkeit statische und monotone Arbeiten aus. Es ist auch notwendig, sicherzustellen, dass der Körper alles erhält, was er für eine volle Funktionsfähigkeit benötigt: Proteine, Kohlenhydrate, Lipide, Vitamine und Mineralien. Dies gilt insbesondere für Profisportler: Sie müssen die Hygiene der Gelenke sorgfältig überwachen, die Belastungsarten regelmäßig ändern und die notwendigen Komplexe und Vitamine einnehmen. Es ist notwendig, sich rechtzeitig ärztlichen Untersuchungen zu unterziehen und festgestellte Pathologien zu behandeln.
Prognose
Wird die Erkrankung rechtzeitig erkannt und mit der Behandlung begonnen, kann die Prognose günstig sein. Normalerweise heilt die Trigeminusneuropathie vollständig aus. Die Behandlung ist jedoch recht arbeitsintensiv und langwierig, daher ist Geduld erforderlich. Unbehandelt schreitet die Krankheit fort, und die Prognose ist dann ungünstig, bis hin zu Lähmungen und vollständiger Behinderung.
 [ 35 ]
[ 35 ]

