Facharzt des Artikels
Neue Veröffentlichungen
Elefantenfüße
Last reviewed: 04.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
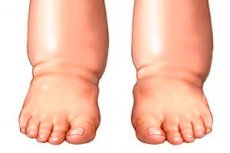
Elephantiasis ist eine seltene Erkrankung, die durch eine Störung des Lymphflusses verursacht wird. Betrachten wir die Merkmale dieser Pathologie, Arten, Stadien, Diagnose- und Behandlungsmethoden.
Gemäß der internationalen Klassifikation der Krankheiten ICD-10 fällt die Elephantiasis der Beine unter die Kategorie IX der Erkrankungen des Kreislaufsystems (I00-I99):
I95-I99 Andere und nicht näher bezeichnete Erkrankungen des Kreislaufsystems.
- I97 Postprozedurale Erkrankungen des Kreislaufsystems, anderenorts nicht klassifiziert.
- I97.2 Postmastektomie-Lymphödem-Syndrom (Elephantiasis, Obliteration der Lymphgefäße, Mastektomie).
Eine Elephantiasis der unteren Extremitäten entsteht durch Lymphstauung. Lymphflüssigkeit erfüllt wichtige Funktionen im Körper. Sie reinigt Gewebe und Zellen von angesammelten Giftstoffen und normalisiert den Wasserhaushalt. Die farblose Flüssigkeit versorgt alle Organe und Systeme mit Blut und trägt zur Bildung der Immunität bei.
Bei anhaltenden Ödemen werden Stoffwechselprodukte nicht aus dem Gewebe entfernt, Proteinverbindungen zerfallen und provozieren die Bildung von Fibrin. Dies führt zur Entstehung von grobem Bindegewebe zwischen den Muskeln. Die Gliedmaßen vergrößern sich und nehmen eine zylindrische Form an, die äußerlich an die Beine eines Elefanten erinnert. Die Haut der betroffenen Gewebe ulzeriert, wird mit Rissen, Hautausschlägen und Warzen bedeckt.
Die Erkrankung kann durch angeborene Schwäche des Lymphsystems, Verletzungen, parasitäre und bakterielle Infektionen entstehen. In 70 % der Fälle tritt die Erkrankung nur an einem Bein auf; Fälle von beidseitigem Lymphödem sind äußerst selten. Das Problem liegt jedoch nicht nur in der Deformation der Gliedmaßen. Die Erkrankung betrifft auch innere Organe und Systeme und beeinträchtigt die Funktion des gesamten Körpers. In besonders schweren Fällen betrifft die Elephantiasis nicht nur die Beine, sondern auch Arme, Gesicht, Brustdrüsen und Genitalien.
Epidemiologie
Mehr als 300 Millionen Menschen – 13 % der Weltbevölkerung – leiden an Lymphödemen. Sie alle gehören zur Hochrisikogruppe für Elephantiasis. Gleichzeitig zeigen medizinische Statistiken, dass allein eine Filarieninfektion bei 100 Millionen Menschen in den Tropen die Krankheit verursacht.
In europäischen Ländern und auf Kontinenten mit gemäßigtem Klima ist die Krankheit selten. Hier entsteht Elephantiasis aufgrund einer Reihe anderer Faktoren, sowohl angeborener als auch erworbener.
Laut Statistik betrifft ein Lymphödem am häufigsten die unteren Extremitäten – etwa 95 % aller Krankheitsfälle. Seltener wird eine anhaltende Schwellung der Hände, Brustdrüsen, des Gesichts und der Genitalien diagnostiziert. In 70 % der Fälle ist das Problem einseitig.
Ursachen Elefantiasis
Elephantiasis ist mit pathologischen Veränderungen im Lymphsystem verbunden. Flüssigkeitsansammlungen entstehen durch Verstopfung oder Verengung der Lymphbahnen. Die Ursachen einer Elephantiasis der Beine hängen von der Art der Erkrankung ab.
Sekundäre, also erworbene Elephantiasis steht in direktem Zusammenhang mit einer Erkrankung des Lymphsystems unterschiedlicher Ätiologie und kann in jedem Alter auftreten.
- Tumorläsionen und Lymphknotenentfernung, Chemotherapie. Der betroffene Lymphknoten leitet bei bestimmten Erkrankungen Lymphe ab. Die Flüssigkeit sammelt sich in den Gefäßen, dehnt sie und gelangt sogar ins Gewebe. Länger anhaltende Stagnation führt zu schweren Ödemen und Bindegewebsvermehrung.
- Erysipel und Phlegmone werden durch eine Streptokokkeninfektion verursacht. Mikroorganismen vermehren sich in den Lymphkapillaren, und die von ihnen abgesonderten Toxine lösen allergische Reaktionen aus. Das Immunsystem bekämpft das Problem, indem es eine verstärkte Zellteilung und Gewebevergrößerung auslöst.
- Schäden an Lymphgefäßen treten bei Erfrierungen, schweren Verletzungen und Verbrennungen auf. Eine große Menge Lymphe stagniert im Gewebe, was zu anhaltenden Schwellungen führt.
- Krampfadern und Postthrombophlebitis-Syndrom. Schäden an tiefen Venen beeinträchtigen die Funktion und Ernährung der Weichteile. Allmählich beeinträchtigen Veränderungen die Lymphgefäße und stören deren Durchgängigkeit, was zu einer Lymphstagnation führt. Pathogene Mikroorganismen vermehren sich in den veränderten Zellen und verursachen eine Vergiftung des Körpers. Dies führt zu Gewebewucherung und Hautausschlägen.
- Parasitärer Befall durch Insektenstiche ist eine weitere Ursache für Elephantiasis. Mücken und Mücken können Menschen mit Filarien infizieren, Würmern, die die Lymphgefäße befallen. Helminthen verflechten sich zu Knäueln, verstopfen und dehnen das Lumen der Gefäße. Die toxisch-allergische Reaktion des Körpers geht mit Ödemen und einer Proliferation des Bindegewebes einher.
Eine primäre Lymphostase (angeboren) kann folgende Ursachen haben:
- Erhöhte Lymphproduktion.
- Nonne-Milroy-Meige-Syndrom (Gewebetrophiestörung).
- Shershevsky-Turner-Syndrom (Chromosomenpathologie).
- Anomalien in der Entwicklung der Lymphgefäße (Aplasie, Dysplasie, Hypoplasie, Hyperplasie).
- Läsionen des zentralen Nervensystems.
- Endokrine Störungen.
- Klappeninsuffizienz.
In 3-5 % der Fälle ist es schwierig, die Hauptursachen festzustellen, daher wird diese Form der Erkrankung als idiopathisch bezeichnet. Angeborene Pathologien führen sehr oft zu Schäden an beiden Gliedmaßen.
Risikofaktoren
Elephantiasis entwickelt sich aus vielen Gründen, die sowohl mit angeborenen als auch mit erworbenen Faktoren zusammenhängen.
Das Auftreten der Erkrankung kann durch Risikofaktoren beeinflusst werden wie:
- Onkologische Erkrankungen mit Schädigung der Lymphgefäße.
- Chemotherapie oder Bestrahlung.
- Geschlechtskrankheiten.
- Kreislaufstörungen.
- Erkrankungen des hämatopoetischen Systems.
- Krampfadern.
- Chirurgische Eingriffe mit Entfernung der Lymphknoten.
- Systemischer Lupus erythematodes.
- Autoimmunerkrankungen.
- Parasitärer Befall.
- Schwere Erfrierungen.
- Verletzungen der Weichteile der unteren Extremitäten.
- Übergewicht, Fettleibigkeit.
- Chronisches Ekzem.
Die oben genannten Krankheiten sind nicht nur wegen des hohen Risikos, an Elephantiasis zu erkranken, gefährlich, sondern auch wegen der erheblichen Störung der normalen Körperfunktionen.
Pathogenese
Das Lymphsystem ist an Stoffwechselprozessen und der Reinigung der Zellen von Giftstoffen beteiligt. Es besteht aus Gefäßen, Knoten, Stämmen und Kapillaren. Der freie Flüssigkeitsdurchgang durch das Gefäßbett gewährleistet einen normalen Lymphfluss.
Der Entstehungsmechanismus der Elephantiasis ist mit einer Funktionsstörung des Lymphsystems und einer Störung des Flüssigkeitsabflusses verbunden. Normalerweise synthetisiert das Gewebe der unteren Extremitäten täglich etwa 2 Liter Lymphe. Bei Gefäßverstopfungen kommt es jedoch zu Stauungen, die sich in anhaltenden Ödemen äußern.
Die Pathogenese der Elephantiasis basiert auf der sequentiellen Entwicklung der folgenden pathologischen Veränderungen:
- Verletzung der Lymphdrainage.
- Flüssigkeitsretention im Gewebe.
- Lymphatisches Ödem aufgrund der Imprägnierung des Gewebes mit Proteinen.
- Pathologische Umstrukturierung des Lymphsystems.
- Faserige Prozesse, die die Dermis, das Unterhautgewebe und die Faszie betreffen.
Eine Störung des Flüssigkeitsflusses führt zu erhöhtem intralymphatischen Druck und verminderter Resorption (Aufnahme). Flüssigkeit und Eiweiß akkumulieren im Gewebe. Eiweißverbindungen zerfallen und wandeln sich in Fibrinfasern um. Fibroblasten dringen in das veränderte Gewebe ein und bilden Kollagenfasern. Vor diesem Hintergrund kommt es zu schwerwiegenden Störungen in den Bindegewebszellen.
Fibröse Veränderungen bei Elephantiasis betreffen Haut, Unterhautfettgewebe, Muskeln, Faszien sowie die Wände arterieller, venöser und lymphatischer Gefäße. Wachsende Ödeme verschlechtern die Hämo- und Lymphodynamik. Stoffwechselprodukte reichern sich im Gewebe an, es kommt zu Hypoxie. Dies führt zu einer Schwächung der Schutzeigenschaften des Immunsystems. Es treten weiche, pastöse Ödeme auf. Bei Verschlimmerung wird die Dermis leicht verletzt. Vor diesem Hintergrund entwickeln sich Weichteilpathologien und trophische Störungen. Ein schnelles Fortschreiten der Lymphostase führt zur Deformation der geschädigten Extremität.
Symptome Elefantiasis
Die Anzeichen einer Elephantiasis hängen vollständig von den Ursachen, der Art und dem Stadium des pathologischen Prozesses ab. Die Symptome einer Elephantiasis der Beine treten im Verlauf der Krankheit auf. Betrachten wir die wichtigsten:
- Ödeme treten meist nur an einer Extremität auf. Einseitige Läsionen sind typisch für die erworbene Form der Erkrankung. Bei angeborenen Erkrankungen ist eine gleichzeitige Lymphostase beider Beine möglich.
- Mit zunehmender Schwellung tritt ein Spannungsgefühl in der Extremität auf. Die Beschwerden gehen mit zunehmender Müdigkeit und einer Verschlechterung des Allgemeinbefindens einher.
- Die Schwellung tritt am Fuß oder an der Hand auf, also unterhalb des betroffenen Bereichs der Lymphgefäße. Sie wandert allmählich zum Knöchel und dann zum Oberschenkel. Die Schwellung ist weich, sodass beim Drücken auf das Gewebe Dellen entstehen.
- Die Störung des Lymphabflusses führt zur Vermehrung pathogener Mikroorganismen im Lymphsystem und zur Verdickung der Haut. Die Lymphknoten, die die Lymphe im betroffenen Bereich filtern, vergrößern sich und entzünden sich.
- Die Flüssigkeit im Intermuskulärraum und das Unterhautfettgewebe werden allmählich durch Bindegewebe ersetzt. Dadurch fühlt sich das Bein hart an, d. h. die Schwellung verhärtet sich. Die Haut lässt sich kaum zu einer Falte zusammenziehen, und beim Drücken bleiben keine Dellen zurück.
- Das anhaltende Fortschreiten des Ödems führt zu einer Deformation der Extremität. Alle Wölbungen am Knöchel werden geglättet, das Bein erhält eine zylindrische Form. Das Volumen der Extremität nimmt um ein Vielfaches zu.
- Eine gestörte Durchblutung führt zur Atrophie der Talg- und Schweißdrüsen (deren Sekretion die Dermis vor Bakterien und Viren schützt). Aufgrund der Zerstörung der Schutzschicht treten auf der Haut verschiedene Hautausschläge, Papillome, Warzen, Abszesse, ulzerative Läsionen und Risse auf. Das Vorhandensein einer Bakterienflora ist aufgrund der Entwicklung allergischer Reaktionen gefährlich.
- Überschüssige Lymphflüssigkeit beginnt über die Haut ausgeschieden zu werden. Im Gewebe bilden sich Fisteln, durch die gelbliche Flüssigkeit austritt. Am häufigsten befinden sich die Löcher an Stellen mit dünner Haut, also in den Interdigitalfalten.
- Aufgrund der gestörten Durchblutung beginnt das Gewebe, viel Melanin zu produzieren. An den Extremitäten bilden sich braune Flecken. Eine verstärkte Zellteilung führt zum Wachstum formloser Beulen und anderer Wucherungen, die durch Querfalten voneinander getrennt sind.
Der oben beschriebene Symptomkomplex kann mit Störungen anderer Organsysteme einhergehen, die das Wohlbefinden deutlich verschlechtern.
Geschwollene Beine bei Elephantiasis
Lymphödem ist eine pathologische Erkrankung mit fortschreitender Schwellung der Weichteile im betroffenen Bereich. Die Schwellung der Beine bei Elephantiasis entsteht durch eine Störung des Lymphflusses durch die Lymphgefäße. Diese Pathologie kann sowohl angeborene als auch erworbene Faktoren haben.
Es gibt verschiedene Arten von Lymphödemen. Schauen wir sie uns an:
- Mechanisch – treten nach einem Gewebetrauma auf.
- Kachektisch – verbunden mit Herz-Kreislauf-Erkrankungen und Erschöpfung des Körpers.
- Kongestive – erhöhter Kapillardruck, ausgeprägte Gefäßdurchlässigkeit und verringerter Albuminspiegel.
- Neuropathisch – endokrine Pathologien, Alkoholismus.
- Hydrämisch – Ansammlung von Lymphe aufgrund von Nierenerkrankungen.
Bei leichter Elephantiasis verschwinden die Schwellungen nach ausreichender Ruhe und dem Tragen von Kompressionskleidung. Bei mittelschwerer Form kommt es zu anhaltenden, nicht abklingenden Schwellungen mit Bindegewebswachstum. Die Haut wird straff und dicht. Der Patient klagt über Schmerzen und Schwellungen in den Beinen, und sein Allgemeinbefinden verschlechtert sich. Vorübergehende Krämpfe und Parästhesien sind möglich.
Schwere Ödeme, das letzte Stadium der Elephantiasis, führen zu irreversiblen Schäden am Lymphfluss und fibrozystischen Gewebeveränderungen. Die Extremität ist stark deformiert und kann nicht normal funktionieren. Dadurch entwickeln sich Kontrakturen, deformierende Osteoarthrose, Ekzeme, Erysipel und trophische Geschwüre. Eine weitere Gefahr eines anhaltenden Ödems ist das erhöhte Risiko eines Lymphosarkoms.
 [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 24 ], [ 25 ], [ 26 ], [ 27 ]
Erste Anzeichen
Ein Merkmal des Lymphödems ist, dass die Symptome zunächst so unscharf sind, dass der Patient ihnen keine große Bedeutung beimisst. Abends treten leichte Schwellungen an Füßen und Knöcheln auf, die oft auf Müdigkeit am Tag zurückgeführt werden. Die Schwellung ist besonders bei heißem Wetter, nach längerer körperlicher Anstrengung und während des Menstruationszyklus spürbar. Gleichzeitig behält das Gelenk seine normale Beweglichkeit und es treten keine Schmerzen im Bein auf.
Die ersten Anzeichen einer Elephantiasis:
- Periodische Schwellung eines oder beider Gliedmaßen.
- Die Schwellung ist besonders am Ende des Tages deutlich spürbar, verschwindet aber nach einer Nachtruhe vollständig.
- Die Schwellung nimmt bei vertikaler Positionierung der Gliedmaßen, nach erhöhter körperlicher Anstrengung und bei eingeschränkter Beweglichkeit zu.
- Im Frühstadium kommt es nicht zu irreversiblem Gewebewachstum und anderen pathologischen Veränderungen.
Darüber hinaus können die oben beschriebenen Krankheitssymptome viele Jahre lang anhalten, begleitet von einer Verschlechterung des Allgemeinbefindens und Schwäche.
Bühnen
Der Symptomkomplex der Elephantiasis der unteren Extremitäten weist folgende Stadien auf:
- Zunächst treten kleine Schwellungen auf. Sie sind mit dem Wachstum von Bindegewebe und einer Störung des Gewebestoffwechsels verbunden. Die Schwellung beginnt am Fuß und wandert allmählich über das Knie zum Oberschenkel.
- Asymmetrische Schwellung der Extremitäten.
- Weiche Schwellung (nach dem Drücken auf die Haut bleibt eine Delle zurück).
- Das Gewebe erscheint sehr blass, lässt sich leicht verschieben, lässt sich aber nur schwer in Falten legen.
- Es treten Ausschläge und juckende Haut auf.
Die Dauer der ersten Phase beträgt etwa 6–8 Monate.
- Die Symptome verstärken sich. Die Schwellung verdickt sich und vergrößert sich stetig.
- Erweiterte Lymphgefäße sind tastbar.
- Die Schwellung betrifft nicht nur die Füße, sondern auch die Schienbeine und Oberschenkel.
- Die Gelenkbewegung ist eingeschränkt.
- Es treten keine Schmerzen auf, aber es besteht ein leichtes Unbehagen.
- Die Haut der betroffenen Extremität ist sehr gespannt und unbeweglich.
- Das Gewebe ist sehr empfindlich, schon leichter Druck verursacht Beschwerden.
- Das betroffene Bein ist deutlich vergrößert.
Das zweite Stadium beginnt 2–7 Jahre nach dem Auftreten des Lymphödems.
- Dieses Stadium gilt als das schwerste und unheilbarste. Die Haut wird sehr rau, es treten verschiedene Neubildungen auf (Warzen, Papillome, Blasen, Geschwüre). Die betroffenen Gliedmaßen sind deformiert, es bilden sich Falten, die die Bewegung erschweren.
- Verdickung der Hornschicht der Epidermis.
- Verschiedene Neubildungen und Geweberisse.
- Ruptur der Lymphgefäße, Austritt von Lymphe durch Fisteln.
- Die Lymphknoten sind vergrößert, entzündet und sehr schmerzhaft.
- Das Bein hat eine zylindrische Form und ist 2-3 mal größer als ein gesundes Bein.
- Blutvergiftung.
- Muskelgewebeatrophie und Zelltod.
Das dritte Stadium entwickelt sich 7–15 Jahre nach dem Auftreten der ersten Krankheitssymptome.
Wird eine Elephantiasis der Beine frühzeitig erkannt, kann durch eine medikamentöse Behandlung in Kombination mit Physiotherapie der Zustand des Patienten wiederhergestellt werden. Das letzte Stadium kann nicht mehr korrigiert werden. In diesem Fall zielt die Behandlung darauf ab, den schmerzhaften Zustand des Patienten zu lindern.
Formen
Eine Elephantiasis der Beine kann verschiedene Ursachen haben. Die Art der Erkrankung hängt von ihrer Ätiologie ab, daher werden folgende Formen der Lymphostase unterschieden:
- Primär (idiopathisch) – verbunden mit angeborenen Funktionsstörungen des Lymphsystems. Pathologie tritt auf, wenn:
- Hypoplasie der Lymphknoten und Gefäße.
- Hyperplasie der Lymphgänge.
- Klappeninsuffizienz.
- Lymphangiektasie.
Die ersten Anzeichen treten bereits in der Kindheit auf, verschlimmern sich jedoch mit zunehmendem Alter.
- Sekundär – verbunden mit traumatischen Verletzungen der Gliedmaßen, Störungen des Lymphsystems und anderen pathologischen Prozessen im Körper. Kann entzündlichen und nicht-entzündlichen Ursprungs sein.
Es gibt verschiedene Arten von Elephantiasis der Beine, die auf der Deformation der Gliedmaßen beruhen:
- Grad I – Schwellung und leichte Deformation des Fußes.
- Stadium II – der krankhafte Prozess breitet sich auf Fuß und Unterschenkel aus.
- Stadium III – Es kommt zu anhaltenden Schwellungen des Fußes, Unterschenkels und Oberschenkels.
- IV. Grad – Schäden an Fuß, Unterschenkel, Oberschenkel in Kombination mit trophischen Störungen (Risse, Papillomatose, Lymphorrhoe).
Die Krankheit wird auch nach Alterskriterien unterteilt. Juvenile Lymphostase unterscheidet sich im Alter von 15 bis 30 Jahren und spät - nach 30 Jahren. Je nach klinischem Verlauf gibt es stabile, langsam und schnell fortschreitende. Je nach Dauer: akute, latente, vorübergehende und chronische Elephantiasis.
Komplikationen und Konsequenzen
Das menschliche Lymphsystem besteht aus Lymphknoten und Gefäßen. Lymphgefäße verlaufen parallel zu Blutgefäßen und münden in die Lymphknoten. Dort filtern sie Viren, absterbende Zellen, Bakterien und andere Krankheitserreger heraus. Bei einem Lymphödem fließt die Flüssigkeit nicht durch die Gefäße, sondern sammelt sich im Gewebe an, was zu anhaltenden Schwellungen führt.
- Die Folgen und Komplikationen der Elephantiasis im ersten Stadium sind mit sekundären Hautinfektionen verbunden. Vor diesem Hintergrund entwickelt sich sehr häufig eine tiefe Venenthrombose.
- Im zweiten Stadium verhärtet sich die Schwellung aufgrund des Bindegewebswachstums, das Gewebe wird stark gedehnt und es treten Schmerzen auf. Wird in diesem Stadium nicht mit der Behandlung begonnen, schreitet die Elephantiasis fort und verschlechtert die Lebensqualität des Patienten.
- Das betroffene Glied ist stark deformiert, sodass seine Funktion beeinträchtigt ist. Neben Mobilitätsproblemen treten auch kosmetische Defekte auf. Aufgrund der beeinträchtigten Blutversorgung bilden sich im Bereich des Ödems rötliche Bereiche, die sich allmählich in trophische Geschwüre verwandeln.
Bei Patienten mit chronischer Elephantiasis, die länger als 10 Jahre andauert, besteht das Risiko, ein Lymphangiosarkom (Lymphgefäßkrebs) zu entwickeln. Die Prognose für diese Komplikation ist sehr schlecht, da selbst bei Amputation der betroffenen Extremität das Sterberisiko recht hoch ist. Infektiöse Prozesse lösen eine weitere Komplikation aus – Sepsis, also eine Blutvergiftung.
 [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ]
Diagnose Elefantiasis
Die diagnostischen Untersuchungen bei Elephantiasis hängen weitgehend von den Krankheitsursachen ab. Ist die Elephantiasis durch Erysipel verursacht, ist ein Spezialist für Infektionskrankheiten für die Diagnostik und Behandlung zuständig. Bei einer Infektion mit Filarien sollte ein Parasitologe konsultiert werden. Alle anderen Fälle werden von einem Chirurgen behandelt.
Die Diagnose beginnt mit der Erhebung der Anamnese und der Befragung des Patienten:
- Als die Schwellung begann, aufzutreten.
- Erholen sich Gewebe nach längerer Ruhe?
- Verschwindet die Schwellung, wenn das Glied hochgelagert wird?
- Liegen Venenerkrankungen oder eine Wundrose vor?
- Kürzliche Aufenthalte in tropischen Ländern (Risiko einer Filarieninfektion).
- Verursacht eine Schwellung Gelenkschmerzen oder einen Verlust der Beweglichkeit?
- Vorliegen von Herz-Kreislauf-, Nieren- oder Lebererkrankungen.
Im nächsten Schritt erfolgt die Labordiagnostik: klinische und biochemische Analysen von Blut und Urin. Zu den instrumentellen Untersuchungen gehört die Ultraschalluntersuchung der Venen der unteren Extremitäten, der Bauchorgane und des Beckens.
Magnetresonanztomographie, Duplexsonographie der Extremitätengefäße und Röntgenuntersuchungen werden ebenfalls durchgeführt. Eine Differentialdiagnostik bei Erkrankungen mit ähnlichen Symptomen ist zwingend erforderlich.
 [ 46 ], [ 47 ], [ 48 ], [ 49 ], [ 50 ], [ 51 ]
[ 46 ], [ 47 ], [ 48 ], [ 49 ], [ 50 ], [ 51 ]
Tests
Die Labordiagnostik der Lymphostase der unteren Extremitäten beginnt mit einer allgemeinen Blutuntersuchung. Die Studie wird durchgeführt, um alle Arten von Blutzellen und ihre Eigenschaften zu zählen. Ziel der Analyse ist die Bestimmung des Eosinophilen- und Albuminspiegels sowie des Blutgerinnungsgrades. Anhand der Ergebnisse kann der Arzt Rückschlüsse auf entzündliche Prozesse im Körper ziehen.
Auch eine serologische Untersuchung des Blutserums ist angezeigt. Dieser Test wird bei Verdacht auf eine durch Filarieninfektion verursachte Elephantiasis verordnet. In diesem Fall können spezifische Antikörper gegen Parasiten nachgewiesen werden. Tests werden in allen Phasen der Behandlung durchgeführt, um den Zustand des Patienten und die Wirksamkeit der verordneten Therapie zu überwachen.
Instrumentelle Diagnostik
Um ein Lymphödem der unteren Extremitäten zu bestätigen, Art und Stadium zu bestimmen, werden dem Patienten verschiedene instrumentelle Untersuchungen verordnet. Die Diagnostik umfasst:
- Röntgen (Angiographie) – wird durchgeführt, um Veränderungen im Weichteilgewebe sichtbar zu machen. Das Bild kann Anzeichen von Osteoporose, Knochenverdickung (das letzte Stadium der Erkrankung), Schichten auf der Knochenoberfläche und Kaliumablagerungen bei parasitärem Befall zeigen.
- Ultraschalluntersuchung – zeigt Verengungen und Blockaden der Lymphgefäße, Blutgerinnsel und Schäden an den Klappen großer Gefäße. Auch erweiterte Krampfadern mit eingeschränktem Lymphfluss können sichtbar gemacht werden.
- Die Magnetresonanztomographie ist eine schichtweise Visualisierung eines Abschnitts der betroffenen Extremität. Elephantiasis ist durch das Vorhandensein folgender Symptome gekennzeichnet:
- Verengung oder Blockade der Blut-/Lymphgefäße.
- Krampfadern der Lymphkapillaren und deren Ruptur.
- Starke Vermehrung derber Bindegewebsfasern.
- Filarienbälle im Lumen von Blutgefäßen und Kalkablagerungen durch deren Absterben.
- Reduzierte Dichte des Unterhautfettgewebes (Frühstadium).
- Invasion von Geweben durch Faserfasern (letzte Stadien).
- Durch Doppler-Ultraschall der Extremitäten können vergrößerte Lymphknoten und deren Schwellungen sowie das Vorhandensein einer Thrombophlebitis und von Krampfadern festgestellt werden.
- Thermographie – Die Untersuchung der betroffenen Extremität erfolgt mit Infrarotstrahlung. Das Vorhandensein einer Lymphostase wird durch eine Abnahme der Temperatur des erkrankten Bereichs im Vergleich zu gesundem Gewebe um 1,5 Grad und Durchblutungsstörungen angezeigt. Es kann auch zu einem lokalen Temperaturanstieg in den Entzündungsherden kommen.
- Lymphoszintigraphie – ein spezielles Medikament wird in die Lymphgefäße injiziert, was pathologische Veränderungen bestätigt. Die Krankheit ist durch eine Verlangsamung der Arzneimittelverteilung und eine langsame Absorption im Gewebe gekennzeichnet.
- McClure-Aldrich-Blasentest: Eine Kochsalzlösung wird in erkranktes und gesundes Gewebe injiziert, wodurch eine kleine Blase auf der Haut entsteht. Bei Elephantiasis verschwindet der Defekt innerhalb von 5–10 Minuten, da das betroffene Gewebe eine erhöhte Flüssigkeitsaufnahmefähigkeit aufweist. Bei einem gesunden Bein wird das Medikament innerhalb einer Stunde resorbiert.
Basierend auf den Ergebnissen der instrumentellen Diagnostik erstellt der Arzt einen Behandlungsplan oder verordnet weitere Untersuchungen.
Differenzialdiagnose
Obwohl das Hauptsymptom der Elephantiasis der Beine eine Volumenzunahme der betroffenen Gliedmaßen ist, kann die Differentialdiagnose der Erkrankung erheblich erschwert sein. Dies liegt daran, dass es viele andere Pathologien mit ähnlichem Verlauf gibt.
Elephantiasis unterscheidet sich von der lymphatischen Form arteriovenöser Fisteln. Diese Pathologie ist gekennzeichnet durch Verlängerung und Verdickung der Extremität, erhöhte Temperatur und Flecken auf der Haut sowie erhöhte Sauerstoffversorgung des venösen Blutes.
Bei der ausgedehnten Hämangiomatose weisen die Gliedmaßen multiple Schwellungen mit weich-elastischer Konsistenz auf. Die Schwellungen sind tastempfindlich und verursachen bei körperlicher Anstrengung Beschwerden. Die Haut ist sehr dünn und pigmentiert, ihre Temperatur ist erhöht.
Ein Lymphödem wird unbedingt mit folgenden Erkrankungen verglichen:
- Ödem-Schmerz-Form des postthrombophlebitischen Syndroms.
- Parkes-Weber-Rubashov-Syndrom.
- Klippel-Trenaunay-Syndrom.
- Hämangiom.
- Fettleibigkeit.
- Tumorläsionen der Extremitäten.
- Metastatische und traumatische Läsionen der Lymphbahnen.
- Hysterisches Ödem.
- Neurofibromatose.
- Erkrankungen des Herz-Kreislauf-Systems und der Nieren.
- Erythromelalgie.
Bei Adipositas ist die diffuse Lipomatose der Beine durch das Auftreten eines symmetrischen Ödems weicher Konsistenz gekennzeichnet. Die Haut ist unverändert und bildet leicht eine Falte. Finger und Füße haben eine normale Größe, aber beim Drücken auf das Ödem treten Schmerzen auf. Der Mechanismus der Adipositasentwicklung ist mit Störungen des Zentralnervensystems und der endokrinen Drüsen verbunden.
Eine postthrombotische Erkrankung ist durch eine weiche, schmerzhafte Schwellung gekennzeichnet, die bei Druck eine Delle bildet. Das Gewebe ist zyanotisch, und ein Netzwerk erweiterter subkutaner Venen ist sichtbar. Beim Abtasten der Wadenmuskulatur treten starke Schmerzen auf.
Die Elephantiasis der Beine unterscheidet sich vom Myxödem. Bei dieser Erkrankung handelt es sich um ein spezifisches Ödem mit Ablagerung von Schleimstoffen im Gewebe aufgrund einer Schilddrüsenschädigung. Proteinablagerungen stören die Struktur und Elastizität der Haut. Bei der Thyreotoxikose tritt der pathologische Prozess lokal auf und betrifft die prätibiale Region.
Behandlung Elefantiasis
Die Wiederherstellung des normalen Lymphflusses ist das Hauptziel der Lymphostase-Behandlung. Dies kann durch einen umfassenden Ansatz erreicht werden, der darauf abzielt:
- Stärkung der Schutzeigenschaften des Immunsystems.
- Stärkung der Gefäßwände.
- Beschleunigung biologischer und metabolischer Prozesse.
Verhütung
Es gibt eine Reihe von vorbeugenden Maßnahmen zur Vorbeugung einer Lymphostase der unteren Extremitäten. Besondere Aufmerksamkeit sollte Personen gewidmet werden, die ein erhöhtes Risiko für die Erkrankung haben: Patienten mit schweren Verletzungen, Verbrennungen und Erfrierungen der Beine, Patienten mit Lymphknotenentfernung, Erysipel oder Thrombophlebitis. Auch Menschen mit Übergewicht, schwerem Sonnenbrand und Hautpilzinfektionen sollten berücksichtigt werden.
Vorbeugende Empfehlungen:
- Eine umfassende Untersuchung des Körpers zur Identifizierung pathologischer Faktoren, die anhaltende Ödeme verursachen.
- Achten Sie auf die persönliche Hygiene. Es ist notwendig, die unteren Extremitäten zweimal täglich gründlich zu waschen, gut abzuwischen und Socken, Strümpfe oder Strumpfhosen aus natürlichen Materialien zu tragen.
- Behandeln Sie eventuelle Gewebeschäden mit Antiseptika, beispielsweise einer Brillantgrün-Lösung.
- Regelmäßige körperliche Aktivität – Gymnastik, Schwimmen.
- Aufgeben schlechter Gewohnheiten: Alkoholismus, Missbrauch von Schlaftabletten oder Antidepressiva, Rauchen.
- Rationale, ausgewogene Ernährung mit minimaler Salzmenge. Einhaltung des Trinkregimes.
Wenn häufig Schwellungen in den Beinen auftreten, sollten Sie einen Chirurgen konsultieren. Eine rechtzeitige Diagnose und Behandlung hilft, die Krankheit frühzeitig zu beseitigen und die Entwicklung schwerwiegender Komplikationen zu vermeiden.
Prognose
Bei rechtzeitiger Diagnose und Behandlung hat Elephantiasis eine günstige Prognose. Eine konservative Therapie im Frühstadium verhindert ein weiteres Fortschreiten der Erkrankung. Eine chirurgische Behandlung in Kombination mit Medikamenten und physiotherapeutischen Methoden bietet eine gute Prognose.
Wird eine Elephantiasis der Beine erst in späten, schnell fortschreitenden Stadien erkannt, verschlechtert sich ihre Prognose deutlich. Dies liegt am Risiko von Komplikationen, von denen onkologische Läsionen der Lymphknoten und Sepsis die gefährlichsten sind.
 [ 58 ]
[ 58 ]

