Chronische Hirnhautentzündung
Zuletzt überprüft: 23.04.2024

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
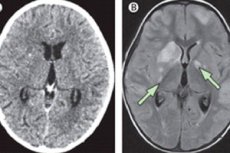
Chronische Meningitis ist eine entzündliche Erkrankung, die sich im Gegensatz zur akuten Form schleichend über mehrere Wochen (manchmal mehr als einen Monat) entwickelt. Die Symptome der Krankheit ähneln denen einer akuten Meningitis: Die Patienten haben Kopfschmerzen, hohes Fieber und manchmal neurologische Störungen. Es gibt auch charakteristische pathologische Veränderungen im Liquor cerebrospinalis.
Epidemiologie
Einer der ausgeprägtesten Meningitis-Ausbrüche ereignete sich 2009 in den seuchengefährdeten Zonen Westafrikas – in der Region des „Meningitis-Gürtels“ südlich der Sahara zwischen Senegal und Äthiopien. Der Anstieg betraf Länder wie Nigeria, Mali und Niger: Fast 15.000 Fälle wurden registriert. Ähnliche Ausbrüche in diesen Regionen treten regelmäßig auf, etwa alle 6 Jahre, und der Erreger der Krankheit ist meistens eine Meningokokkeninfektion.
Meningitis, einschließlich chronischer, ist durch ein ziemlich hohes Todesrisiko gekennzeichnet. Komplikationen entwickeln sich oft, unmittelbar und aus der Ferne.
In europäischen Ländern wird die Krankheit viel seltener registriert - etwa 1 Fall pro Hunderttausend Bevölkerung. Kinder erkranken häufiger (ca. 85 % der Fälle), obwohl im Allgemeinen Menschen jeden Alters krank werden können. Meningitis ist besonders häufig bei Säuglingen.
Die Pathologie wurde erstmals von Hippokrates beschrieben. Die ersten offiziell erfassten Meningitis-Ausbrüche ereigneten sich im 19. Jahrhundert in der Schweiz, in Nordamerika, dann in Afrika und Russland. Damals lag die Letalität der Krankheit bei über 90 %. Erst nach der Erfindung und Einführung eines spezifischen Impfstoffs in die Praxis sank diese Zahl signifikant. Auch die Entdeckung von Antibiotika trug zur Verringerung der Sterblichkeit bei. Bis zum 20. Jahrhundert wurden immer weniger Seuchenausbrüche registriert. Aber schon jetzt gelten akute und chronische Meningitis als tödliche Krankheiten, die eine sofortige Diagnose und Behandlung erfordern.
Ursachen chronische Hirnhautentzündung
Bei HIV-infizierten Patienten wird häufig eine chronische Meningitis diagnostiziert, insbesondere vor dem Hintergrund der Hinzufügung einer Bakterien- und Pilzinfektion. [2]Darüber hinaus kann die Krankheit eine nicht infektiöse Ätiologie haben. So wird eine chronische Meningitis manchmal bei Patienten mit Sarkoidose, [3]systemischem Lupus erythematodes, [4]rheumatoider Arthritis, Sjögren-Syndrom, Morbus Behcet, Lymphom, Leukämie gefunden.[5]
Chronische Pilzmeningitis kann sich nach Injektion von Kortikosteroid-Medikamenten in den Epiduralraum unter Verstoß gegen die Regeln der Asepsis entwickeln: Solche Injektionen werden praktiziert, um Schmerzen bei Patienten mit Ischias zu lindern. In diesem Fall treten Krankheitszeichen mehrere Monate nach der Einführung auf.[6], [7]
Zerebrale Aspergillose tritt bei etwa 10–20 % der Patienten mit invasiver Erkrankung auf und ist das Ergebnis einer hämatogenen Ausbreitung des Organismus oder einer direkten Ausbreitung einer Rhinosinusitis.[8]
In einigen Fällen wird bei Menschen eine chronische Meningitis diagnostiziert, aber während der Studien wird keine Infektion festgestellt. In einer solchen Situation spricht man von einer idiopathischen chronischen Meningitis. Es ist bemerkenswert, dass diese Art von Krankheit nicht gut auf die Behandlung anspricht, sondern oft von selbst verschwindet - es kommt zur Selbstheilung.
Risikofaktoren
Provozierende Faktoren bei der Entwicklung einer chronischen Meningitis können fast jede infektiöse Pathologie sein, die einen Entzündungsprozess verursacht. Ein geschwächtes Immunsystem erhöht das Risiko zusätzlich.
Eine Person kann sich von einem Patienten oder einem Bakteriocarrier (Virusträger) mit einer Infektionskrankheit infizieren - einer äußerlich gesunden Person, die für andere ansteckend ist. Die Ansteckung kann durch Tröpfcheninfektion, Tröpfcheninfektion oder durch Haushaltskontakt unter den üblichen alltäglichen Bedingungen übertragen werden – zum Beispiel beim Gebrauch von gemeinsamem Besteck, beim Küssen, sowie beim Zusammenleben (Lager, Kaserne, Herberge etc.).
Bei Kindern mit unausgereiftem Immunschutz (Säuglingsalter), bei Reisen in epidemiegefährdete Regionen, bei Patienten mit Immunschwächezuständen steigt das Risiko, eine chronische Meningitis zu entwickeln, signifikant an. Rauchen und Alkoholmissbrauch wirken sich ebenfalls negativ aus.
Pathogenese
Im pathogenetischen Mechanismus der Entstehung einer chronischen Meningitis spielen infektiös-toxische Prozesse eine führende Rolle. Sie werden durch eine großflächige Bakteriämie mit ausgeprägtem Bakterienzerfall und der Freisetzung toxischer Produkte ins Blut verursacht. Die Endotoxin-Exposition beruht auf der Freisetzung von Toxinen aus den Zellwänden des Erregers, was zu einer Verletzung der Hämodynamik und Mikrozirkulation führt und zu intensiven Stoffwechselstörungen führt: Sauerstoffmangel und Azidose nehmen allmählich zu, Hypokaliämie wird verschlimmert. Die Gerinnungs- und Antikoagulationssysteme des Blutes leiden. In der ersten Phase des pathologischen Prozesses wird eine Hyperkoagulation mit einem Anstieg des Fibrinogenspiegels und anderer Gerinnungsfaktoren beobachtet, und in der zweiten Phase fällt Fibrin in kleinen Gefäßen aus und es bilden sich Blutgerinnsel. Mit einer weiteren Abnahme des Fibrinogenspiegels im Blut steigt die Wahrscheinlichkeit von Blutungen, Blutungen in verschiedene Organe und Gewebe des Körpers.
Der Eintritt des Erregers in die Membranen des Gehirns wird zum Ausgangspunkt für die Entwicklung von Symptomen und pathomorphologischen Bildern einer chronischen Meningitis. Zuerst wirkt sich der Entzündungsprozess auf die weiche und arachnoide Membran aus, dann kann er sich auf die Substanz des Gehirns bewegen. Die Art der Entzündung ist überwiegend serös und geht unbehandelt in eine eitrige Form über. Ein charakteristisches Merkmal der chronischen Meningitis ist eine allmählich zunehmende Läsion der Spinalwurzeln und Hirnnerven.
Symptome chronische Hirnhautentzündung
Die Hauptsymptome der chronischen Meningitis sind anhaltende Schmerzen im Kopf (ggf. In Kombination mit Verspannungen der Hinterhauptmuskulatur und Hydrozephalus), Radikulopathie mit Hirnnervenneuropathie, Persönlichkeitsstörungen, Gedächtnis- und geistige Leistungsstörungen sowie andere kognitive Beeinträchtigungen. Diese Manifestationen können gleichzeitig oder getrennt voneinander auftreten.
Aufgrund der Erregung der Nervenenden der Gehirnmembranen werden starke Schmerzen im Kopf durch Schmerzen im Nacken und Rücken ergänzt. Hydrozephalus und erhöhter Hirndruck können sich entwickeln, was wiederum verstärkte Kopfschmerzen, Erbrechen, Apathie, Schläfrigkeit und Reizbarkeit verursacht. Ödeme der Sehnerven, Verschlechterung der Sehfunktion, Parese des Aufwärtsblicks werden festgestellt. Es kann zu einer Schädigung des Gesichtsnervs kommen.
Mit dem Zusatz von Gefäßstörungen treten kognitive Probleme, Verhaltensstörungen und Krämpfe auf. Akute zerebrovaskuläre Unfälle und Myelopathie können sich entwickeln.
Bei der Entwicklung einer basalen Meningitis vor dem Hintergrund einer Sehverschlechterung werden eine Schwäche der mimischen Muskulatur, eine Verschlechterung des Gehörs und des Geruchssinns, eine beeinträchtigte Empfindlichkeit und eine Schwäche der Kaumuskulatur festgestellt.
Mit der Verschlimmerung des Entzündungsprozesses können sich Komplikationen in Form von Ödemen und Schwellungen des Gehirns entwickeln, ein infektiös-toxischer Schock mit der Entwicklung von DIC.
Erste Anzeichen
Da die chronische Meningitis langsam fortschreitet, machen sich die ersten Anzeichen einer Pathologie nicht sofort bemerkbar. Der Infektionsprozess äußert sich in einem allmählichen Temperaturanstieg, Kopfschmerzen, allgemeiner Schwäche, Appetitlosigkeit sowie Symptomen einer Entzündungsreaktion außerhalb des Zentralnervensystems. Bei immungeschwächten Personen kann die Körpertemperatur im normalen Bereich liegen.
Chronische Meningitis sollte zuerst ausgeschlossen werden, wenn der Patient anhaltende anhaltende Kopfschmerzen, Hydrozephalus, fortschreitende kognitive Beeinträchtigung, radikuläres Syndrom, kraniale Neuropathie hat. Bei diesen Anzeichen sollte eine Lumbalpunktion oder zumindest ein MRT oder eine Computertomographie durchgeführt werden.
Die wahrscheinlichsten ersten Symptome einer chronischen Meningitis sind:
- Temperaturerhöhung (stabile Leistung innerhalb von 38-39 ° C);
- Kopfschmerzen;
- psychomotorische Störungen;
- Verschlechterung des Gangs;
- doppeltes Sehen;
- krampfhaftes Muskelzucken;
- visuelle, auditive, olfaktorische Probleme;
- meningeale Anzeichen unterschiedlicher Intensität;
- Verletzungen der Gesichtsmuskeln, Sehnen- und Periostreflexe, Auftreten von spastischen Themen und Paraparese, selten - Lähmung mit Hyper- oder Hypästhesie, Koordinationsstörungen;
- kortikale Störungen in Form von psychischen Störungen, partieller oder vollständiger Amnesie, akustischen oder visuellen Halluzinationen, euphorischen oder depressiven Zuständen.
Die Symptome einer chronischen Meningitis können Monate oder sogar Jahre anhalten. In einigen Fällen können Patienten eine sichtbare Besserung bemerken, nach der ein erneuter Rückfall auftritt.
Komplikationen und Konsequenzen
Die Folgen einer chronischen Hirnhautentzündung sind kaum vorhersehbar. In den meisten Fällen entwickeln sie sich langfristig und können sich in folgenden Störungen äußern:
- neurologische Komplikationen: Epilepsie, Demenz, fokale neurologische Defekte;
- systemische Komplikationen: Endokarditis, Thrombose und Thromboembolie, Arthritis;
- Neuralgie, Lähmung der Hirnnerven, kontralaterale Hemiparese, Schädigung der Sehorgane;
- Hörverlust, Migräne.
In vielen Fällen hängt die Wahrscheinlichkeit, Komplikationen zu entwickeln, sowohl von der zugrunde liegenden Ursache der chronischen Meningitis als auch vom Zustand des Immunsystems der Person ab. Durch eine Parasiten- oder Pilzinfektion verursachte Meningitis ist schwieriger zu heilen und neigt dazu, sich erneut zu entwickeln (insbesondere bei HIV-infizierten Patienten). Eine besonders ungünstige Prognose hat die chronische Meningitis, die sich vor dem Hintergrund einer Leukämie, eines Lymphoms oder einer Krebserkrankung entwickelt hat.
Diagnose chronische Hirnhautentzündung
Bei Verdacht auf eine chronische Meningitis ist ein großes Blutbild und eine Spinalpunktion zur Untersuchung der Liquor cerebrospinalis erforderlich (sofern keine Kontraindikationen vorliegen). Nach der Lumbalpunktion wird das Blut untersucht, um den Blutzuckerspiegel zu bestimmen.
Zusätzliche Tests:
- Blutchemie;
- Bestimmung der Leukozytenformel;
- Kulturelle Untersuchung von Blut mit PCR.
Wenn keine Kontraindikationen vorliegen, wird die Lumbalpunktion so bald wie möglich durchgeführt. Eine Liquorprobe wird an das Labor geschickt: Dieses Verfahren ist grundlegend für die Diagnose einer chronischen Meningitis. Die Norm definiert:
- die Anzahl der Zellen, Protein, Glukose;
- Gram-Färbung, Kultur, PCR.
Die folgenden Anzeichen können auf das Vorliegen einer Meningitis hinweisen:
- erhöhter Druck;
- Trübung der Zerebrospinalflüssigkeit;
- erhöhte Anzahl von Leukozyten (hauptsächlich polymorphkernige Neutrophile);
- erhöhte Proteinspiegel;
- niedriger Wert des Verhältnisses von Glukose in der Zerebrospinalflüssigkeit und im Blut.
Andere biologische Materialien, wie Urin- oder Sputumproben, können für Bakterienkulturen gesammelt werden.
Die instrumentelle Diagnostik kann eine Magnetresonanz- und Computertomographie, eine Biopsie von Hautveränderungen (bei Kryptokokkose, systemischem Lupus erythematodes, Lyme-Borreliose, Trypanosomiasis) oder vergrößerten Lymphknoten (bei Lymphom, Tuberkulose, Sarkoidose, sekundärer Syphilis oder HIV-Infektion) umfassen.
Eine gründliche Untersuchung durch einen Augenarzt wird durchgeführt. Es ist möglich, Uveitis, trockene Keratokonjunktivitis, Iridozyklitis, Verschlechterung der Sehfunktion durch Hydrozephalus zu identifizieren.
Die allgemeine Untersuchung zeigt aphthöse Stomatitis, Hypopyon oder ulzerative Läsionen – insbesondere charakteristisch für die Behcet-Krankheit.
Eine Vergrößerung der Leber und Milz kann auf das Vorhandensein von Lymphomen, Sarkoidose, Tuberkulose und Brucellose hinweisen. Darüber hinaus kann eine chronische Meningitis vermutet werden, wenn zusätzliche Infektionsquellen in Form einer eitrigen Mittelohrentzündung, einer Sinusitis, chronischer Lungenpathologien oder provozierender Faktoren in Form eines intrapulmonalen Blutshunts vorliegen.
Es ist sehr wichtig, epidemiologische Informationen korrekt und vollständig zu sammeln. Die wichtigsten anamnestischen Daten sind:
- das Vorhandensein von Tuberkulose oder Kontakt mit einem Tuberkulosepatienten;
- Reisen in epidemiologisch ungünstige Regionen;
- das Vorhandensein von Immunschwächezuständen oder eine starke Schwächung der Immunität.[10]
Differenzialdiagnose
Die Differentialdiagnostik wird mit verschiedenen Arten von Meningitis (viral, tuberkulös, Borreliose, Pilz, provoziert durch Protozoen) sowie:
- mit aseptischer Meningitis im Zusammenhang mit systemischen Pathologien, neoplastischen Prozessen, Chemotherapie;
- mit viraler Enzephalitis;
- mit Hirnabszess, Subarachnoidalblutung;
- bei Neoblastosen des Zentralnervensystems.
Bei der Diagnose einer chronischen Meningitis stützen sie sich auf die Ergebnisse einer Untersuchung der Zerebrospinalflüssigkeit sowie auf Informationen, die während der ätiologischen Diagnose (Seeding, Polymerase-Kettenreaktion) gewonnen wurden.[11]
Behandlung chronische Hirnhautentzündung
Je nach Ursprung der chronischen Meningitis verschreibt der Arzt die entsprechende Behandlung:
- wenn Tuberkulose, Syphilis, Lyme-Borreliose oder ein anderer bakterieller Prozess diagnostiziert wird, wird eine Antibiotikatherapie entsprechend der Empfindlichkeit bestimmter Mikroorganismen verschrieben;
- bei einer Pilzinfektion werden Antimykotika verschrieben, hauptsächlich Amphotericin B, Flucytosin, Fluconazol, Voriconazol (oral oder durch Injektion);
- wenn die nicht infektiöse Natur einer chronischen Meningitis diagnostiziert wird - insbesondere Sarkoidose, Behçet-Syndrom - werden Kortikosteroide oder Immunsuppressiva für lange Zeit verschrieben;
- Wenn krebsartige Metastasen in den Membranen des Gehirns gefunden werden, werden eine Strahlentherapie des Kopfbereichs und eine Chemotherapie kombiniert.
Bei chronischer Meningitis, die durch Kryptokokkose hervorgerufen wird, wird Amphotericin B zusammen mit Flucytosin oder Fluconazol verschrieben.
Darüber hinaus wird eine symptomatische Behandlung eingesetzt: Je nach Indikation werden Analgetika, nichtsteroidale Antirheumatika, Diuretika und Entgiftungsmittel eingesetzt.[12]
Verhütung
Zu den vorbeugenden Maßnahmen zur Verhinderung der Entwicklung einer chronischen Meningitis gehören die folgenden Empfehlungen:
- Einhaltung der Regeln der persönlichen Hygiene;
- Vermeidung von engem Kontakt mit kranken Menschen;
- Aufnahme von vitamin- und mineralstoffreichen Lebensmitteln in die Ernährung;
- Vermeiden Sie während Zeiten mit einem Anstieg der saisonalen Inzidenz den Aufenthalt in überfüllten Bereichen (insbesondere in Innenräumen);
- nur abgekochtes oder abgefülltes Wasser trinken;
- die Verwendung von thermisch verarbeiteten Fleisch-, Milch- und Fischprodukten;
- Schwimmen in stehendem Wasser vermeiden;
- Nassreinigung von Wohngebäuden mindestens 2-3 mal pro Woche;
- allgemeine Verhärtung des Körpers;
- Stressvermeidung, Unterkühlung;
- Aufrechterhaltung eines aktiven Lebensstils, Unterstützung körperlicher Aktivität;
- rechtzeitige Behandlung verschiedener Krankheiten, insbesondere infektiöser Herkunft;
- mit dem Rauchen aufzuhören, Alkohol und Drogen zu trinken;
- Weigerung, sich selbst zu behandeln.
In vielen Fällen kann eine chronische Meningitis durch rechtzeitige Diagnose und Behandlung systemischer Erkrankungen verhindert werden.

