Facharzt des Artikels
Neue Veröffentlichungen
Arteriovenöse Fehlbildung
Zuletzt überprüft: 23.04.2024

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
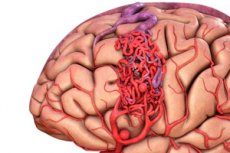
Arteriovenöse Malformation ist ein kongenitaler Defekt in der vaskulären Entwicklung, der durch das Vorhandensein eines abnormalen Netzwerks arteriovenöser Anastomosen gekennzeichnet ist. Die häufigste arteriovenöse Fehlbildung liegt im Bereich der hinteren Schädelgrube und weist eine recht typische Struktur auf - eine oder zwei reale Arterien, eine AVM-Spirale und eine drainierende Vene.
Pathogenese
Am gefährlichsten ist der Bruch der Wände der Fehlbildung, der mit einer spontanen intrakraniellen Blutung einhergeht. Dies liegt an der Tatsache, dass in den Gefäßen der Fehlbildung gemischtes Blut unter Druck in der Nähe des arteriellen Blutes zirkuliert. Und es ist natürlich, dass hoher Druck zu einer Dehnung von degenerierten veränderten Gefäßen, einer Zunahme ihres Volumens und einer Verdünnung der Wand führt. Am Ende, am dünnsten Ort, ist eine Lücke. Nach statischen Daten tritt dies bei 42-60% der Patienten mit AVM auf. Die Sterblichkeit in der ersten Pause AVM erreicht 12-15%. In anderen kann die Blutung wiederholt werden, ohne Periodizität. Wir beobachteten einen Patienten, der elf Jahre lang elf spontane intrakranielle Blutungen hatte. Solch ein relativ „gutartigen“ für AVM Bruch im Vergleich mit einem Spalt von arteriellen durch die Besonderheiten der hämodynamischen Störungen erklärt Aneurysmen nach dem Bruch auftritt. Es ist bekannt, dass Bruch eines arteriellen Aneurysmas häufig zu Subarachnoidalblutung führt (SAH) und Entwicklung Vasokonstriktion, die in der ersten Minute Schutz in der Natur ist, eine schnelle Verhaftung von Blutungen möglich, aber in der folgenden ist die primäre Gefahr für das Leben des Patienten.
Es ist Angiospasmus, der zu Hirnischämie und seinem Ödem führt und die Schwere des Zustands und der Prognose des Patienten bestimmt. Im Gegensatz dazu verbessert der Angiospasmus der führenden AVM-Arterien die Blutversorgung des Gehirns aufgrund einer Abnahme der arteriovenösen Entladung. Wenn die AVM gerissen ist, werden häufig intrakranielle und subdurale Hämatome gebildet. Der Durchbruch von Blut in den Subarachnoidalzisternen ist sekundär. Blutungen aus der gerissenen Wand der AVM hören schneller auf, weil der Blutdruck ist niedriger als in den Hauptarterien und die Wand ist besser verformbar durch die Blutung. Natürlich endet dies nicht immer sicher für den Patienten. Am gefährlichsten sind AVM-Brüche in der Nähe der Gehirnventrikel, in den subkortikalen Ganglien und im Hirnstamm. Angiospasmus der führenden Arterien in dieser Situation hilft Blutungen zu stoppen.
Der entscheidende Faktor in der Pathogenese der AVM-Ruptur ist das Volumen des Blutflusses und die Lokalisation des Hämatoms. Die hemisphärischen intrazerebralen Hämatome, sogar bis zu 60 cm 3 , sind relativ günstig. Sie können schwere fokale neurologische Störungen verursachen, führen aber selten zu schweren Vitalstörungen. Das Brechen des Hämatoms in die Ventrikel des Gehirns verschlechtert die Prognose erheblich. Auf der einen Seite, Blut, ventrikuläre ependymoma provozieren, verstärkt likvoroproduktsiyu, andererseits durch am Boden des Ventrikels wirkenden führt zu groben Störungen der Vitalfunktionen Zentren im Hypothalamus. Die Ausbreitung des Blutes im gesamten Ventrikelsystem führt zuletzt zur Tamponade, die an sich nicht lebensverträglich ist.
Das in die Subarachnoidal-Zisternen eingedrungene Blut verletzt auch den Liquorkreislauf, wodurch es für die Cerebrospinalflüssigkeit schwieriger wird, durch die Pachyon-Granulationen blockiert zu werden. Als Konsequenz wird die Resorption des CSF verlangsamt und es kann sich eine akute Liquor-Hypertension entwickeln, gefolgt von einem inneren und äußeren Hydrocephalus. Infolge des Zerfalls der gebildeten Elemente des ausströmenden Blutes wird eine große Anzahl toxischer Substanzen gebildet, von denen die meisten eine vasoaktive Wirkung haben. Dies führt einerseits zur Vasokonstriktion von kleinen Pialarterien, andererseits erhöht es die Permeabilität von Kapillaren. Blutfäuleprodukte beeinflussen auch Nervenzellen, verändern biochemische Prozesse in ihnen und stören die Durchlässigkeit von Zellmembranen. Zunächst ändert sich die Funktion der Kalium-Natrium-Pumpe, und das Kalium beginnt, die Zelle zu verlassen, und an seiner Stelle strömt das Natriumkation, das viermal hydrophiler als Kalium ist.
Dies führt zuerst zu intrazellulären Ödemen in der Zone um die Blutung und dann zu der Schwellung der Zellen. Die Entwicklung von Ödemen wird auch durch Hypoxie begünstigt, die sich aufgrund der Kompression der Hirngefäße mit Hämatom und erhöhtem Liquordruck zwangsläufig verbindet, wie bereits erwähnt. Die Verletzung der Funktionen der Dienzephalen Teile des Gehirns und vor allem die Regulierung des Wasser-Elektrolyt-Gleichgewicht führt zu einer Verzögerung der Körperflüssigkeit, Verlust von Kalium, die auch die ödematöse Antwort des Gehirns erhöht. Die Pathogenese der AVM-Ruptur ist nicht auf zerebrale Störungen beschränkt. Ebenso gefährlich sind extrazerebrale Komplikationen. Vor allem ist es ein zerebro-kardiales Syndrom, das eine akute Koronarinsuffizienz am Elektrokardiogramm simulieren kann.
Sehr schnell entwickeln Patienten mit intrazerebralen Blutungen Lungenentzündung und Lungenversagen. Darüber hinaus spielt die Bakterienflora eine untergeordnete Rolle. Eine zentrale primäre Wirkung auf die Lunge, ist Bronchospasmus, Auswurf und die Verbesserung der Schleim Ischämie aufgrund der weit verbreiteten Lungenparenchym Spasmen der kleinen Lungenarterien zu verbreiten, die sich schnell zu dystrophischen Störungen führt, Alveolarepithelzellen Schuppung, reduzierte Gasaustauschfunktion der Lunge.
Wenn dies von einer Unterdrückung des Hustenreflexes, einer bulbären Form von Atemversagen, begleitet wird, besteht eine ernsthafte Bedrohung für das Leben des Patienten. In den meisten Fällen eignet sich die nachfolgende eitrige Trachyronitis schlecht zur antibakteriellen Therapie und verschlimmert das Atemversagen, was sich unmittelbar auf die Intensivierung der Hirnhypoxie auswirkt. Daher kann die Verletzung der äußeren Atmung, selbst bei einer relativen Kompensation von zerebralen Störungen, zum Tod führen. Oft erhalten Patienten nach dem Koma das Bewusstsein wieder, sterben dann aber an einem zunehmenden Atemversagen und hypoxischem Hirnödem.
Dystrophische Veränderungen entwickeln sich schnell nicht nur in der Lunge, sondern auch in der Leber, dem Magen-Darm-Trakt, der Nebenniere und den Nieren. Eine Bedrohung für das Leben des Patienten ist eine Harnwegsinfektion und Druckgeschwüre, die sich schnell entwickeln, wenn die Patienten nicht gut versorgt sind. Aber diese Komplikationen können vermieden werden, wenn Ärzte sich an sie erinnern und die Methoden kennen, um sie zu bekämpfen.
Zusammenfassend Berücksichtigung Pathogenese AVM Bruch, muss betont werden, dass die Sterblichkeit in diesen intrakranielle Blutungen geringer als bei Bruch arteriellen Aneurysma PNDs und hämorrhagischen Schlaganfall, wenn auch die Zahlen erreicht 12-15%. Für AVM sind durch wiederholte, manchmal multiple Blutungen mit unterschiedlicher Häufigkeit gekennzeichnet, die nicht vorhersehbar sind. Im ungünstigen Verlauf der posthämorrhagischen Phase können die aufgeführten pathogenetischen Mechanismen zu einem tödlichen Ausgang führen.
Symptome arteriovenöse Malformation
Hämorrhagische Art des Krankheitsverlaufs (50-70% der Fälle). Dieser Typ ist gekennzeichnet durch die Anwesenheit eines Patienten mit arterieller Hypertonie, eine geringe Größe des Fehlbildungsknotens, die es in tiefe Venen entleert, arteriovenöse Fehlbildung der hinteren Schädelgrube ziemlich oft.
Hämorrhagische Typ in 50% der Fälle ist das erste Symptom der Manifestation der arteriovenösen Malformation, verursacht ein detailliertes Ergebnis und 10-15% und Invalidisierung von 20-30% der Patienten (N. Martin et al.). Das jährliche Blutungsrisiko bei Patienten mit arteriovenöser Malformation beträgt 1,5-3%. Das Risiko einer erneuten Blutung während des ersten Jahres erreicht 8% und steigt mit dem Alter. Blutungen aus arteriovenösen Fehlbildungen sind für 5-12% aller Müttersterblichkeit und 23% aller intrakraniellen Blutungen bei Schwangeren verantwortlich. Das Bild der Subarachnoidalblutung wird bei 52% der Patienten beobachtet. 17% der Patienten haben komplizierte Formen von Blutungen: die Bildung von intrazerebralen (38%), subduralen (2%) und gemischten (13%) Hämatomen, ventrikuläre Gemotamponade entwickelt sich in 47%.
Torpid Flow-Typ ist charakteristisch für Patienten mit arteriovenösen Malformation von großer Größe, Lokalisierung im Kortex. Die Blutversorgung der arteriovenösen Missbildung wird von den Gliedern der mittleren Gehirnarterie durchgeführt.
Für den torpiden Stromtyp ist das Krampfsyndrom am häufigsten (bei 26-27% der Patienten mit arteriovenöser Malformation), Cluster-Kopfschmerzen, progressives neurologisches Defizit, wie bei Hirntumoren.
Varianten der klinischen Manifestation von arteriovenösen Malformationen
Wie bereits erwähnt, ist die häufigste erste klinische Manifestation von AVM spontane intrakranielle Blutung (40-60% der Patienten). Es tritt häufiger ohne Vorstufen auf, bei allgemeiner Gesundheit. Provozieren Momente können körperliche Aktivität sein, Stress, psychische Belastung, die Einnahme von hohen Dosen von Alkohol und andere. Im Moment des Bruchs von AVM Patienten erleben einen plötzlichen starken Kopfschmerzen, je nach Art des Aufpralls oder Bruch. Der Schmerz baut sich schnell auf und verursacht Schwindel, Übelkeit und Erbrechen.

In einigen Minuten kann der Verlust des Bewusstseins auftreten. In seltenen Fällen können die Kopfschmerzen nicht intensiv sein, das Bewusstsein des Patienten nicht verlieren, aber sie fühlen, wie Gliedmaßen schwächen und taub werden (normalerweise kontralateral zum Fokus der Blutung), die Sprache ist gebrochen. In 15% der Fälle manifestiert sich eine Blutung als entwickelter Epipripus, nach dem Patienten im Koma verbleiben können.
Um die Schwere der Blutung von AVM zu bestimmen, kann die obige Hunt-Hess-Skala mit einigen Änderungen als Grundlage verwendet werden. In Anbetracht der Tatsache, dass Blutungen von AVM sehr unterschiedliche Symptome haben können, können fokale neurologische Symptome gegenüber Zerebralparese vorherrschen. Daher können Patienten, die auf der Ebene des Bewusstseins auf der Stufe I oder II der Skala sind, schwere fokale neurologische Störungen (Hemiparese, Hemi-Hypästhesie, Aphasie, Hemianopsie) haben. Im Gegensatz zu aneurysmatischen Blutungen, wenn die AVM gerissen ist, ist es nicht das Ausmaß und die Prävalenz von Angiospasmus, die durch das Ausmaß und die Position des intrazerebralen Hämatoms bestimmt wird.
Meningeal-Syndrom entwickelt sich in wenigen Stunden und seine Schwere kann unterschiedlich sein. Der arterielle Blutdruck erhöht sich in der Regel, aber nicht so dramatisch und nicht so lang wie beim Bruch der arteriellen Aneurysmen. Normalerweise übersteigt dieser Anstieg nicht 30-40 mm Hg. Kunst. Am 2.-3. Tag erfolgt eine Hyperthermie der Zentralgenese. Der Zustand der Patienten verschlechtert sich regelmäßig mit dem Wachstum von Hirnödemen und der Intensivierung des Blutabbaus. Dies dauert bis zu 4-5 Tage. Mit einem günstigen Verlauf nach der Stabilisierung am 6.-8. Tag beginnt sich der Zustand der Patienten zu bessern. Die Dynamik der fokalen Symptome hängt vom Ort und der Größe des Hämatoms ab.
Bei einer Blutung in die funktionell wichtigen Hirnareale oder bei der Zerstörung von motorischen Leitern treten die Symptome des Prolaps sofort auf und bleiben lange ohne Dynamik erhalten. Wenn die Symptome des Prolaps nicht sofort auftreten, sondern parallel zu den Ödemen des Gehirns ansteigen, können Sie mit einer Wiederherstellung des Defizits nach 2-3 Wochen rechnen, wenn sich das Ödem vollständig zurückbildet.
Das klinische Bild der AVM-Ruptur ist sehr vielfältig und hängt von vielen Faktoren ab, von denen die wichtigsten sind: das Volumen und die Lokalisation der Blutung, die Schwere der ödematösen Hirnreaktion, der Grad der Beteiligung der Stammstrukturen im Prozess.
Arteriovenöse Fehlbildungen können sich durch epileptiforme Anfälle manifestieren (30-40%). Ursache für ihre Entwicklung können Hämokreislaufstörungen in benachbarten Hirnarealen aufgrund des Phänomens des Diebstahls sein. Zusätzlich kann die Fehlbildung selbst irritativ auf die Großhirnrinde einwirken und Epi-Entladungen erzeugen. Und wir haben bereits über einzelne AVM-Typen gesprochen, um die sich eine Gliose des Hirngewebes entwickelt, die sich auch oft durch Epi-Anfälle manifestiert.
Für ein Episodrom ist aufgrund der Anwesenheit von AVM die Grundlosigkeit des Auftretens im Erwachsenenalter charakteristisch, oft in der völligen Abwesenheit eines provozierenden Faktors. Krampfanfälle können verallgemeinert oder fokal sein. Das Vorhandensein einer klaren fokalen Komponente im Epiprip, wenn keine zerebralen Symptome vorliegen, sollte zur Vorstellung einer möglichen AVM führen. Selbst generalisierte Anfälle, wenn sie mit Anfällen hauptsächlich in den gleichen Gliedmaßen mit einer heftigen Drehung des Kopfes und der Augen in die eine oder andere Richtung beginnen, sind oft eine Manifestation von AVM. Weniger häufig bei Patienten gibt es kleine Anfälle wie Absenzen oder Zwielichtbewusstsein. Häufigkeit und Periodizität von Epipripten können unterschiedlich sein: von einfach bis repetitiv.
Formen
V.V. Lebedev und Mitarbeiter. Identifizierten drei Varianten des zerebro-kardialen Syndroms nach EKG-Daten:
- Ich tippe - eine Verletzung der Funktionen von Automatismus und Erregbarkeit (Sinustachykardie oder Bradykardie, Arrhythmie, Vorhofflimmern);
- Typ II - Veränderungen in Repolarisationsprozessen, vorübergehende Veränderungen in der Endphase des ventrikulären Komplexes durch Art der Ischämie, Schädigung des Myokards mit einer Veränderung der T-Welle und der Position des ST-Segments;
- Typ III - eine Verletzung der Leitfähigkeit (Blockade, Zeichen erhöhter Belastung des rechten Herzens). Diese EKG-Veränderungen können kombiniert werden und ihre Schwere korreliert mit der Schwere des Allgemeinzustandes der Patienten.
Diagnose arteriovenöse Malformation
Die Anwesenheit von mindestens einem der klinischen Anzeichen von AVM, die in den Symptomen erwähnt wurden, ist ein ernsthafter Grund für eine detaillierte Untersuchung, die nach einem bestimmten Schema durchgeführt wird. Sie sollten mit einer sorgfältigen Geschichte beginnen. In diesem Fall werden die Erkrankungen von Eltern und nahen Verwandten geklärt, da eine erbliche Veranlagung zu AVM nicht ausgeschlossen ist. Die Anamnese des Lebens des Patienten zeigt sich ab dem Moment seiner Geburt: wie die Geburt verging, was er in der Kindheit erlitt, Krankheiten und Verletzungen, wann die ersten Anzeichen der Krankheit auftraten, usw. Wenn bei einer neurologischen Untersuchung ein Patient keine pseudotumoröse und nicht beleidigende Variante des klinischen Verlaufs der AVM hat, kann keine grobe fokale Symptomatologie vorliegen.
Aber auch eine leichte Anisoreflexie, Reflexe des oralen Automatismus, eine Verletzung der Funktionen der Hirnnerven können auf eine organische Läsion des Gehirns hinweisen. Wenn der Patient ein pulsierendes Geräusch im Kopf fühlt, ist es notwendig, Auskultation über die Nasennebenhöhlen und in den temporalen Bereichen durchzuführen. Ein solcher Lärm kann jedoch selten objektiviert werden. Es tritt nur bei extranitranalem und riesigem AVM auf. Eine spezielle Studie des Patienten beginnt mit nicht-invasiven Methoden.
Dies ist zunächst eine elektrophysiologische Untersuchung. Die Rheoenzephalographie (REG) gibt oft keinen Hinweis auf AVM, aber die Asymmetrie der Blutfüllung verschiedener arterieller Becken, die Asymmetrie des vaskulären Tonus kann indirekt eine vermutliche Diagnose bestätigen. Informativer ist die Elektroenzephalographie (EEG), sie kann irritative Veränderungen in der bioelektrischen Aktivität mit einem Akzent in einigen Bereichen des Gehirns erkennen. Im pseudotumorösen oder schlagartigen Fluss kann ein Fokus der pathologischen Bioaktivität auf dem EEG erscheinen, oft in der Form der Aufzeichnung langsamer Wellen mit hoher Amplitude. Bei Patienten mit epileptischem Verlauf ist ein Fokus der epileptischen Aktivität insbesondere bei funktionellen Belastungen (Hyperventilation der Lunge, Schall- und Lichtreize) möglich.
So können die elektrophysiologischen Methoden der Hirnforschung, obwohl nicht spezifisch, dennoch mit der richtigen Interpretation der Ergebnisse die Diagnose von AVM bestätigen, aber das Fehlen von Änderungen in REG und EEG schließt AVM nicht aus.
In den letzten Jahren wurden Ultraschallverfahren in der Diagnose von zerebrovaskulären Erkrankungen weitverbreitet verwendet. Doppler-Ultraschall der extrakranielle Arterien kann Beschleunigung des Blutflusses in einem gegebenen arteriellen Becken erkennen ist 1,5 mal oder mehr, wie dies bei mittelgroßen und großen AVM - Geschwindigkeit des Blutflusses in den erhaltenen Arterien in signifikant höheren Normalwert. Kleinere AVM beeinflussen jedoch die Blutflussrate in den extrakraniellen Arterien nicht signifikant, daher werden sie nicht durch extrakranielle Dopplerographie detektiert.
Informativer ist die Methode des transkraniellen Doppler. Es kann nicht nur eine signifikante Beschleunigung des Blutflusses in den Arterien, die das AVM mit Blut versorgen, sondern auch das sogenannte "Shunting-Phänomen" feststellen.
Das Vorhandensein von freiem Shunt verursacht das Auftreten einer Anzahl von hämodynamischen Phänomenen, die in der Doppler-Studie in Form eines Musters von leichter Perfusion oder Shunting aufgezeichnet werden.
Es ist gekennzeichnet durch:
- signifikanter Anstieg (hauptsächlich aufgrund von diastolischen), ist die lineare Geschwindigkeit des Blutflusses proportional zu der Höhe der arteriovenösen Entladung;
- eine signifikante Verringerung des Umfangs des peripheren Widerstandes (aufgrund von organischen Schäden des Gefäßsystems auf der Ebene der Widerstandsgefäße, die das niedrige Niveau des Kreislaufwiderstands im System bestimmten);
- relative Sicherheit der kinematischen Indizes der Strömung;
- ohne deutliche Veränderungen im Doppler-Spektrum (Spreizspektrumsignal wird beobachtet, wenn AVM „großer Strom“ eine Drehung in turbulenten Zonen Zerebralarterien Bifurkationen, bis zur Bildung von nicht-turbulent gepulst Mustern);
- eine starke Abnahme der zerebrovaskulären Reaktivität aufgrund des Fehlens von kontrahierbaren Eigenschaften aufweisenden Gefäßen im AVM-System.
Die Empfindlichkeit von TCD bei der Diagnose von arteriovenösen Malformationen gemäß dem beschriebenen Kriterium beträgt 89,5%, mit einer Spezifität von 93,3% und einer Fehlerfreiheit von 90,8%.
Die nächste nicht-invasive Untersuchungsmethode ist die Röntgentomographie. Sie können AVM ab 2 cm Durchmesser oder mehr identifizieren, aber es ist besser, große und Riese zu identifizieren. Computergramm AVM ist ziemlich typisch, sie können nicht mit anderen Pathologien verglichen werden. Sie sehen aus wie Brennpunkte heterogene Dichte (Hyper- und gipodensivnye) unregelmäßig geformt, manchmal miteinander verwoben vermiform ohne Erscheinungen perifokalen Ödem und keine Massenwirkung, das heißt ohne Verschiebungen und Verformungen der Hirnkammern und subarachnoid Tanks.
Oft sind im Körper der Missbildung scharf hyperdense Einschlüsse - das sind die Zentren der Verkalkung. Sie haben fast Knochendichte, unregelmäßige Form und eine Vielzahl von Größen. Wenn alle diese Zeichen auftreten - es ist pathognomonisch für AVM. Die intravenöse Verabreichung von jodhaltigem Kontrastmittel ermöglicht eine bessere Visualisierung arteriovenöser Fehlbildungen. In diesem Fall wird der hyperdensische Fokus noch dichter und kann sogar vergrößerte Drainagevenen zeigen.
Wenn AVM Bruch und spontaner intrakranielle Blutungen Röntgencomputertomographie als sehr informativ. Die Hauptbedeutung wird auf die Lokalisation der intrazerebralen Blutung, deren Form und Aussehen gelegt. Also, wenn Aneurysmablutungen vor allem in der Nähe der basalen Zisternen befinden und hypertensive - in der Nähe der Basalganglien, das Hämatom durch Ruptur eines AVM kann überall lokalisiert werden, wie Convex, predlezhit zur Großhirnrinde und in der Nähe der Mittellinie Strukturen des Gehirns.
Alles hängt von der Lokalisierung des AVM selbst ab. Im Aussehen haben solche Blutungen eine ungleichmäßige Dichte (vor dem Hintergrund der Hyperdensushämorrhagie werden Herde normaler oder verminderter Dichte bestimmt), unregelmäßige Form, unebene Konturen. Vor dem Hintergrund der Blutung kann der Körper der AVM selbst nicht bestimmt werden, aber in seltenen Fällen kann der Körper der Fehlbildung wie ein "Füllfehler" der Hämatomhöhle mit Blut aussehen. Es ist seit langem bewiesen, dass spontane Blutungen ein gewisses Volumen einnehmen und das Gehirn stratifizieren. Daher sind ihre Grenzen in der Regel gerade, klar und die Formen nähern sich einer Ellipse oder einem Ball. Wenn die AVM reißt, blutet das Blut sozusagen die Hirnsubstanz aus dem Körper der Fehlbildung aus, und daher können manchmal die Konturen der AVM selbst in der Mitte oder entlang der Peripherie der Blutung verfolgt werden.
In Fällen, in denen sich eine arteriovenöse Fehlbildung in der Nähe der Ventrikel des Gehirns oder der basalen Zisternen befindet, kann Blut, wenn es gebrochen ist, direkt in diese hineinfließen. In diesen Situationen stellt die Computertomographie nur das Vorhandensein von subarachnoidalen oder intraventrikulären Blutungen fest, aber es ist unmöglich, sie von aneurysmatischen oder hypertensiven zu unterscheiden.
Wenn die AVM reißt, ist die Computertomographie (CT) nicht nur diagnostisch, sondern auch prognostisch und erlaubt Ihnen daher, angemessene therapeutische Taktiken zu wählen.
Die Beurteilung kompyuterogrammu zusätzlich Berücksichtigung der Größe der Blutung Schwere und Häufigkeit von perifokalen Ödem nehmen sollte, ein Zustand, der Hirnkammern und der Grad der Verschiebung, Veränderungen in den subarachnoidalen Zisternen. Die hemisphärische Blutung bewirkt normalerweise eine Kompression des homolateralen Seitenventrikels bis zur vollständigen Nichtvisualisierung, und die kontralateralen und dritten Ventrikel werden in die entgegengesetzte Richtung verschoben. Der Grad der Verschiebung hängt vom Volumen des Hämatoms und der Schwere des Hirnödems ab.
Verschiebung der mittleren Hirnstruktur in der entgegengesetzten Richtung aus dem Hämatom um mehr als 10 mm ist indirekte Hinweise über die Bedrohung des Lebens des Patienten und, wenn es aufgrund des großen Volumen von Hämatomen (100 cm 3 ), ist es notwendig , die Frage der Notbetrieb zu lösen. Wenn das Volumen des Hämatoms jedoch weniger als 60 cm 3, und die Verschiebung der Mittellinie Strukturen 10 mm überschreitet, soll die Operation als Folge von Hirnödem und in dieser Situation behandelt wird nur die Strömung erschweren und die Prognose verschlechtern. Günstiger im Diagnoseplan ist der Fall, wenn große Hämatomgrößen (80-120 cm 3 ) eine moderate Verlagerung der medianen Strukturen (weniger als 8 mm) verursachen. In diesem Fall wird das perifokale Ödem in der Regel nicht klar ausgedrückt und dies ermöglicht es Ihnen, nicht mit der Operation zu eilen.
Ein wichtiger prognostischer Wert ist die Visualisierung der Brücke über der Zisterne. Bis es deutlich sichtbar ist, können Sie sich an erwartungsvolle Taktiken halten. Aber wenn einer seiner Seiten nicht sichtbar gemacht wird (Amputation Hälfte der Abdeckung des Tanks auf der Seite des Hämatom) sollte dringend Maßnahmen ergreifen, das Leben des Patienten zu retten, wie das Bild der Entwicklung von temporomandibular Tentorium Herniation zeigt (axiale Verschiebung des Einklemmung gipokampovoy mäandert in den Spalt zwischen den Hirnstamm und der Rand der Tentorialöffnung), die eine direkte Bedrohung für das Leben des Patienten darstellt. Wenn die Abdeckung der Brücke Tanks nicht sichtbar gemacht wird - ist die Situation kritisch und sogar eine Notoperation kann die Patienten nicht retten.
Somit ist die Röntgen-Computertomographie eine wichtige Methode bei der Routinediagnostik von arteriovenösen Malformationen und bei der Diagnose und Vorhersage von intrakraniellen Blutungen infolge arteriovenöser Fehlbildungen.
Die informativste und aktuellste Methode zur Diagnose von arteriovenösen Malformationen ist die Angiographie. Zerebrale Angiographie - eine invasive Methode der Forschung, die ein Risiko für die Entwicklung eine Reihe von Komplikationen hat (Embolie cerebraler Arterien, Vasokonstriktion als Reaktion auf die Einführung eines Katheters in eine Arterie oder ein Kontrastmittel, Thrombose Arterie an der Stelle der Punktion, eine allergische Reaktion auf den Kontrast, etc ..). Daher sollte es für sein Verhalten klare Hinweise geben.
Die Angiographie ist allen Patientinnen mit den spontanen intrakranialen Blutungen absolut angezeigt, da nur es erlaubt, die wahre Ursache der Blutung festzustellen. Die Ausnahme machen nur jene Patientinnen aus, bei denen unabhängig vom Ergebnis der Angiographie die operative Intervention nicht zweckmässig ist. Dies sind Patienten im Endstadium, Patienten im Altersalter und mit dekompensierter somatischer Pathologie.
Es ist etwas schwieriger, Hinweise für die Angiographie in geplanter Weise zu geben. Alle Patienten mit einer der beschriebenen Varianten der klinischen Manifestation der AVM, mit Ausnahme der asymptomatischen, unterliegen allen nicht-invasiven Untersuchungsmethoden.
Wenn gleichzeitig mindestens ein Zeichen vorliegt, das das Vorliegen einer arteriovenösen Fehlbildung bestätigt, sollte die Angiographie wie gezeigt betrachtet werden. Wenn keine der Methoden ein mögliches Vorhandensein von AVM anzeigt, sollten Sie die Angiographie nicht sofort abbrechen. Es ist notwendig, das klinische Bild zu bewerten. Wenn also der Patient nur ein Epicopa und keine fokale Komponente hatte, sollte die gesamte zerebrale Angiographie verworfen werden.
Zur gleichen Zeit, auch ein epipripadok, aber mit einem klaren Schwerpunkt Bestandteil (Schwäche oder Taubheit in einem der Schenkel oder gemitipu, Taubheit Hälfte des Gesichts, der einen kurzen oder Anfallstyp Rede Jackson Ankunft hemianopsia et al.), Bietet eine Grundlage für die Angiographie. Gleiches gilt für den Migräne-ähnlichen Verlauf von AVM. Wenn gemikranialgii Angriffe sind selten und treten mit einem moderaten Gewicht, kann die Angiographie vermieden werden. Aber häufige und schwere Migräneanfälle, die den Patienten praktisch behindern, erfordern eine angiographische Untersuchung.
Eine vorübergehende Beeinträchtigung des zerebralen Kreislaufs (PNMC) in der vertebrobasilären Abteilung ist häufig das Ergebnis einer Kreislaufinsuffizienz aufgrund einer beeinträchtigten Permeabilität von Vertebralarterien oder Angiospasmus. Daher ist es nicht ratsam, diese Patienten mit einer angiographischen Untersuchung auf AVM zu untersuchen. Gleichzeitig erfordern auch einzelne PNMCs in einer der Gehirnhemisphären bei jungen Menschen eine Angiographie, da sie häufiger nicht durch eine okklusiv-stenotische Arterienveränderung, sondern durch arteriovenöse Malformation verursacht werden.
Wie bei Patienten mit pseudotumorösen und Schlaganfall-artigen klinischen Manifestationen der arteriovenösen Malformation, Angiographie wird auch gezeigt.
Daher erfordert jeder Verdacht auf AVM in den meisten Fällen eine angiographische Untersuchung, außer in Situationen, in denen eine chirurgische Behandlung kontraindiziert ist.
Angiographische Untersuchung von Patienten mit AVM hat eine Reihe von Merkmalen. Bei der Untersuchung eines Patienten muss daran erinnert werden, dass die Geschwindigkeit des Blutflusses in den führenden Arterien der mittleren und großen AVM die normalen Werte um ein Vielfaches übersteigen kann, so dass die Geschwindigkeit der angiographischen Untersuchung höher sein sollte als gewöhnlich. Bei multi-fistulösen Fehlbildungen kann der Kontrast nach 2 Sekunden durch ihren Körper und die drainierenden Venen verlaufen. Moderne angiographische Geräte ermöglichen die Verfolgung des Kontrastes in jedem beliebigen Zeitraum.
Dies gibt sehr wichtige Informationen über die Richtung der verschiedenen Ströme im Körper der Fehlbildung, die Reihenfolge der Füllung ihrer Gefäße. Jede der zuführenden Arterien liefert nur einen Teil der arteriovenösen Fehlbildung, während die übrigen Gefäße der Fehlbildung nicht sichtbar sind. Daher ist das zweite wichtige Merkmal der Angiographie, dass es trotz des Erhaltens von Information über das Vorhandensein von AVM in einem der arteriellen Becken erforderlich ist, andere Pools zu kontrastieren. Hämodynamisch aktive AVM kann nicht nur aus einer Karotis und vertebrobasilären Becken, sondern auch aus der kontralateralen Karotisarterie gefüllt werden.
Folglich vollständige Informationen über die Größe des AVM und die Quellen ihrer Blutversorgung zu erhalten, ist notwendig, um die zwei Carotis und vertebrobasilären Pool, um den Kontrast, ist es einfacher, mit selektiven Angiographie erreicht. Dasselbe kann mit der rechtsseitigen axillären und linksseitigen direkten Carotisangiographie erreicht werden. Wenn die rechte Achsel Angiographie Kontrastretrograde unter Druck treten in dem Truncus brachiocephalicus und gleichzeitig kontrastierten und Wirbel- und Arteria carotis. Somit ermöglicht eine Einführung des Kontrastes, sofort Informationen über zwei Becken zu erhalten. Die linke Halsschlagader verlässt unabhängig vom Bogen der Aorta, so dass für ihre Kontrastierung eine direkte Punktionsangiographie durchgeführt werden kann. Obwohl mehr als mit selektiven Solche porazdelnoe Angiographie, aber bei Patienten mit schwerer Atherosklerose der Aorta und ihre Äste, ist es sinnvoller, da hält den Katheter in solchen Situationen auf der einen Seite präsentiert große technische Schwierigkeiten, aber auf der anderen - ist voller Gefahren, oder Schädigung des atherosklerotischen Plaques oder Ablösung des parietalen Thrombus mit nachfolgender Embolie der zerebralen Arterien.
Bei der Beurteilung der Angiographie müssen Sie auf folgende Punkte achten:
- Die Größe der arteriovenösen Malformation wird in zwei Projektionen bestimmt, indem der größte Abstand von den äußeren Grenzen des AVM-Körpers gemessen wird. Gleichzeitig werden Kontrastdaten aller Becken verglichen und ergänzt. Zum Beispiel wird AVM, mit einer Gesamtgröße von 8 × 8 cm, mit Carotisangiographie nur um 2/3 des Volumens kontrastiert, und um 1/3 - von der A. Cerebri posterior. Der Vergleich dieser Bilder durch Auferlegung erlaubt, Informationen über seine wahren Dimensionen zu erhalten.
- Identifizierung der Quelle der Blutzufuhr, ist es notwendig, nicht nur Schwimmbäder zu schaffen, von denen der AVM mit Kontrastmittel gefüllt, sondern auch verursacht direkt die Arterien: die Anzahl, Größe, Lage in Bezug auf die Hirnrinde und den wichtigsten Furchen und Tanks, vor allem ihre Niederlassungen und Annäherung an den AVM Körper. In einigen Fällen sind zwei Standard-Anhäufungen nicht genug, weil die Arterien aufeinander und auch auf Malformation Körper überlagert werden, so können die Angiographie mit Kopf Drehen um 45 Grad in beiden Richtungen wiederholt werden. Moderne angiographische Vorrichtungen erlauben es, mit einer einzigen Verabreichung von Kontrastmittel ein Bild der Gehirnarterien aus jedem Winkel zu erhalten, wobei das Bild auf dem Display um die vertikale und horizontale Achse gedreht wird. Von allen führenden Arterien ist es notwendig, die Hauptarterien (sie sind normalerweise von eins bis drei) und sekundär zu identifizieren. Letzteres kann mehrere Dutzend sein. Und nicht alle Arterien werden angiographisch erkannt. Einige von ihnen sind aufgrund des geringeren Durchmesser und weniger hämodynamische Bedeutung nicht erkannt werden, aber während des Betriebes, um sich den Chirurg zwangsläufig begegnet und muss in der Lage sein, gerinnen und zu überqueren, ohne sie zu beschädigen. Eine Blutung, wenn solche Arterien durch einen Spatel oder eine Saugspitze beschädigt werden, bringt dem Chirurgen viele Schwierigkeiten.
- Bei der Bestimmung der Drainagevenen werden deren Anzahl, Größen und Venenhöhlen gezählt, in die diese Venen fließen.
- Die räumliche Anordnung der drainierenden Venen und der führenden Arterien wird verglichen, um die richtige chirurgische Taktik zu bestimmen.
- Die hämodynamische Aktivität von AVM wird bestimmt. Je aktiver die arteriovenöse Malformation, desto ausgeprägter das "Stehlen" des Gehirns. Für große mnogofistulnyh AVM auf der Angiographie nur führende und Trockenlegung Gefäße und Körper AVM und andere Hirnarterie kann nicht Kontrast gesehen, dass cos die Illusion ihrer Abwesenheit gibt. Mittlere und kleine AVM verursachen kein großes "Stehlen", so dass sie eher vor dem Hintergrund eines normalen zerebralen Gefäßmusters erkannt werden.
- Es ist nötig sich an die Existenz der hämodynamisch inaktiven AVM zu erinnern. Dies sind meist venöse Malformationen, Teleangiektasien, bestimmte Arten von kavernösen Fehlbildungen, die sogenannte Kaverne. Ihre angiographische Erkennung ist sehr schwierig. Typisch sind typische angiographische Zeichen in Form von hypertrophen Leitarterien, vergrößerte Drainagevenen, die in der arteriellen Phase kontrastiert sind. Jedoch bei näherer Betrachtung Angiogramme abnormaler Blutgefäße ähnlich einem feinmaschigen, Kettenräder, Quallen oder getrennten Behältern, atypische angeordnete, nicht-gleichmäßigen Durchmesser und verdreht in einer besonderst Weise gesehen. In diesem Fall können die drainierenden Venen fehlen. Es ist auch schwierig, Mikromformationen (weniger als 5 mm) zu sehen; da sie oft größeren Hauptgefäßen überlagert sind und die Summierung des Bildes nicht erlaubt, sie zu identifizieren.
- Die rupturierten arteriovenösen Malformationen können thrombosiert werden. Bei partieller Thrombose ist die Fehlbildung auf dem Angiogramm noch sichtbar, aber ihre wahren Dimensionen können um ein Mehrfaches größer sein als die festgestellten angiographischen Dimensionen. Der Chirurg muss sich immer daran erinnern, wenn er zur Operation geht, und darauf vorbereitet sein, dass die Fehlbildung wesentlich größer sein wird. In einer Reihe von Fällen (nach unseren Daten, 12%) wird die rupturierte Fehlbildung einer totalen Thrombose unterworfen. Dies gilt insbesondere für kleine und mittlere AVMs. Angiographisch sind sie nicht nachweisbar oder in der arteriellen Phase ist eine schwach kontrastierende Drainagevene zu sehen. In solchen schwierigen Situationen können die Anamnese, das Alter des Patienten, die Art und Lokalisation der Computertomographiedaten, der Nachweis von Blutpartikeln neben Hämatomen helfen, über die Möglichkeit einer AVM-Ruptur nachzudenken. Bei der Operation, die das Hämatom entfernt, sollte der Chirurg immer seine Wände untersuchen, um AVM zu erkennen.
- Eine Angiographie wird in der postoperativen Phase durchgeführt, um die radikale Natur der Exstirpation zu bestätigen. Das Vorhandensein von mindestens einer drainierenden Vene, die sich in der arteriellen Phase zeigt, weist auf eine nicht-chirurgische Operation hin.
Die Diagnose von arteriovenösen Fehlbildungen erfordert vom Arzt vor allem die Kenntnis der Klinik, die Morphologie der AVM und die Möglichkeiten der bestehenden Methoden. Für die richtige Wahl der medizinischen Taktik und erfolgreiche chirurgische Behandlung sollten Informationen über AVM vollständig und umfassend sein.
Wen kann ich kontaktieren?
Behandlung arteriovenöse Malformation
Offene (transkranielle) Interventionen:
- Stadium I - Koagulation von Afferenzen;
- Stadium II - Isolierung des Kerns arteriovenöser Malformation;
- Stufe III - Verband und Koagulation mit efferenten und Entfernung von arteriovenösen Missbildungen,
Endovaskuläre Eingriffe:
- stationäre Ballonokklusion der zuführenden Arterien - Embolisation im Fluss (unkontrolliert);
- Kombination von temporärem oder permanentem Ballonverschluss mit Embolisation im Fluss;
- superselektivnaya embolizatsiya.
Arteriovenöse Malformation wird auch durch Radiochirurgie behandelt (Gamma-Messer, Cyber-Messer, Li nas, etc.).


 [
[