Facharzt des Artikels
Neue Veröffentlichungen
Lähmungen und Paresen der Gesichtsmuskulatur
Zuletzt überprüft: 07.06.2024

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
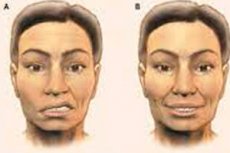
Neurologische Erkrankungen in Form von Unfähigkeit oder Einschränkung der Fähigkeit bestimmter Strukturen des muskulösen Systems, Bewegungen durchzuführen, einschließlich Mimikbewegungen (durch die Gesichtsausdrücke extern Emotionen manifestieren), können als Lähmung und Parese der mimischen Muskeln definiert werden. [1]
Epidemiologie
Nach den in verschiedenen Quellen zitierten Statistiken werden bei 45-60% der Patienten auch nach dem ersten ischämischen Schlaganfall Lähmung und Parese der Mimusmuskulatur beobachtet (diese Art von Schlaganfall macht 87% aller Striche aus).
Die Lähmung von Bell mit einer geschätzten Inzidenz von 20 Fällen pro 100.000 Menschen macht mindestens 80% aller Fälle von Gesichtsnerv und Gesichtsmuskelparese aus. Ungefähr 15% der Patienten haben nur eine teilweise Schwäche der Gesichtsmuskeln. Die Inzidenz steigt mit dem Alter von 40 bis 60 Jahren an; Im Vergleich zu Männern ist Bells Lähmung bei Frauen häufiger und die linksseitige Gesichtslähmung ist häufiger als rechtsseitige Lähmung.
Dieser Zustand entwickelt sich bei 10% der Patienten mit Lyme-Borreliose, wobei 25% der Fälle von Lähmungen bilateral sind.
Ursachen Lähmungen und Paresen der Gesichtsmuskulatur
Plegia or paralysis mimic muscles of the face refers to a condition in which the possibility of voluntary muscle movements is completely lost, and paresis of the mimic muscles, that is, incomplete, flaccid or partial paralysis, manifests itself as weakness of the mimic muscles - with the ability to control the affected muscles.
Die Muskelkontraktion wird durch die Nerven "geführt", und in den meisten Fällen die Gründe für das Fehlen von Gesichtsausdruck (Amimie) und ihre teilweise Störung auf einer Seite des Gesichts (Hemiparese) liegen in Schäden an gesichtsnerv, was diese Muskeln innerviert.
According to the origin of paralysis and paresis of mimic muscles are divided into central and peripheral, and the course - into temporary and permanent.Central paralysis of mimic muscles(moreover, the lower half of one side of the face) is the result of alteration of the upper motoneurons (motor neurons) of the facial nerve, which transmit bilateral input impulses to the facial motor nuclei (nucleus nervi facialis) der pontomedullären Übergang (Brücke) des Hirnstamms sowie Läsionen ihrer absteigenden Wege zwischen dem motorischen Kortex und dem Gesichtsmotorkern - dem Corticobulbar-Trakt (Pyramidenmotorweg des ZNS). Zunächst kann sich die Lähmung als schlaffe Parese manifestieren.
Weitere Details in der Veröffentlichung - motoneuron-Krankheiten
Die Immobilität der Gesichtsmuskulatur wird durch Hirnverletzungen (einschließlich der Fraktur der Schädelbasis oder der temporalen Knochen), ischämischer Schlaganfall, intrakranielle und zerebrale Tumoren, multiple Sklerose provoziert. Associated with central paralysis is the development of Mijar-Gubler, Brissot, Fauville syndromes, pseudobulbar syndrome, oculosympathetic syndrome (Gorner syndrome), opercular syndrome (Foix-Chavany-Marie syndrome), and other alternating syndromes.
In der Muskeldystrophie (einschließlich myotonisch) wird eine zentrale Parese der Mimusmuskulatur mit ihrer einseitigen oder bilateralen Schwäche beobachtet. Skelett-muskuläre Erkrankung).
Stoffwechselstörungen der neuromuskulären Funktion der idiopathischen oder autoimmunen Natur sind für die Schwäche der Mimusmuskulatur in myasthenia gravis, verantwortlich [2] Hyperkalämische periodische Lähmung (bei Menschen mit Mutationen des Gens für Natriumionenkanäle des Skelettmuskels, durch die Neuronen aufgrund der Bewegung von Ionen ihr Aktionspotential ausbreiten). Weitere Informationen finden Sie in der Veröffentlichung - bilaterale Schwäche der Mimusmuskeln
In Läsionen der unteren Motoneuronen oder ihrer peripheren Axone bezieht sich Gesichtslähmung und/oder Parese auf den Verlust von Bewegung, einen verringerten Muskeltonus oder die Schwäche der betroffenen Muskeln aufgrund von Schäden oder lähmung des Gesichtsnervs Auch sehen. - gesichtsnerv Neuropathie links, rechts: akut, ischämisch [3]
Zum Beispiel können in jedem Alter >Es handelt sich im Wesentlichen um eine idiopathische periphere Neuritis mit einseitiger Schwäche der unteren Motoneuronen der Gesichtsmuskeln, die von den zeitlichen und zygomatischen Zweigen des Gesichtsnervs innerviert sind. Eine signifikante Anzahl klinischer Fälle neigt jedoch Spezialisten zur Schlussfolgerung über den möglichen viralen Ursprung dieser Erkrankung, insbesondere aufgrund einer Herpesvirus-Infektion. [4], [5]
Die Lähmung oder periphere Parese der Mimusmuskulatur ist eine Komplikation von infektiöse Mononukleose, dessen ursächliches Mittel des menschlichen Herpes-Virus Typ 4 ist, das häufiger als Epstein-Barr-Virus bekannt ist.
Und wenn Herpes-Virus Typ 3 (Varicella Zoster-Virus) das Patellarganglion des im Gesichtskanal des temporalen Knochens befindlichen Gesichtsnervs infiziert, eine ziemlich seltene neurologische Erkrankung - Ramsay-Hunt-Syndrom mit Parese von Mimusmuskeln auf der Seite der Läsion und es entstehen Cochleovestibularstörungen. Weitere Informationen im Material - herpetische und postherpetische Ganglioneuritis
Mögliche Ursachen für die periphere Lähmung des Gesichtsnervs und der Gesichtsmuskulatur sind bakterielle Infektionen: Mittelohrentzündung-akute Otitis-Medien sowie Zecken-Borreliose - lyme-Borreliose [6]
Schädigung des Hirnnervs, einschließlich des Nervenschädens im Gesicht bei der Lähmung eines Teils der Mimusmuskulatur, tritt bei Patienten mit Bezier-Beck-Schaumann-Erkrankung (Neurosarkoidose) auf, die in der Natur autoimmun ist. Bilaterale Lähmung der Mimic-Muskeln aufgrund von Schäden an der Myelinscheide, die die Axone von Hirnnerven schützt, ist in Fällen von postinfektiösem Autoimmun Guillain-Barré-Syndrom
Ein Epidermoidzyast, der den Gesichtsnerv und seine Zweige - cholesteatom, Paragangliom des temporalen Knochen- und Parotis-Speicheldrüsen-Neoplasmen (Adenom, Karzinom, Sarkom) zum Parotis-Speichelwert komprimiert.
Risikofaktoren
Zusätzlich zu den oben genannten ursächlichen Faktoren der Mimic-Muskellähmung/-Parese zitieren Experten solche Risikofaktoren für ihre Entwicklung als:
- Virusinfektionen, Meningitis, Tick-übertragene Enzephalitis, hirnbezogene Syphilis;
- Gesichtneuralgie;
- Ischämische Enzephalopathie und ischämische Nervenneuropathie;
- Hirntumoren, einschließlich Schwannome und Hämangiome;
- Neurodegenerative Erkrankungen, insbesondere Steele-Richardson-Olszewski-Syndrom (progressive supranukleäre Lähmung), frontotemporale Demenz und andere;
- Muskelton-Störungen von verschiedenen Ätiologien;
- Diabetes;
- Schädigung des Gesichtsnervs oder seiner Zweige bei chirurgischen Eingriffen, einschließlich Mandel- und Adenoidektomie, Mastoidektomie, Entfernung des Parotis-Speicheldrüsen-Tumors, Rhytidektomie des Gebärmutterhals-Gesichts-Rhytidektoms (Facelifting) usw.;
- Vergiftung mit Ethylenglykol, Dichlormethan, Organophosphorverbindungen, Kohlenmonoxid (Kohlenmonoxid), Arsen, Schwermetallen;
- Langzeitmangel von Cyanocobalamin - Vitamin B12 im Körper.
Pathogenese
Eine Dysfunktion von mindestens einer der vier Dutzend Gesichtsmuskeln ist normalerweise auf Nervenschäden und nach mimischen Muskeln zurückzuführen - gesichtsnerv (nervus facialis), deren motorische und sensorische Fasern aus dem Kern des Pontomedulars (Nucleus nervi facialis) im Ventralen des Ventralens des Ventralens des Ventralens des Ventralens des Ventralens der Ventralen des Ventralens des Pontomedullars entstehen. Der Nerv fließt durch die hintere Schädelfossa und dann durch den Gesichtskanal des temporalen Knochens (Canalis facialis), wo er das Patellarganglion (Ganglion Geniculi) bildet.
Nachdem der Nerv die Canalis Facialis verlässt, beginnt sein extravisceraler Teil; Hinter der Parotis-Drüse (durch die der Nerv ebenfalls passiert) befindet sich ein Nervenplexus (Plexus parotideus) mit terminalen Zweigen (zeitlich, zygomatisch, wangen, mandibular und zervikal) heraus. Nervenimpulse, die entlang dieser Zweige getragen werden, sorgen für die Aktivierung von Motoneuronen und die Mobilität der Mimusmuskulatur.
Infolge des entzündlichen Prozesses führt eine übermäßige Kompression und jede andere Veränderung, die den Gesichtsnerv oder seine Zweige betrifft, erhöhte Kapillarpermeabilität, beeinträchtigtes Blut und Lymphfluss, Schwellungen der umgebenden Gewebe führen zu einer Verschlechterung ihres Trophismus, was sich negativ auf den Zustand der Nervenfaser und die protektive Beschichtung der Nervenmyelin auswirkt. Infolgedessen verschlechtert sich die Leitung von Nervensignalen, und die Pathogenese der Lähmung und der Parese der Mimusmuskulatur ist auf störung der neuromuskulären Übertragung zurückzuführen.
Der Entwicklungsmechanismus der zentralen Lähmung der Mimusmuskeln ist mit degenerativen Veränderungen in den Neuronen der Basalkerne und des Hirnstamms sowie der Schädigung der weißen (subkortikalen) Angelegenheit der Gehirnhälfte verbunden Motoneuronen und efferente Pyramidenfasern.
Symptome Lähmungen und Paresen der Gesichtsmuskulatur
Bei der Lähmung/Parese der Mimic-Muskeln manifestiert sich die ersten Anzeichen am häufigsten durch einseitige Gesichtsausrichtung: Asymmetrie der nasolabialen (nasolabialen) Falten und Absenkung der Mundecke auf der betroffenen Seite.
Die Lähmung von Peripheral Bell hat normalerweise einen plötzlichen Beginn, der oft eine Dysästhesie (Beschwerden auf einer Seite des Gesichts) und Parästhesie (sensorische Störung) auf derselben Seite sowie Nackensteifigkeit und Schmerzen im Bereich hinter der Ehrung vorausgeht. Dann, innerhalb weniger Stunden, erscheinen andere Symptome: Kopfschmerzen, Hyperakusis (Überempfindlichkeit gegenüber plötzlichen lauten Geräuschen), Unfähigkeit, das Auge zu schließen, d. H. Um die Augenlider zu schließen (und wenn es versucht, dies zu tun, rollt der Augen hinter dem oberen Augenliden), was auf Inaktivität des Orbicularis Oris-Muskelns hinweist.
Es besteht auch eine Verletzung der parasympathischen Funktionen in Form von Epiphora (erhöhte Tränung, insbesondere beim Essen), Dysgeusie (Verzerrung von Geschmacksempfindungen), erhöhtem Speichelfluss auf einer Seite des Mundes, was auf eine einseitige Verletzung der Sekretion der Parotis- und Submandibulärgeschäfte hinweist.
Schlaganfall entwickelt eine zentrale Lähmung und beeinflusst das untere Gesicht mit Schwächung und Absacken der Wangenmuskulatur (m. Buccinator), einseitiger Gesichtsbeschäftigung und Krümmung des Mundes (aufgrund von Schäden an der kreisförmigen perioralen Muskeln) mit Dysarthrie - gemindertem Artikulation (was die Sprache unverzehrbar macht). Lesen Sie auch - lähmung nach Schlaganfall
Bei Veränderungen der Erregbarkeit derviertes Muskelfasern oder einer abnormalen Aktivität von beschädigten Motoneuronen mit niedrigerem Hirnstamm sowie bei amyotropher Lateralsklerose gibt es Krämpfe von Mimusmuskeln in Form von spontanem Zucken einzelner Fasern - Kräftigkeiten oder Faszialisierungen.
Cochleovestibuläre Symptome beim Ramsay-Hunt-Syndrom manifestieren sich durch Klingeln in den Ohren, verringerte Hörschärfe, Schwindel, Probleme mit dem Körpergleichgewicht sowie unfreiwillige Augenbewegungen, d. H. Verstoß gegen die Fixierung der Augäpfel durch die okulomotorischen Muskeln - Nystagmus.
Wenn die zentrale Gesichtsmuskelparese mit einer Hirnstamm-Dysfunktion kombiniert wird, kann eine kontralaterale Parese der oberen Extremität beobachtet werden.
Komplikationen und Konsequenzen
Die Parese und Lähmung der Mimic-Muskeln können Komplikationen und Konsequenzen haben. Insbesondere die Unfähigkeit, die Augenlider auf der betroffenen Seite zu schließen, führt zu Xerophthalmie (trockenem Auge) mit einer hohen Wahrscheinlichkeit, otophalmologische entzündliche Erkrankungen wie Konjunktivitis oder Keratitis zu entwickeln.
Eine längere Denervierung und Immobilisierung der betroffenen Gesichtsmuskeln verursacht ihre Abbau-Muskelatrophie.
Eine sogenannte postparalytische Vertragsregelung der Gesichtsmuskeln können sich entwickeln, um weitere Informationen zu finden. - neurogene Muskelverträge
Wenn es degenerative Veränderungen in den Axonen des Gesichtsnervs in der Gesichtslähmung gibt, werden die Konsequenzen durch Synkinesie (unwillkürliche Bewegungen anderer Muskeln, die willkürliche, myokia (unwillkürliche Kontraktionen des Augenmuskels) und die Dyskinesien in der Gesichtsdyskinesia manifestieren.
Diagnose Lähmungen und Paresen der Gesichtsmuskulatur
Die Diagnose einer peripheren Lähmung von Gesichtsmuskeln und des Gesichtsnervs basiert auf dem Vorhandensein typischer Symptome und Anzeichen, die durch Anamnese und körperliche Untersuchung festgestellt werden.
Es ist notwendig , die Hirnnerven zu untersuchen. VII Paar: Gesichtsnerv
Blutuntersuchungen werden durchgeführt: Allgemein klinisch; für das Lactatniveau, Lactatdehydrogenase, Kreatinphosphokinase, Pyruvat, Calcium (Gesamt und ionisiert), Folsäure und Vitamin B12; Für monoklonale Antikörper MAG für Antikörper gegen Acetylcholinesterase, gegen Herpesvirus, für Antikörper gegen Autoantigene von Myelin und anderen. Es ist ebenfalls eine Analyse der cerebrospinalen Flüssigkeit erforderlich. [7]
Zu den Hauptmethoden, mit denen die instrumentelle Diagnose durchgeführt wird, gehören: Schädelradiographie, Elektroenzephalographie (EEG), elektroneuromyographie, nerven-Ultraschall, Magnetresonanz und [8]
Differenzialdiagnose
Die wichtigste Aufgabe, die durch Differentialdiagnose gelöst werden muss, besteht darin, die Art der Lähmung/Parese von Mimusmuskeln zu bestimmen - peripher oder zentral, sowie die Identifizierung von syndromalen neurologischen Bedingungen und Bedingungen mit Verlust des Gesichtsmuskulus, wie z. B. im Gesicht oromandibulärer Dystonie. Die postneuritische Vertragsreaktion der Mimusmuskeln nach Neuritis (oder Neuralgie) des Gesichtsnervs erfordert eine Differenzierung.
Wen kann ich kontaktieren?
Behandlung Lähmungen und Paresen der Gesichtsmuskulatur
In vielen Fällen wird die Behandlung dieser neurologischen Erkrankungen auf die Verwendung systemischer Kortikosteroide (Prednisolon-80 mg pro Tag für fünf Tage), immunmodulatorische antivirale Wirkstoffe (mit Interferon) reduziert, zum Beispiel avonex.
(Interferon Beta-1a) oder b-Immunoferon 1B (obwohl ihre Wirksamkeit noch nicht gut belegt ist).
In Abhängigkeit von der zugrunde liegenden Diagnose werden andere Medikamente verwendet, z. B. nootropen Medikamente; Cholinomimetik-Proserpin. Pyridostigmin. ubretide oder neostigmin. Präparate von α-Lipoikus (Thioctic) -Säure mit antioxidativen Eigenschaften - berlithion (Dialipon, Alpha-Lipon)-werden oral in Form von Kapseln (Tabletten) eingenommen. Mögliche Nebenwirkungen sind allergische Reaktionen, Kopfschmerzen, Geschmacksstörungen, heiße Flushes und Schwitzen, Hypoglykämie, Übelkeit und Erbrechen, Bauchschmerzen, Durchfall.
Vitamin B12 (Injektionen von 500-1000 MCG pro Tag) können sich positiv auswirken. [9]
Eine potenzielle Verbesserung der Funktion des Nervus des Gesichts und der Mimus ergibt eine physiotherapeutische Behandlung unter Verwendung einer Arzneimittelelektrophorese, einer Magnetotherapie, mit langjähriger Parese - elektrische Stimulation von Muskeln, therapeutische Massage, Akupunktur. [10]
LFK wird verschrieben - orofaziale Übungen oder Gymnastik für Mimikmuskeln in der Parese und Lähmung (hauptsächlich peripher), die darauf abzielt, die betroffenen Muskeln zu stimulieren, die Muskelkraft zu erhöhen und die Koordination ihrer Bewegungen wiederherzustellen. Es kann unabhängig voneinander erfolgen - drei- oder viermal am Tag und wiederholt jede Übung 25-30 Mal (sitzt vor einem Spiegel):
- Öffnen und schließen den Mund.
- Blättern Sie Ihre Wangen aus.
- Zusammenballen und Ihre Lippen aufschlägen.
- Strecken Sie Ihre Zunge heraus und zeigen Sie sie auf Ihr Kinn.
- Heben Sie jede Mundecke getrennt an (Sie können mit den Fingern die betroffene Seite anheben).
- Erhöhung und Senkung der Augenbrauen (Sie können die Augenbrauen auf der betroffenen Seite mit Ihren Fingern heben).
- Öffnen Sie abwechselnd weit und schließen Sie dann Ihre Augen.
- Während Sie versuchen, Ihre Nase zu falten, drücken Sie die Finger vorsichtig die Haut in der Nähe der Nase auf der betroffenen Seite.
- Atmen Sie tief durch die Nase mit erweiterten Nasenlöcher durch die Nase.
Wenn die verbleibende Schwäche der Mimusmuskulatur mehrere Monate anhält, kann die chirurgische Behandlung durch chirurgische Dekompression des Nervs (bei der externen Öffnung der Canalis Facialis) angewendet werden. Übertragung eines Zweigs eines anderen Nervs in diesen Bereich - zur Reineration des betroffenen Muskels; Übertragung der Sehne des Temporalis-Muskels; Schaffung einer statischen Schlinge (Übertragung einer Klappe aus Fasergewebeblech von der inneren Oberfläche des Oberschenkels); Augenbrauenlift usw. [11]
Verhütung
Bisher ist die Verhinderung der meisten Veränderungssyndrome nicht möglich.
Zur Vorbeugung von Schlaganfällen siehe. - wie kann ich ischämischem Schlaganfall verhindern?
Um jedoch die Aktivierung von lebenslangen Herpesviren zu verhindern, die die Ganglien der Nerven beeinflussen, wird die Immunität stärken.
Prognose
Die Gesichtslähmung von Bell ist am häufigsten vorübergehend und ihre Prognose ist zufriedenstellend, da 15% der Patienten eine mäßige Schwäche der Gesichtsmuskeln oder irreversible Nervenschäden haben.
Nach der Behandlung der Neurosarkoidose erholen sich fast 75% der Patienten vollständig, einige haben jedoch eine regelmäßige Verschlechterung der Symptome.
Im Allgemeinen verschwinden Lähmungen und die Parese der Gesichtsmuskeln nicht spurlos, und in 50% der zentral gelähmten/Parsis-Fälle ist es nicht möglich, ihre normale Funktion wiederherzustellen.
Liste der Bücher und Studien im Zusammenhang mit der Untersuchung der Lähmung und der Parese von Gesichtsmuskeln
- "Gesichtsstörungen und Krankheiten: Diagnose und Management" - von Robert L. van de Graaff, James Tysome (Jahr: 2016)
- "Gesichtsnervstörungen: Diagnose und Management" - von Kofi D. Boahene, Sam J. Marzo (Jahr: 2007)
- "Gesichtslähmung: Rehabilitationstechniken" - von William M. Demayo (Jahr: 2002)
- "Bell's Palsy - ein medizinisches Wörterbuch, eine Bibliographie und ein kommentierter Forschungsleitfaden für Internetreferenzen" - von James N. Parker, Philip M. Parker. Parker (Jahr: 2004)
- "Gesichtsparese: Management und Rehabilitation" - von D.J. Denny, T.J. Cawthorne (Jahr: 2002)
- "Gesichtsnerv: Klinisches und chirurgisches Management" - von Barry M. Schaitkin, William H. Slattery (Jahr: 2007)
- "The Facial Nerv: May's Second Edition" - von William H. Slattery, Barry M. Schaitkin (Jahr: 2000)
- "Periphere Gesichtsnervenlähmung: Ein umfassender Leitfaden für Diagnose und Management" - von Tessa Hadlock (Jahr: 2017)
- "Gesichtsparese und Gesichtsrehabilitation: Ein praktischer Leitfaden für das Management von Gesichtsnervenstörungen" - von Jonathan Cole (Jahr: 2011)
Literatur
Gusev, E. I. Neurologie: Nationaler Leitfaden: in 2 Vol. / ed. Von E. I. Gusev, A.N. Konovalov, V. I. Skvortsova. - 2. Aufl. Moskau: Geotar-Media, 2021. - т. 2.

