Facharzt des Artikels
Neue Veröffentlichungen
Keratoglobus
Zuletzt überprüft: 29.06.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
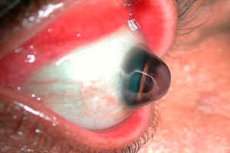
Keratoglobus ist eine seltene Erkrankung, die durch eine Krümmung und Ausdünnung der Hornhaut des Auges gekennzeichnet ist. Diese Erkrankung gehört zur Gruppe der Hornhautdystrophien und ist häufig mit einer fortschreitenden Vorwölbung (Protrusion) der Hornhaut verbunden.
Keratoglobus ist eine Variante des Keratokonus, einer häufigeren Erkrankung, bei der die Hornhaut ebenfalls dünn und vorgewölbt, aber kegelförmig ist. Beim Keratoglobus ist die Vorwölbung diffuser und betrifft meist die gesamte Hornhaut, die eine kugelförmige Gestalt annimmt. [ 1 ]
Epidemiologie
Keratoglobus ist eine relativ seltene Hornhauterkrankung, deren genaue Epidemiologie daher noch nicht vollständig geklärt ist. Im Gegensatz zum Keratokonus, der relativ häufig ist und ein gut definiertes epidemiologisches Muster aufweist, sind Daten zur Prävalenz des Keratoglobus begrenzt.
Häufigkeit des Auftretens
Aufgrund der Seltenheit der Erkrankung gibt es keine genauen Statistiken zur Häufigkeit des Keratoglobus. Es besteht jedoch allgemeiner Konsens darüber, dass die Erkrankung deutlich seltener diagnostiziert wird als Keratokonus. Keratoglobus kann in jedem Alter auftreten, wird aber am häufigsten im Kindes- oder Jugendalter diagnostiziert.
Verteilung nach Geschlecht und Alter
Es gibt nur wenige verlässliche Daten zur Verteilung des Keratoglobus nach Geschlecht und Alter. Einige Quellen deuten jedoch darauf hin, dass die Erkrankung bei Männern und Frauen gleichmäßig verbreitet ist. Die Erkrankung kann sich bereits im Kindesalter manifestieren und wird häufig bei Jugendlichen diagnostiziert.
Geografische Verteilung
Auch über die geografische Verbreitung des Keratoglobus liegen nur begrenzte Informationen vor. Es gibt keine eindeutigen Hinweise darauf, dass der Keratoglobus in bestimmten Regionen der Welt oder bei bestimmten ethnischen Gruppen häufiger auftritt.
Assoziation mit anderen Krankheiten
Keratoglobus wird manchmal mit seltenen systemischen Bindegewebserkrankungen wie dem Marfan-Syndrom und dem Ehlers-Danlos-Syndrom in Verbindung gebracht. In solchen Fällen können die Verbreitung und Epidemiologie des Keratoglobus die Prävalenz dieser Grunderkrankungen widerspiegeln. [ 2 ]
Ursachen Keratoglobus
Die genauen Ursachen des Keratoglobus sind noch nicht vollständig geklärt. Basierend auf Beobachtungen und klinischen Studien wurden jedoch mehrere Theorien zu möglichen Ursachen und Risikofaktoren aufgestellt.
Genetic factors
Eine genetische Komponente gilt als eine der möglichen Ursachen für Keratoglobus. Die Erkrankung ist manchmal mit vererbten systemischen Bindegewebserkrankungen verbunden, wie zum Beispiel:
- Ehlers-Danlos-Syndrom.
- Marfan syndrome
- Down syndrome
Bei Patienten mit diesen Erkrankungen können Anomalien in der Struktur der Kollagen- und Elastinfasern auftreten, die die strukturelle Integrität der Hornhaut beeinträchtigen können.
Störung der Hornhautbiomechanik
Eine Ausdünnung und Vorwölbung der Hornhaut beim Keratoglobus kann auf Anomalien der biomechanischen Stabilität der Hornhaut zurückzuführen sein. Dies kann auf Anomalien der interzellulären Interaktionen und der Zusammensetzung der extrazellulären Hornhautmatrix zurückzuführen sein.
Entzündliche Prozesse
Einige Forscher betrachten eine Entzündung der Hornhaut als einen der Mechanismen, die zur Entstehung eines Keratoglobus führen. Das Auftreten einer Entzündung kann jedoch auch die Folge anderer Erkrankungen oder Zustände sein und nicht die eigentliche Ursache des Keratoglobus.
Umweltbelastung
Einige Umwelt- und Lebensstilfaktoren wie ultraviolette Strahlung oder mechanische Belastung des Auges können zur Entwicklung oder zum Fortschreiten eines Keratoglobus beitragen, obwohl ihre Rolle nicht genau geklärt ist.
Infektionen und Verletzungen
Auch Augentraumata oder Operationen können mit der Entstehung eines Keratoglobus in Verbindung stehen. In manchen Fällen ist die Entwicklung eines Keratoglobus mit Augeninfektionen verbunden, die zu einer Ausdünnung und Schwächung der Hornhaut führen können.
Other diseases
In seltenen Fällen kann ein Keratoglobus jedoch mit anderen Augenerkrankungen einhergehen, die die Struktur und Funktion der Hornhaut beeinträchtigen.
Da Keratoglobus eine seltene Erkrankung ist und die Forschung begrenzt ist, sind viele Aspekte dieser Erkrankung noch unzureichend erforscht. Zukünftige Forschung könnte neue Faktoren aufdecken, die zu Keratoglobus beitragen, und zur Entwicklung neuer Behandlungs- und Präventionsstrategien beitragen. [ 3 ]
Pathogenese
Die Pathogenese des Keratoglobus ist noch nicht vollständig geklärt, es gibt jedoch Theorien, die auf anatomischen und biochemischen Veränderungen der Hornhaut beruhen und bei der Entwicklung dieser Erkrankung eine Rolle spielen könnten.
Biomechanische Instabilität der Hornhaut
Eines der Hauptmerkmale des Keratoglobus ist die biomechanische Instabilität der Hornhaut, die durch verschiedene Faktoren verursacht werden kann:
- Kollagenfaserschwäche: Die Menge und Qualität der Kollagenfasern in der Hornhaut nimmt ab, wodurch ihre Festigkeit und Elastizität abnimmt.
- Anomalien der extrazellulären Matrix: Die Hornhaut enthält eine extrazelluläre Matrix, die strukturelle Unterstützung bietet und die Zellfunktionen reguliert. Veränderungen in der Zusammensetzung und Organisation der extrazellulären Matrix können zu einer Ausdünnung und Vorwölbung der Hornhaut führen.
Genetische Faktoren
Das Auftreten familiärer Fälle von Keratoglobus lässt darauf schließen, dass genetische Faktoren bei der Entstehung der Krankheit eine Rolle spielen könnten. Mutationen in bestimmten Genen, die die Synthese und Struktur von Kollagen und anderen Bindegewebsbestandteilen regulieren, können zur Entstehung von Keratoglobus führen.
Assoziierte systemische Erkrankungen
Keratoglobus kann mit systemischen Bindegewebserkrankungen wie dem Marfan-Syndrom oder dem Ehlers-Danlos-Syndrom assoziiert sein. Diese Erkrankungen beeinträchtigen das Kollagen und können zu strukturellen Anomalien der Hornhaut führen.
Enzymatische Störungen
Einige Studien deuten darauf hin, dass die Aktivität bestimmter Enzyme, die Bestandteile der extrazellulären Matrix abbauen, in der Hornhaut von Patienten mit Keratoglobus erhöht sein kann. Dies führt zum Abbau von Kollagenfasern und anderen Strukturbestandteilen der Hornhaut.
Entzündliche Prozesse
Obwohl bei der Pathogenese des Keratoglobus nicht immer eine Entzündung auftritt, wird ihre Rolle als möglicher beitragender Faktor untersucht, der degenerative Prozesse der Hornhaut verstärken kann.
Oxidativer Stress
Erhöhter oxidativer Stress in der Hornhaut kann zu Zell- und Matrixschäden führen, die ebenfalls zur Entwicklung und zum Fortschreiten eines Keratoglobus beitragen können.
Ein gemeinsames Thema in der Pathogenese des Keratoglobus ist die Ausdünnung und Schwäche der Hornhaut, die zu ihrer abnormalen Vorwölbung führt. Pathogenetische Mechanismen können strukturelle und biochemische Anomalien der Hornhaut umfassen, die angeborene oder erworbene Ursachen haben. Um die Pathogenese des Keratoglobus vollständig zu verstehen, sind jedoch weitere Forschungen erforderlich. [ 4 ]
Symptome Keratoglobus
Keratoglobus ist durch eine Reihe klinischer Anzeichen und Symptome gekennzeichnet, die von leicht bis schwer reichen können. Die Hauptsymptome dieser Krankheit sind:
Visual symptoms:
- Verminderte Sehschärfe: Aufgrund einer Verformung der Hornhaut kann das Sehvermögen unscharf oder verzerrt werden.
- Myopie und Astigmatismus: Pathologische Veränderungen der Hornhautkrümmung führen häufig zum Auftreten oder zur Verschlechterung von Myopie und irregulärem Astigmatismus.
- Photophobie: Lichtempfindlichkeit aufgrund der Dünnheit und Transparenz der Hornhaut.
Physical Symptoms:
- Hornhautvorwölbung: Durch die Vorwölbung der Hornhaut kann sich das Aussehen des Auges verändern.
- Dünne Hornhaut: Bei der Untersuchung des Patienten kann eine Ausdünnung der zentralen und peripheren Teile der Hornhaut festgestellt werden.
- Sklerale Indikation: Der Rand der Hornhaut kann so dünn werden, dass die Sklera (das Weiße des Auges) durch die Hornhaut sichtbar wird.
Other symptoms:
- Augenreizung: Patienten können eine ständige Reizung oder ein Fremdkörpergefühl im Auge verspüren.
- Häufige Bindehautentzündungen: Durch ständige Reizung und mechanische Traumatisierung der Hornhaut können entzündliche Prozesse entstehen.
- Risiko eines Hornhautrisses: In seltenen Fällen kann eine sehr dünne Hornhaut zu einem spontanen oder traumatischen Riss führen.
Mithilfe von Diagnosetechniken wie Ophthalmoskopie, Pachymetrie (Messung der Hornhautdicke) und Hornhauttopographie können der Grad der Hornhautverdünnung und das Ausmaß der Hornhautdeformation ermittelt werden.
Die Symptome eines Keratoglobus können sich mit der Zeit verschlimmern und Patienten mit dieser Erkrankung benötigen oft eine Sehkorrektur (durch spezielle Kontaktlinsen oder eine Operation) und eine kontinuierliche medizinische Überwachung. [ 5 ]
Bühnen
Die Stadien des Keratoglobus sind möglicherweise nicht so klar definiert wie bei anderen, besser erforschten Augenkrankheiten wie dem Keratokonus. Allerdings lassen sich bestimmte Stadien des Krankheitsverlaufs anhand des Ausmaßes der Hornhautverdünnung und der Schwere der Symptome unterscheiden.
Anfangsstadium:
- Leichte Hornhautvorwölbung: Es kann eine leichte Sehverzerrung erkennbar sein, die von den Patienten oft ignoriert oder mit einer Brille oder weichen Kontaktlinsen ausgeglichen wird.
- Myopie und leichter Astigmatismus: Auftreten oder Verschlechterung von Myopie und leichtem Astigmatismus.
Zwischenstufe:
- Mäßige Ausdünnung und Vorwölbung der Hornhaut: Veränderungen der Augenform werden deutlicher und die Sehschärfe verschlechtert sich auch mit Korrektur.
- Zunehmender Astigmatismus: Der unregelmäßige Astigmatismus wird stärker und lässt sich nur schwer korrigieren.
Spätstadium:
- Starke Vorwölbung und Ausdünnung der Hornhaut: Eine starke Ausdünnung kann dazu führen, dass die Sklera durch die Hornhaut sichtbar wird (sklerale Indikation).
- Starke Myopie und schwerer Astigmatismus: Erhebliche Sehprobleme, die sich nicht mit herkömmlichen Korrekturen beheben lassen.
- Lichtscheu, Reizung und Augenschmerzen: Diese Symptome können sich verschlimmern.
Kritische Phase:
- Risiko eines Hornhautrisses: Die dünnsten Teile der Hornhaut können selbst bei geringfügigen Traumata reißen.
- Plötzliche Sehbehinderung und Schmerzsyndrom: Deutliche Abnahme der Sehschärfe und Zunahme der Schmerzen.
Komplikationen und Konsequenzen
Keratoglobus kann zu einer Reihe von Komplikationen führen, die das Sehvermögen und die Lebensqualität des Patienten beeinträchtigen. Hier sind einige der möglichen Komplikationen, die mit Keratoglobus verbunden sind:
- Hornhauthydrops: Ein plötzlicher Feuchtigkeitseintritt ins Auge führt zu Schwellungen und Trübungen der Hornhaut. Dies kann zu einer plötzlichen Sehbehinderung und Schmerzen führen.
- Spontane Hornhautrisse: Durch Ausdünnung und Vorwölbung der Hornhaut kann es zu spontanen Hornhautrissen kommen, die zu schweren Sehschäden führen können und einen dringenden chirurgischen Eingriff erfordern.
- Hornhautskleralisierung: Eine Ausdünnung der Hornhaut kann dazu führen, dass die weiße Sklera durch die Hornhaut sichtbar wird.
- Starker irregulärer Astigmatismus: Eine Verzerrung der Hornhautkrümmung kann zu einem komplexen Astigmatismus führen, der mit normalen Brillen oder Kontaktlinsen nur schwer korrigiert werden kann.
- Schwere Myopie: Eine fortschreitende Ausdünnung der Hornhaut kann die Myopie verstärken.
- Chronische Bindehautentzündung: Ständige Augenreizungen können zu wiederkehrenden entzündlichen Augenerkrankungen führen.
- Schmerzen und Beschwerden: Bei Patienten können aufgrund ständiger Reizung und Überanstrengung der Augen chronische Schmerzen auftreten.
- Probleme mit Kontaktlinsen: Aufgrund der ungewöhnlichen Form der Hornhaut kann das Anpassen und Tragen von Kontaktlinsen schwierig sein.
- Psychische Probleme: Sehbehinderungen und sichtbare Deformationen des Auges können zu emotionalen und psychischen Problemen führen, darunter vermindertes Selbstwertgefühl und Depressionen.
- Notwendigkeit einer Operation: In schweren Fällen können eine Keratoplastik (Hornhauttransplantation) oder andere chirurgische Eingriffe erforderlich sein, um die Hornhautfunktion wiederherzustellen.
Diagnose Keratoglobus
Die Diagnose eines Keratoglobus umfasst mehrere Schritte und Untersuchungsmethoden, die Augenärzten helfen, spezifische Veränderungen in der Struktur und Form der Hornhaut zu erkennen, die für diese Erkrankung charakteristisch sind. Hier sind einige der wichtigsten Methoden zur Diagnose eines Keratoglobus:
- Anamnese: Erfassen Sie eine vollständige medizinische und familiäre Anamnese, einschließlich aller Beschwerden über Sehstörungen, Augenschmerzen, Lichtscheu oder frühere Augenerkrankungen.
- Äußere Augenuntersuchung: Untersuchung des Augapfels auf Form- und Strukturanomalien.
- Ophthalmoskopie: Wird zur Beurteilung des Augenhintergrunds und des Zustands der Netzhaut und der Sehnervenpapille verwendet.
- Refraktometrie: Messung optischer Anomalien des Auges, wie Myopie und Astigmatismus, die oft mit Keratoglobus in Verbindung stehen.
- Biomikroskopie mit Graupellampe: Detaillierte Untersuchung der Vorderseite des Auges mit einem speziellen Mikroskop, um eine Ausdünnung der Hornhaut und andere Anomalien festzustellen.
- Keratometrie: Eine Messung der Hornhautkrümmung, mit der ungewöhnlich hohe Werte erkannt werden können, die auf eine Hornhautvorwölbung hinweisen.
- Hornhauttopographie: Eine fortschrittliche Bewertungsmethode, die eine Karte der Hornhautkrümmung und -form erstellt und ungewöhnliche Ausdünnungs- und Ausbeulungsbereiche identifiziert.
- Pachymetrie: Eine Messung der Hornhautdicke, die hilft, den Grad der Hornhautverdünnung zu beurteilen, was ein wichtiger Parameter bei der Diagnose eines Keratoglobus ist.
- Optische Kohärenztomographie (OCT) des vorderen Augenabschnitts: Eine hochmoderne, nichtinvasive Bildgebungstechnik, die detaillierte Schnitte der Vorderseite des Auges und der Hornhaut liefert.
Die Kombination dieser Methoden ermöglicht es Ärzten, eine genaue Diagnose zu stellen und Keratoglobus von anderen ähnlichen Erkrankungen wie Keratokonus oder anderen Hornhautdystrophien zu unterscheiden. In Fällen, in denen Standarduntersuchungsmethoden kein vollständiges Bild liefern, können zusätzliche Tests eingesetzt werden, um die strukturelle Integrität der Hornhaut und das Risiko eines Hornhautrisses zu beurteilen. [ 6 ]
Was muss untersucht werden?
Differenzialdiagnose
Die Differentialdiagnose des Keratoglobus besteht darin, andere Erkrankungen auszuschließen, die dem Keratoglobus ähneln oder ihm ähneln, um eine genaue Diagnose zu stellen. Wichtige zu berücksichtigende Erkrankungen und Zustände sind:
- Keratokonus: Dies ist die häufigste Erkrankung, bei der die Hornhaut dünner wird und sich kegelförmig nach vorne wölbt. Der Unterschied zum Keratoglobus liegt in der Verteilung der Ausdünnung und der Form der Wölbung sowie darin, dass Keratokonus langsamer fortschreitet und häufiger bei jüngeren Menschen auftritt.
- Globus megalocornea: Eine seltene Erkrankung, bei der die Hornhaut vergrößert, aber nicht dünner ist und ihre Struktur stabiler ist als beim Keratoglobus.
- Pterygium: Ein Wachstum eines Bindegewebsfilms, der die Hornhaut verformen kann, aber anderer Natur ist und eine andere Behandlung erfordert.
- Acanthamoeba-Keratitis: Eine Infektionskrankheit der Hornhaut, die eine Ausdünnung und Umformung der Hornhaut verursachen kann, jedoch mit Entzündungen und spezifischeren Symptomen einhergeht.
- Erweiterte (post-LASIK) Ektasie: Ausdünnung und Vorwölbung der Hornhaut nach einer Sehkorrekturoperation, z. B. nach LASIK, die in der Symptomatik einem Keratoglobus ähneln kann.
- Hornhautdystrophien: Verschiedene erbliche Hornhautdystrophien können Veränderungen der Hornhautstruktur und -transparenz verursachen, die vom Keratoglobus unterschieden werden müssen.
- Entzündliche Erkrankungen der Hornhaut: Beispielsweise kann eine Keratitis unterschiedlicher Ätiologie zu einer Ausdünnung und Neuformung der Hornhaut führen.
- Augentrauma: Die Auswirkungen eines Traumas, das zu einer Ausdünnung oder Umformung der Hornhaut führt, sollten bei der Differentialdiagnose ebenfalls berücksichtigt werden.
Instrumentelle Untersuchungen wie Hornhauttopographie, Pachymetrie und optische Kohärenztomographie, die die Hornhautdicke und die Form der Vorwölbung genau messen können, spielen eine wichtige Rolle in der Differentialdiagnose. Eine sorgfältige Anamnese sollte ebenfalls erhoben werden, insbesondere unter Berücksichtigung des Erkrankungsalters, der Familienanamnese und früherer Augenoperationen oder Traumata. [ 7 ]
Wen kann ich kontaktieren?
Behandlung Keratoglobus
Die Behandlung des Keratoglobus hängt vom Stadium und der Schwere der Erkrankung ab. Zu den Behandlungsmöglichkeiten gehören:
- Brillen oder Kontaktlinsen: Brillen oder weiche Kontaktlinsen können zur Korrektur geringfügiger Sehstörungen durch Keratoglobus eingesetzt werden. Bei stärkeren Hornhautverkrümmungen können formstabile, gasdurchlässige Kontaktlinsen erforderlich sein, die die vordere Augenoberfläche formen und so die Sehkraft verbessern.
- Sklerallinsen: Hierbei handelt es sich um eine spezielle Kontaktlinsenart, die die Hornhaut nicht berührt, sondern auf der Sklera (dem Weiß des Auges) aufliegt. Sie können für Patienten mit Keratoglobus hilfreich sein, da sie eine stabilere Sicht und mehr Komfort bieten.
- Hornhautkollagenvernetzung: Dieses Verfahren stärkt die Kollagenfasern in der Hornhaut und beugt so einer weiteren Ausdünnung und Vorwölbung der Hornhaut vor. Diese Methode kann im Frühstadium eines Keratoglobus wirksam sein.
- Intrastromale Hornhautringe (ICR oder INTACS): Können implantiert werden, um die Hornhautform zu verbessern und Brechungsfehler zu korrigieren.
- Hornhauttransplantation: Bei starker Ausdünnung und Vorwölbung der Hornhaut, wenn andere Behandlungen wirkungslos sind oder wenn die Gefahr eines Hornhautrisses besteht, kann eine teilweise (lamellare) oder vollständige (penetrierende) Hornhauttransplantation angezeigt sein.
- Chirurgische Behandlung: In seltenen Fällen, in denen die Gefahr einer Hornhautperforation besteht, kann eine Operation angezeigt sein.
- Medikamentöse Therapie: Zur Linderung von Symptomen wie Schmerzen oder Entzündungen können Medikamente verschrieben werden. Dies können feuchtigkeitsspendende Tropfen, Antibiotika zur Vorbeugung von Infektionen oder entzündungshemmende Medikamente sein.
- Regelmäßige Nachuntersuchungen: Patienten mit Keratoglobus werden regelmäßige Nachuntersuchungen bei einem Augenarzt empfohlen, um Veränderungen der Hornhaut zu überwachen und die Behandlung gegebenenfalls anzupassen.
Alle Behandlungen sollten individuell abgestimmt und mit einem Augenarzt besprochen werden. Da sich der Keratoglobus verschlimmern kann, ist es wichtig, den Zustand ständig zu überwachen und die Behandlung an Veränderungen der Hornhautstruktur anzupassen.
Verhütung
Die Prävention von Keratoglobus beschränkt sich auf Maßnahmen, die das Fortschreiten der Erkrankung verhindern und das Risiko von Komplikationen minimieren sollen, da die genauen Ursachen dieser Erkrankung unbekannt sind und es keine Möglichkeiten gibt, ihr Auftreten zu verhindern. Hier sind einige allgemeine Empfehlungen für Patienten mit Keratoglobus oder einem hohen Risiko, daran zu erkranken:
- Regelmäßige ärztliche Kontrollen: Es ist wichtig, regelmäßig einen Augenarzt aufzusuchen, um den Zustand der Hornhaut und das Sehvermögen überwachen zu lassen.
- Vermeidung von Augenverletzungen: Indem Sie Ihre Augen vor Verletzungen schützen, insbesondere beim Sport und anderen potenziell gefährlichen Aktivitäten, können Sie einer Verschlechterung Ihres Zustands vorbeugen.
- Kontrolle entzündlicher Augenerkrankungen: Eine rechtzeitige Behandlung entzündlicher Augenerkrankungen wie Konjunktivitis und Keratitis kann dazu beitragen, das Risiko von Komplikationen im Zusammenhang mit dem Keratoglobus zu verringern.
- Verwendung von Feuchtigkeitstropfen: Die Verwendung künstlicher Tränen wird empfohlen, um Trockenheitssymptome und Beschwerden zu lindern.
- Kontrolle allergischer Reaktionen: Die Behandlung allergischer Erkrankungen kann dazu beitragen, übermäßiges Reiben der Augen zu vermeiden, was wichtig ist, um die Entwicklung eines Keratoglobus zu verhindern.
- UV-Schutz: Das Tragen einer Sonnenbrille zum Schutz der Hornhaut vor UV-Strahlung kann weitere Schäden verhindern.
- Vermeidung aktiver Augenreibung: Augenreibung kann zu einer weiteren Ausdünnung und Verformung der Hornhaut beitragen und sollte vermieden werden.
- Ausreichende Ernährung: Einige Studien deuten darauf hin, dass ein Mangel an bestimmten Nährstoffen zu Hornhauterkrankungen beitragen kann, daher kann eine ausgewogene Ernährung wichtig sein.
- Informieren Sie Ihren Augenarzt über Veränderungen: Bei den ersten Anzeichen von Sehstörungen, Beschwerden oder sonstigen Veränderungen an Ihren Augen sollten Sie sich umgehend an Ihren Arzt wenden.
Obwohl Keratoglobus selten vermeidbar ist, können diese Maßnahmen dazu beitragen, das Risiko eines Fortschreitens der Krankheit zu verringern und die Lebensqualität der Patienten zu verbessern.
Prognose
Die Prognose bei Keratoglobus kann unterschiedlich sein und hängt von mehreren Faktoren ab, unter anderem vom Grad der Ausdünnung und Vorwölbung der Hornhaut, der Geschwindigkeit des Krankheitsverlaufs, dem Auftreten von Komplikationen sowie der Aktualität und Wirksamkeit der Behandlung.
In leichten Fällen, wenn die Krankheit ohne schnelles Fortschreiten und schwerwiegende Komplikationen verläuft, ist die Prognose in der Regel günstig. Eine Sehkorrektur mit Brille oder Kontaktlinsen kann ausreichen, um ein normales Leben zu führen.
Bei fortschreitender Erkrankung kann es jedoch zu einer Verschlechterung der Sehkraft kommen, die mit herkömmlichen Methoden nicht mehr vollständig korrigiert werden kann. In solchen Fällen können komplexere Behandlungen erforderlich sein, darunter chirurgische Eingriffe wie die Implantation eines intrastromalen Hornhautrings, die Kollagen-Hornhautvernetzung oder eine Hornhauttransplantation.
Bei einer Hornhauttransplantation besteht ein hohes Risiko einer Abstoßung und anderer Komplikationen, weshalb sie bei schweren Formen des Keratoglobus im Allgemeinen als letztes Mittel angesehen wird.
In Fällen, in denen Keratoglobus mit anderen systemischen Erkrankungen oder Syndromen wie dem Marfan-Syndrom oder dem Ehlers-Danlos-Syndrom assoziiert ist, kann die Prognose komplexer sein und einen integrierten Behandlungsansatz erfordern.
Es ist wichtig zu beachten, dass moderne Diagnose- und Behandlungsmethoden die Prognose für die meisten Patienten mit Keratoglobus deutlich verbessert haben. Regelmäßige Nachsorgeuntersuchungen bei einem Spezialisten und die Einhaltung der Empfehlungen helfen, die Krankheit unter Kontrolle zu halten und die Sehqualität zu erhalten.
Verwendete Literatur
"Keratokonus und Keratoglobus" ist Teil des Buches Cornea, dritte Ausgabe, herausgegeben von Krachmer JH, Mannis MJ, Holland EJ
„Keratokonus und Keratoglobus“ in Cornea (dritte Ausgabe) – Margaret S. MacDonald, Michael Belenky, Charles Sheffield
„Augenheilkunde“ – Autor: Myron Yanoff, Jay S. Duker, Jahr der letzten Ausgabe: 2018.
„Vaughan & Asbury’s General Ophthalmology“ – Autoren: Paul Riordan-Eva, Emmett T. Cunningham, Jahr der letzten Ausgabe: 2017.
„Klinische Augenheilkunde: Ein systematischer Ansatz“ – Autor: Jack J. Kanski, Jahr der letzten Veröffentlichung: 2019.
„Ophthalmologie: Expertenberatung: Online und Print“ – Autor: Myron Yanoff, Jay S. Duker, Jahr der letzten Ausgabe: 2018.

