Facharzt des Artikels
Neue Veröffentlichungen
Spezifische und unspezifische Hyposensibilisierung
Zuletzt überprüft: 04.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
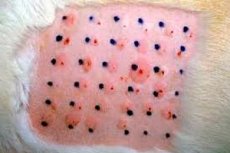
Unter spezifischer Hyposensibilisierung (oder spezifischer Immuntherapie) versteht man die Erzeugung einer Resistenz gegen die Wirkung des für die Übersensibilisierung verantwortlichen Allergens durch die prophylaktische Verabreichung dieses Allergens in schrittweise und streng individuell gesteigerten Dosen, beginnend im unterschwelligen Bereich.
Hinweise für das Verfahren
Die Methode der spezifischen Hyposensibilisierung (Immuntherapie) kommt zum Einsatz, wenn der Kontakt mit dem ätiologisch bedeutsamen Allergen nicht vollständig unterbunden werden kann (z. B. bei Patienten mit einer Sensibilisierung gegen Hausstaub, Pflanzenpollen, Schimmelpilze, bakterielle Allergene etc.).
Technik Hyposensibilisierung
Die Einführung des Allergens beginnt mit einer sehr geringen Dosis (1:1.000.000 – 0,1 ml), anschließend wird die Dosis schrittweise erhöht.
Wirkmechanismus:
- Bildung blockierender IgG-Antikörper;
- Abnahme der IgE-Synthese;
- Induktion von T-Suppressoren;
- Aktivierung polymorphonukleärer Leukozyten;
- erhöhte Phagozytose;
- verringerte Empfindlichkeit der Zielzellen allergischer Reaktionen gegenüber Allergenen und Allergiemediatoren;
- Entwicklung einer immunologischen Toleranz;
- erhöhte IgA-Werte im Bronchialschleim;
- Stabilisierung der Mastzellmembranen.
Für die spezifische Immuntherapie werden unterschiedliche Arten von Allergenen verwendet (Wasser-Salz, gereinigte Allergene, aktive Fraktionen von Allergenen, chemisch modifizierte Allergene mit verstärkten immunogenen und abgeschwächten allergenen Eigenschaften, Langzeitallergene).
Eine spezifische Immuntherapie zeigt einen positiven therapeutischen Effekt bei pollenbedingtem Asthma bronchiale – bei 70 % der Patienten, bei häuslichem Asthma bronchiale – bei 80–95 % bei einer Krankheitsdauer von weniger als 8 Jahren.
Patienten mit polleninduziertem Asthma bronchiale erhalten vor der Saison eine Kur.
A. Ostroumov (1979) demonstrierte die hohe Wirksamkeit der spezifischen Immuntherapie mit gereinigtem Allergen aus Ambrosiapollen. Gereinigte Allergene sind besser verträglich. S. Titova entwickelte die Technologie zur Herstellung von Cintanal, einem gereinigten, sorbierten und langanhaltend wirkenden Medikament. Es hat keine Nebenwirkungen, da keine Ballaststoffe enthalten sind.
In den letzten Jahren wurden gezielt chemisch modifizierte therapeutische Allergene entwickelt:
- Allergoide formatierte Allergene;
- Tolerogene sind durch Harnstoff denaturierte Allergene.
Diese Medikamente bewirken eine anhaltende Unterdrückung von IgE-Antikörpern und stimulieren die Bildung von IgG-Antikörpern. Sie haben eine geringe Allergenität und eine hohe Immunogenität.
Experimentelle Studien zu Allergieimpfstoffen werden derzeit abgeschlossen. Allergieimpfstoffe sind Komplexe gereinigter Allergene mit synthetischen Polymerträgern. Solche Präparate hemmen die Bildung allergischer Reagine (IgE-Antikörper), fördern aber die Synthese blockierender IgG-Antikörper. (Ein Komplex aus dem Allergen des Wiesenlieschgraspollens und dem synthetischen Polymer Polyoxidonium wurde bereits hergestellt.)
In den letzten Jahren wurde eine neue Richtung der spezifischen Immuntherapie verfolgt – die Verwendung von Immunkomplexen aus Allergenen (Milben und Pollen) und spezifischen autologen Antikörpern zur Behandlung. Während der Behandlung steigt der Titer antiidiotypischer Immunglobuline. Die Methode ist sicher, und es ist möglich, die Dosis des verabreichten Allergens zu reduzieren.
Kontraindikationen für das Verfahren
Kontraindikationen für die spezifische Immuntherapie:
- Verschlimmerung von Asthma bronchiale und chronischen Infektionsherden;
- Verschlimmerung von Begleiterkrankungen - Diabetes mellitus, Nierenerkrankungen, Lebererkrankungen, Bluthochdruck, koronare Herzkrankheit, toxischer Kropf, Blutkrankheiten, systemische Bindegewebserkrankungen, andere allergische Erkrankungen;
- das Vorhandensein irreversibler Veränderungen im Lungengewebe (Emphysem, Pneumosklerose), Atem- oder Herzversagen;
- Langzeittherapie mit Glukokortikoiden;
- Geisteskrankheit;
- onkologische Erkrankungen;
- Schwangerschaft und Stillzeit;
- aktive Phase des Rheumas.
Unspezifische Desensibilisierung
Bei der unspezifischen Desensibilisierung handelt es sich um die Verwendung von Mitteln und Methoden, die eine Verringerung der Überempfindlichkeit gegenüber verschiedenen (nicht unbedingt spezifischen) Antigen-Allergenen bewirken.
Zu den unspezifischen Hyposensibilisierungsmethoden zählen:
- RDT (Fastendiättherapie);
- Behandlung mit Histaglobulin, Allergoglobulin;
- Behandlung mit Adaptogenen.


 [
[