Facharzt des Artikels
Neue Veröffentlichungen
Chronische Polyposis rhinosinusitis
Zuletzt überprüft: 29.06.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
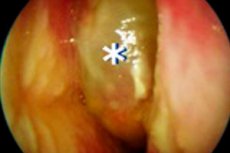
Ein entzündlicher Prozess mit Bildung von Polypen in Nase und Nebenhöhlen mit wiederkehrendem Wachstum weist auf die Entwicklung einer chronischen Rhinosinusitis mit Nasenpolypen (CRSwNP) hin. Trotz konservativer Therapie und chirurgischer Behandlung treten immer wieder Polypen auf. Der pathologische Prozess breitet sich auf das mikrozirkuläre Bett und die sekretorischen Drüsenstrukturen aus. Polyposis-Wucherungen entstehen hauptsächlich aus ödematösem Gewebe, das mit Neutrophilen und Eosinophilen infiltriert ist. Auch andere lymphadenoide Strukturen sind an der Reaktion beteiligt. Die Behandlungsmaßnahmen sind komplex und zielen darauf ab, die Lebensqualität der Patienten zu verbessern und Rückfällen vorzubeugen.
Epidemiologie
Die Prävalenz der chronischen polypösen Rhinosinusitis mit bestehenden klinischen Manifestationen beträgt 1-5 %. CRSwNP ist eine Erkrankung mittleren Alters mit einem durchschnittlichen Erkrankungsalter von 42 Jahren und einem typischen Diagnosealter von 40-60 Jahren. [ 1 ] Laut Statistik kommt diese Pathologie bei 2-4 % der europäischen Bevölkerung vor, die Inzidenz des subklinischen Krankheitsverlaufs ist jedoch viel höher und wird auf etwa 30 % der Gesamtbevölkerung geschätzt.
Eine Studie von Stevens und Kollegen aus dem Jahr 2015 an Patienten mit CRSwNP, die sich in einem Zentrum der tertiären Versorgung einer Nasennebenhöhlenoperation unterzogen, ergab, dass Frauen mit CRSwNP einen schwereren Krankheitsverlauf haben als Männer. [ 2 ] Zur Inzidenz im Kindesalter gibt es relativ wenige Statistiken. Kinder unter zehn Jahren sind bekanntermaßen deutlich seltener von einer chronischen polypösen Rhinosinusitis betroffen als Jugendliche und erwachsene Patienten. Einigen Informationen zufolge treten Nasenpolypen bei höchstens 0,1 % der pädiatrischen Bevölkerung auf.
Bei Frauen ist die Erkrankung etwas seltener. Häufiger tritt sie bei Männern mittleren Alters auf.
Das häufigste Symptom der Krankheit, wegen dem Patienten zum Arzt gehen, ist eine verstopfte Nase.
Ursachen chronische Polyposis rhinosinusitis
Chronische polypöse Rhinosinusitis bezieht sich auf multifaktorielle Erkrankungen, für deren Entstehung es keine einheitliche Theorie gibt. Es gibt jedoch lokale und systemische Pathologien, wenn der pathologische Prozess nur die Schleimhäute der Nebenhöhlen betrifft oder mit Krankheiten wie Mukoviszidose, Asthma bronchiale, Kartagener-Syndrom, Unverträglichkeit gegenüber nichtsteroidalen Antirheumatika usw. kombiniert ist. Der Anteil einer erblichen Veranlagung zur Entwicklung einer polypösen Rhinosinusitis kann nicht ausgeschlossen werden.
Die Rolle der Atopie bei CRSwNP stand im Mittelpunkt zahlreicher Studien. Obwohl der Anteil der Patienten mit allergischer Rhinitis und Nasenpolypen dem der Allgemeinbevölkerung (0,5–4,5 %) ähnelt, sind 51–86 % der Patienten mit CRSwNP gegen mindestens ein Aeroallergen sensibilisiert. [ 3 ] Bisher konnte keine Studie einen Zusammenhang zwischen der Sensibilisierung gegen ein bestimmtes Aeroallergen und der Entwicklung von CRSwNP feststellen, jedoch kann sich die Nasennebenhöhlenentzündung während der Allergensaison verschlimmern. [ 4 ]
Der Zusammenhang zwischen Asthma und CRSwNP wurde genauer definiert. Bei der überwiegenden Mehrheit der Asthmatiker (~88 %) finden sich zumindest radiologisch Hinweise auf eine Nasennebenhöhlenentzündung. Genauer gesagt wird geschätzt, dass 7 % aller Asthmatiker an CRSwNP leiden, während Asthma bei 26-48 % der Patienten mit CRSwNP auftritt. [ 5 ]
Histologisch bestehen Nasenpolypen aus einem erkrankten, oft metaplasischen Epithel, das sich auf einer verdickten Basalmembran befindet, sowie einem geschwollenen Stroma, das einen Teil der Drüsen und Gefäße enthält und keine Nervenenden aufweist. Typisches Polyposis-Stroma wird durch Fibroblasten dargestellt, die eine Stützbasis bilden, falsche Zysten und Zellelemente, hauptsächlich Eosinophile, die in der Nähe von Drüsen und Gefäßen sowie unter dem bedeckenden Epithelgewebe lokalisiert sind.
Vermutlich kommt es zu Beginn der Wucherung aufgrund wiederkehrender Infektionsprozesse zu einer dauerhaften Schwellung des Schleimhautgewebes, hervorgerufen durch die Störung des intrazellulären Flüssigkeitstransports. Mit der Zeit kommt es zu Rupturen der basalen Epithelmembran, Prolaps und Granulationen.
Risikofaktoren
Faktoren, die die Entstehung von Entzündungsprozessen der Schleimhautgewebe und das Auftreten einer chronischen polypösen Rhinosinusitis beeinflussen:
- Interne Faktoren:
- Erbliche Veranlagung;
- Männliches Geschlecht und mittleres Alter;
- Vorhandensein von Asthma bronchiale;
- Unverträglichkeit gegenüber nichtsteroidalen Antirheumatika;
- Störung des Arachidonsäurestoffwechsels;
- Immunschwächezustände;
- Hypovitaminose D;
- Stoffwechselstörungen, Fettleibigkeit;
- Obstruktives Schlafapnoe-Syndrom;
- Gastroösophagealer Reflux;
- Anatomische Anomalien der Nasenhöhle.
- Externe Faktoren:
- Infektiöse Pathologien;
- Bakterienträger (z. B. Staphylokokken);
- Virus- und Coronavirus-Infektionen, einschließlich vorübergehender Infektionen;
- Pilzkrankheiten;
- Allergene (Arzneimittel, Pflanzen, Industrie usw.);
- Berufliche Faktoren (staubige Räume, Kontakt mit Chemikalien, Metallen, Schimmel oder Rost, regelmäßiger Kontakt mit Tieren oder Giften usw.).
Pathogenese
Zur Pathogenese der chronisch polypösen Rhinosinusitis sind derzeit folgende Annahmen bekannt:
- Eosinophiler Entzündungsprozess. Eosinophile Zellen spielen eine wichtige Rolle bei der Entwicklung der Entzündungsreaktion bei polypöser Rhinosinusitis. Es ist bekannt, dass in polypösen Geweben die Konzentration von Interleukin-5, eosinophilem kationischem Protein, Eotaxin und Albumin erhöht ist. Alle diese Komponenten aktivieren die Migration von Eosinophilen, verlängern die Apoptose und führen zur Entwicklung einer eosinophilen Entzündungsreaktion. Der genaue Auslösemechanismus dieses Prozesses ist unbekannt.
- IgE-abhängige allergische Reaktion (die Theorie ist theoretisch und wurde noch nicht bestätigt). Patienten mit chronischer polypöser Rhinosinusitis neigen zu Pollenallergie und allergischer Rhinitis.
- Interleukin (IL)-17A, ein Zytokin, das überwiegend von Th17-Zellen produziert wird, spielt eine entscheidende Rolle bei der Entstehung von allergischen Reaktionen, Entzündungen und Autoimmunität. [ 6 ], [ 7 ], [ 8 ], [ 9 ]
- Störung des Arachidonsäurestoffwechsels. Salicylate, die die Cyclooxygenase hemmen, aktivieren den alternativen Stoffwechselkanal der Arachidonsäure, die unter dem Einfluss der 5-Lipooxygenase in Leukotriene umgewandelt wird. Abbauprodukte der Arachidonsäure spielen die Rolle starker entzündungsfördernder Mediatoren: Sie können die Migration von Eosinophilen in die Schleimhaut der Atemwege auslösen, wo die Entwicklung einer Entzündungsreaktion forciert wird.
- Bakterielle Beteiligung. Die Rolle bakterieller Pathogene bei der Entstehung einer chronischen polypösen Rhinosinusitis wird derzeit intensiv untersucht. Es ist bekannt, dass jeder zweite Patient spezifisches IgE gegen das Exotoxin von Staphylococcus aureus aufweist. Wahrscheinlich sind Infektionserreger am pathogenetischen Mechanismus beteiligt, jedoch nicht als häufige Allergene, sondern als potente Antigene, die die eosinophile Entzündungsreaktion unterstützen. Staphylococcus-aureus-Enterotoxin wird als Auslöser der Bildung und des weiteren Wachstums von Polypen und sogar der gleichzeitigen Entstehung von Asthma bronchiale vermutet. Eine bakterielle Beteiligung wird auch durch den Nachweis spezifischer „neutrophiler“ Wucherungen und einer polypösen eitrigen Rhinosinusitis angezeigt.
- Pilzbefall. Myzelpartikel sind in den Atemwegen allgegenwärtig und kommen daher sowohl bei Gesunden als auch bei Patienten mit einer Prädisposition für das Auftreten einer polypösen Rhinosinusitis vor. Bei der zweiten Personengruppe werden Eosinophile aktiviert, die unter dem Einfluss von T-Lymphozyten in das in den Nebenhöhlen vorhandene Schleimsekret wandern. Eosinophile greifen Pilzpartikel an und setzen toxische Proteine frei, was zur Bildung von zähem Muzin im Lumen der Nebenhöhlen führt, das Schleimhautgewebe schädigt, eine Entzündungsreaktion und in der Folge das Wachstum einer Polyposis hervorruft. Vermutlich können Myzelpartikel bei Menschen mit einer Prädisposition für die Erkrankung Entzündungen und Polypenwachstum in den Nebenhöhlen auslösen und aufrechterhalten. Diese Theorie ist jedoch noch nicht ausreichend bestätigt.
- AKUTE ATEMWEGSINFEKTIONEN: Es gibt klinische Belege dafür, dass Viren oft das Wiederauftreten und intensive Wachstum von Polypen begünstigen, selbst bei vermeintlich stabiler Remission.
- Erbliche Veranlagung. Diese Theorie wird durch einen klaren Zusammenhang zwischen dem Auftreten von Polypen und genetischen Erkrankungen wie dem Kartagener-Syndrom und Mukoviszidose bestätigt. Wissenschaftler konnten bisher kein spezifisches Gen identifizieren, das für die Entstehung des Problems verantwortlich ist; solche Arbeiten gibt es nur wenige.
- Pathologien der Nebenhöhlen selbst (Vorhandensein einer zusätzlichen Nebenhöhlenhöhle, zystische Neoplasien usw.).
Als Ursache der lokalen polypösen Rhinosinusitis gelten verschiedene anatomische Defekte (verkrümmtes Nasenseptum, unregelmäßige Struktur der Nasenmuschel oder hakenförmiger Fortsatz), die eine Störung der Luftleitung verursachen können. Bei Richtungsänderung des Hauptluftstroms kommt es regelmäßig zu einer Reizung der entsprechenden Schleimhautzonen. Bakterien, Viren und Antigene in der Luft tragen zur Transformation geschädigter Bereiche bei, Prozesse der Zellinfiltration werden ausgelöst, Hypertrophie und Blockade der Ostiomeatalformation treten auf.
Da die chronische Sinusitis polyposis eine polyätiologische Erkrankung ist, ist der pathologische Einfluss aller Arten von angeborenen oder erworbenen biologischen Anomalien, die im gesamten Körper oder in einzelnen Organen, Zellen oder subzellulären Strukturen vorhanden sind, nicht ausgeschlossen. So kann ein gewisser Beitrag eine Verletzung des autonomen Nervensystems leisten - insbesondere eine übermäßige Aktivität des Parasympathikus. Die Prädisposition für die Entwicklung der Krankheit kann sich erst im Moment der Exposition gegenüber einem provozierenden Faktor manifestieren: Infektion, Allergene, mechanische Schäden, chemische Schäden usw.
Als unabhängiger Pathogeneseweg wird eine chronische eitrig-entzündliche Reaktion in den Nebenhöhlen betrachtet. Hier wird die chronische polypöse Rhinosinusitis zu einer sekundären Pathologie und entwickelt sich hauptsächlich in den Nebenhöhlen, in denen eine eitrige Entzündung vorliegt. Der diffuse Prozess geht mit einer allmählichen Ausbreitung auf die Schleimhäute aller Nebenhöhlen einher. Diese Art von Erkrankung bezieht sich auf systemische Formen, sie ist mit Verletzungen der Immunabwehr und einem Versagen der allgemeinen Reaktionsfähigkeit des Körpers verbunden.
Symptome chronische Polyposis rhinosinusitis
Die chronische polypöse Rhinosinusitis äußert sich in zwei oder mehr Symptomen, wobei die häufigsten eine verstopfte Nase und Atembeschwerden sind. Weitere Symptome sind Nasenausfluss, Gesichtsschmerzen (Druckgefühl im Bereich der betroffenen Nebenhöhlen) und eine beeinträchtigte Geruchswahrnehmung, die länger als 12 Wochen anhält. Wie man sieht, ist die obige Symptomatik unspezifisch und kann auch bei chronischer Sinusitis ohne Nasenpolypen auftreten. Daher ist eine Diagnose mittels CT-Scan der Nebenhöhlen und/oder Nasenendoskopie wichtig.
Patienten, die aufgrund aerodynamischer Anomalien eine polypöse Rhinosinusitis entwickeln, klagen über Probleme mit der Nasenatmung. Bei der Untersuchung kann ein polypöses Wachstum festgestellt werden, das eine Nasenhälfte blockiert, oder eine Nasenscheidewandverkrümmung in Kombination mit einer unregelmäßigen Struktur der Nasenmuscheln. Es kann zu keinem Ausfluss kommen.
Zu den ersten Anzeichen einer durch Pilzinfektion verursachten chronischen Polyposis-Rhinosinusitis gehören Kopfschmerzen. Sowohl eine einseitige als auch eine beidseitige Beteiligung der Nebenhöhlen ist möglich. Polyposis-Formationen ähneln manchmal Granulationen, was auch bei bakteriellen Prozessen beobachtet wird. Häufig tritt eine Periostitis auf.
Bei Patienten mit gestörtem Arachidonsäurestoffwechsel unterscheiden sich Nasenpolypen im Aussehen und bilden eine feste, polypöse Schleimmasse (bei eitriger Entzündung haben Polypen eine dichtere Struktur). Die Nebenhöhlen sind mit zähflüssigem, schleppendem Ausfluss gefüllt, der sich nur schwer von den Nebenhöhlenwänden trennen lässt.
In der Regel treten die ersten Symptome auf, wenn die Wucherungen wachsen und die Nebenhöhlen verlassen. Der Patient leidet unter einer starken verstopften Nase, die durch die Gabe von Vasokonstriktoren nicht behoben werden kann. Im Durchschnitt haben Patienten mit CRSwNP vermutlich stärkere sinonasale Symptome als Patienten mit chronischer Rhinosinusitis ohne Nasenpolypen (CRSsNP). [ 10 ], [ 11 ] In einer Kohorte von 126 Patienten mit CRS stellten Banjeri und Kollegen fest, dass verstopfte Nase und Hyposmie/Anosmie signifikanter mit CRSwNP verbunden waren, während Gesichtsschmerzen/-druck bei Patienten mit CRSsNP häufiger auftraten. [ 12 ] Weitere Studien mit Patienten mit CRS in ausgewählten Zentren der tertiären Versorgung ergaben, dass Patienten mit CRSwNP häufiger über Rhinorrhoe, stark verstopfte Nase und Verlust des Geruchs-/Geschmackssinns berichteten als Patienten mit CRSsNP. [ 13 ], [ 14 ]
Zu den weiteren pathologischen Merkmalen gehören:
- Häufige Kopfschmerzen;
- Beeinträchtigung oder Verlust der Geruchsempfindlichkeit;
- Schleim- und/oder Eiterausfluss;
- Fremdkörpergefühl in der Nasenhöhle;
- Atemprobleme, manchmal Schluckbeschwerden;
- Schlafstörungen, Reizbarkeit.
Patienten mit CRSwNP weisen im Durchschnitt eine stärkere Beteiligung der Nasennebenhöhlen auf als Patienten mit CRSsNP, was sich in schlechteren CT- und Nasennebenhöhlenendoskopie-Befunden zeigt. [ 15 ] Auch nach einer Nasennebenhöhlenoperation können bei Patienten mit CRSwNP weiterhin schlechtere objektive Messwerte einer Nasennebenhöhlenentzündung vorliegen als bei Patienten mit CRSsNP, die sich ebenfalls einer Operation unterzogen haben. [ 16 ]
Polyposis Rhinosinusitis bei Kindern
Bei Kleinkindern (unter 10 Jahren) ist eine chronische Polyposis-Rhinosinusitis deutlich seltener als bei Erwachsenen (nicht mehr als 0,1 % aller Kinder). Der pathogenetische Mechanismus pädiatrischer Nasenpolypen ist noch wenig verstanden. Vermutlich entstehen Neoplasien aufgrund chronischer Entzündungsprozesse, genetischer Erkrankungen, die mit Läsionen der Schleimhäute der Atemwege einhergehen. Oft handelt es sich um Mukoviszidose sowie Syndrome der primären Ziliardyskinesie.
Es besteht ein gewisser Zusammenhang zwischen polypöser Rhinosinusitis und allergischen Erkrankungen. So tritt diese Kombination bei Kindern in mehr als 30 % der Fälle auf.
Das klinische Bild der chronischen polypösen Rhinosinusitis bei Kindern ist praktisch dasselbe wie bei Erwachsenen. Experten weisen jedoch darauf hin, dass Polypen bei Kindern eine deutlichere Verschlechterung der Lebensqualität verursachen und die Prognose anderer damit verbundener Erkrankungen negativ beeinflussen.
Das vorherrschende Symptom bei Kindern ist eine verstopfte Nase, die sich oft verschlimmert.
Im Kindesalter werden mit 70–75 % der Fälle am häufigsten Anthrochoanalpolypen diagnostiziert. Große, solitäre Raumforderungen werden seltener diagnostiziert.
Bühnen
Um den Grad der chronischen polypösen Rhinosinusitis objektiv einzuschätzen, wird die Lund-Kennedy-Staging-Skala verwendet:
- 0 – keine Polypen sichtbar;
- 1 Polyposis, die auf den mittleren Nasengang beschränkt ist;
- 2 - Polypen erstrecken sich über den unteren Rand der mittleren Nasenmuschel hinaus in die Nasenhöhle.
Auch der Schwellungsgrad der Schleimhaut wird beurteilt:
- 0 - keine Schwellung;
- 1 - kleines, mäßiges Ödem;
- 2 – Es liegen polypöse Gewebeveränderungen vor.
Vorhandensein von anormalem Ausfluss:
- 0 - keine Entladung;
- 1 - Schleimausfluss;
- 2 – der Ausfluss ist dick (dicht) und/oder eitrig.
Formen
Im Allgemeinen wird die chronische Rhinosinusitis in polypenfreie und polypöse Rhinosinusitis unterteilt. Bislang gibt es keine allgemein anerkannte Klassifizierung der chronischen polypösen Rhinosinusitis. Experten unterscheiden jedoch verschiedene Krankheitstypen, abhängig von den klinischen und histologischen Merkmalen sowie den Ursachen der Pathologie.
Abhängig von der histologischen Struktur der Polypen unterscheidet man:
- Allergische Polyposis-Rhinosinusitis (auch bekannt als ödematöse, eosinophile);
- Polyposis zystische Sinusitis, fibrotisch-entzündlich, neutrophil;
- Drüsenrhinosinusitis;
- Sinusitis mit Stroma-Atypie.
Nach den Besonderheiten der Ätiopathogenese wird die Krankheit wie folgt klassifiziert:
- Polyposis infolge aerodynamischer Störungen der Nasennebenhöhlen und der Nasenhöhle;
- Eine polypöse eitrige Rhinosinusitis entwickelt sich vor dem Hintergrund eines chronischen eitrigen Entzündungsprozesses in der Nase und den Nebenhöhlen;
- Pilzpolyposis;
- Rhinosinusitis aufgrund von Störungen des Arachidonsäurestoffwechsels;
- Polyposis aufgrund von Mukoviszidose, Kartagener-Syndrom.
Die meisten Experten sind der Meinung, dass die chronische polypöse Rhinosinusitis keine einzelne nosologische Einheit ist, sondern ein Syndrom, das eine Reihe von pathologischen Zuständen umfasst, von einer lokalen Läsion einer der Nebenhöhlen bis hin zu diffusen Pathologien, die vor dem Hintergrund von Asthma bronchiale, Unverträglichkeit gegenüber nichtsteroidalen Antirheumatika und genetisch bedingten Erkrankungen auftreten.
Zusätzlich hervorgehoben:
- Diffuse bilaterale Form der chronischen Polyposis-Rhinosinusitis (gekennzeichnet durch das Fortschreiten des Polypenwachstums in der Nasenhöhle und in allen Nebenhöhlen);
- Einseitige, solitäre Form der Erkrankung (insbesondere ethmochoanale, anthrochoanale, sphenochoanale Rhinosinusitis).
Komplikationen und Konsequenzen
Die häufigsten Komplikationen sind häufiges Nasenbluten, chronischer Schnupfen, Verschlechterung oder Verlust des Geruchssinns. Darüber hinaus kommt es häufig zu einer Sekundärinfektion, die das Risiko einer pyogenen Mikroflora erhöht, die zur Entwicklung eitriger Entzündungen in der Nasenhöhle beiträgt. In komplizierten Fällen ist die Entwicklung septischer Zustände nicht ausgeschlossen.
Polypen selbst stellen keine Bedrohung für das Leben des Patienten dar, verschlechtern dessen Lebensqualität jedoch erheblich. Die Wucherungen in der Nasenhöhle und den Nebenhöhlen werden zu einem idealen Ort für die Ansiedlung und Ansammlung verschiedener Mikroorganismen, was zu häufigen bakteriellen Infektionen, Nasenbluten, Mandelentzündung, Rhinitis, Sinusitis, Tracheitis und Laryngitis sowie anderen Krankheiten führt, die ebenfalls einen komplizierten Verlauf haben können.
Nasenpolypen sind aufgrund der ständigen chronischen Entzündung gefährlich. Auswüchse beeinträchtigen die normale Atmung und die Ausscheidung von Schleimsekreten. Infolgedessen treten Probleme auf wie:
- Obstruktive Schlafapnoe (Unterbrechungen, Anhalten des Atems während des Schlafs);
- Rückfälle von Asthma bronchiale;
- Häufige Infektionen der Nasenhöhle und der Nebenhöhlen.
Um negative Folgen zu vermeiden, ist es notwendig, rechtzeitig einen Arzt aufzusuchen und alle notwendigen Diagnose- und Behandlungsschritte durchzuführen.
Diagnose chronische Polyposis rhinosinusitis
Diagnostische Maßnahmen beginnen mit der Erhebung von Beschwerden und Anamnese sowie einer objektiven Untersuchung. Die gewonnenen Informationen dienen der Festlegung weiterer diagnostischer Maßnahmen.
Der Fachmann stellt klar:
- Zeitpunkt des Auftretens der ersten Symptome (Schwierigkeiten beim Atmen durch die Nase, anormaler Ausfluss, Kopfschmerzen, Geruchsstörungen);
- Wenn in der Vergangenheit eine Rhinosinusitis aufgetreten ist;
- Ob chirurgische Eingriffe an den HNO-Organen durchgeführt wurden;
- Ob der Patient eine Behandlung (von einem anderen Arzt verschrieben oder Selbstbehandlung) erhalten hat.
Es ist unbedingt erforderlich, die Wahrscheinlichkeit einer genetischen Veranlagung für Polyposis zu ermitteln und die Krankheitsgeschichte zu überprüfen. Besonderes Augenmerk sollte auf das Vorhandensein genetischer Erkrankungen, Asthma bronchiale, endokrinologischer Störungen und schlechter Gewohnheiten gelegt werden.
Anschließend führt der Arzt eine anteriore und posteriore Rhinoskopie sowie eine Endoskopie der Nasenhöhle durch. Dabei wird auf die Anatomie der Struktur, den Zustand der Schleimhäute und des ostiomeatalen Komplexes geachtet. Bei einer polypösen Rhinosinusitis werden Polypen meist im Nasengang oder außerhalb davon, in der Nasenhöhle und/oder im Nasopharynx, nachgewiesen. Auch Schwellungen der Schleimhaut sowie das Vorhandensein von schleimigem oder eitrigem Sekret werden festgestellt. Wichtig ist die Feststellung des Entwicklungsstadiums der Polyposis.
Histologische Analysen sind obligatorisch. Ein typischer Polyposis-Auswuchs besteht aus geschädigtem, oft metaplastischem Epithelgewebe, das auf einer verdichteten Basalmembran lokalisiert ist, sowie einem ödematösen Stroma mit wenigen Drüsen und einem spärlichen Gefäßnetz mit minimalen Nervenendigungen. Im Stroma befinden sich Fibroblasten, auf denen das Stützgerüst basiert, sowie Zellelemente und Pseudozysten. Die wichtigsten vorhandenen Zellen sind Neutrophile und Eosinophile, die in der Nähe von Gefäßen und Drüsen oder direkt unter dem Epithelgewebe lokalisiert sind. [ 17 ]
Die instrumentelle Diagnostik umfasst vor allem radiologische Untersuchungen – insbesondere die Computertomographie der Nebenhöhlen. Die CT ermöglicht es, die Intensität der Entzündungsreaktion zu ermitteln und anatomische Merkmale zu erkennen. Soll eine Operation durchgeführt werden, benötigt der Facharzt umfassende Informationen über den Eingriffsbereich, um postoperative Komplikationen zu vermeiden. Mittels Röntgen untersucht der Arzt detailliert die Kieferhöhle, die Stirnhöhle, die Keilbeinhöhle sowie die vorderen und hinteren Abschnitte des Siebbeinlabyrinths. Der Zustand wird anhand der folgenden Punkteskala bewertet:
- 0 – es liegt eine Sinuspneumatisierung vor;
- 1 - die Pneumatisierung ist teilweise reduziert;
- 2 - Die Pneumatisierung wird insgesamt reduziert.
Zusätzlich wird der Zustand des Ostiomeatalen Komplexes beider Seiten in Punkten beurteilt:
- 0 – keine pathologischen Veränderungen;
- 2 – Ostiomeatalkomplex ist nicht definiert.
Die maximal mögliche Gesamtpunktzahl bei Patienten mit totaler diffuser polypöser Rhinosinusitis beträgt 24 Punkte.
Differenzialdiagnose
Wenn bei Kindern und älteren Patienten Nasenpolypen festgestellt werden, sollte besonders darauf geachtet werden, die folgenden Erkrankungen auszuschließen:
- Im Kindesalter – Mukoviszidose bei beidseitigem Krankheitsverlauf, Enzephalozele – bei einseitigem Krankheitsverlauf;
- Bei älteren Patienten - andere gutartige und bösartige Neubildungen, was insbesondere bei einseitigen Läsionen oder atypischer Lokalisation wichtig ist.
Die Kombination aus polypöser Rhinosinusitis und Asthma bronchiale stellt einen der komplexesten Krankheitsphänomene dar und erschwert die Abgabe von Empfehlungen für die diagnostische und therapeutische Behandlung der Patienten.
Bei allen Patienten, die ärztliche Hilfe in Anspruch nehmen, wird eine ausführliche Lebens- und Krankheitsanamnese erhoben, außerdem ist eine allergologische Anamnese obligatorisch.
In allen Fällen wird eine Differentialdiagnose mit Neoplasien der folgenden Typen durchgeführt:
- Bei einem invertierten Papillom handelt es sich um einen Epitheltumor mit der Möglichkeit einer malignen Entartung.
- Das Plattenepithelkarzinom ist die häufigste bösartige Neubildung der Nasennebenhöhlen.
- Das Melanom ist ein bösartiger Tumor, der aus Melanozyten der Nasenhöhle oder der Nasennebenhöhlen besteht.
- Das Esthesioneuroblastom ist eine seltene Neoplasie, die sich aus dem olfaktorischen Neuroepithel entwickelt.
- Das Hämangioperizytom ist eine vaskuläre Neoplasie, die sich an der Schädelbasis entwickelt.
- Das Nasengliom ist ein seltener gutartiger Tumor des Gliagewebes. In 40 % der Fälle handelt es sich um ein intranasales Gliom.
- Das juvenile Nasopharyngealangiofibrom ist ein seltener gutartiger Gefäßtumor, der einem Polypen ähnelt.
Bei einseitigem pathologischen Prozess ist es notwendig, alle möglichen gutartigen und bösartigen Neubildungen auszuschließen. Jeder Tumor kann eine chronische polypöse Rhinosinusitis imitieren oder mit ihr koexistieren. Alle während des chirurgischen Eingriffs entfernten polypösen Gewebe sollten einer histomorphologischen Untersuchung unterzogen werden, um die Möglichkeit einer Malignität und Metaplasie auszuschließen und anschließend eine rationale Therapie einzuleiten.
Wen kann ich kontaktieren?
Behandlung chronische Polyposis rhinosinusitis
Zu den Behandlungsmaßnahmen gehören schonende chirurgische Eingriffe, längere Behandlungen mit inhalativen Glukokortikosteroiden und kurze Behandlungen mit systemischen Kortikosteroiden. Bei manchen Patienten sind eine antimykotische Therapie und Antibiotika angezeigt.
Die medizinischen Behandlungsmöglichkeiten für Patienten mit CRSwNP sind nach wie vor begrenzt. Gemäß den jüngsten US-Leitlinien werden sowohl topische Kortikosteroide als auch eine Nasenspülung mit Kochsalzlösung als Ersttherapie für erkrankte Patienten empfohlen. [ 18 ] Intranasale Kortikosteroide können die Größe von Nasenpolypen verringern, die Symptome der Nasennebenhöhlen lindern und die Lebensqualität der Patienten verbessern. [ 19 ], [ 20 ] Orale Kortikosteroide können ebenfalls die Polypengröße reduzieren und die Symptome lindern, sollten aber aufgrund ihres Zusammenhangs mit schweren systemischen Nebenwirkungen immer mit Vorsicht verschrieben werden. [ 21 ] Antibiotika können bei der Behandlung infektiöser Exazerbationen von CRSwNP hilfreich sein, große randomisierte Studien konnten jedoch keine klinisch signifikante Wirksamkeit (d. h. Polypenreduktion) zeigen.
Bei der medikamentösen Therapie kommen folgende Arzneimittelgruppen und Behandlungsarten zum Einsatz:
- Topische Glukokortikosteroide (nasal) helfen, die Größe von Polypen zu reduzieren und verhindern die Entstehung früher Rezidive nach chirurgischer Entfernung von Wucherungen. Nebenwirkungen beschränken sich meist auf ein Gefühl von Trockenheit in der Nase und Nasenbluten. Der Zustand der Linse und der Augeninnendruck werden nicht beeinflusst. Am häufigsten werden Medikamente wie Mometason, Fluticason und Ciclesonid verwendet, seltener Budesonid, Beclometason, Betamethason, Dexamethason und Triamcinolon. Die Standarddosis beträgt 200–800 µg.
- Die Implantation von Kortikosteroidimplantaten in das Gitterlabyrinth ist bei Patienten mit rezidivierender chronischer polypöser Rhinosinusitis nach einer Nasennebenhöhlenoperation indiziert. Dieses Verfahren verbessert die Durchgängigkeit der Nasengänge und verlängert die Remissionszeit. Meist handelt es sich um ein selbstabsorbierendes Implantat, das Mometasonfuroat in einer Dosis von 370 µg freisetzt. Die Wirkungsdauer des Implantats beträgt einen Monat.
- Kurzzeitbehandlungen mit Kortikosteroiden (von 1 bis 3 Wochen) beinhalten die orale Verabreichung von 1 mg Methylprednisolon pro kg Körpergewicht mit einer allmählichen Verringerung über 2-3 Wochen. Mit diesem Ansatz können Sie die Art der klinischen Manifestationen reduzieren und den Zustand der Nebenhöhlen verbessern. Die Behandlung wird oft mit einer Antibiotikatherapie oder inhalativen Kortikosteroiden kombiniert. Therapiebeispiel: Prednisolon oral mit 0,5-1 mg/kg pro Tag über 10-15 Tage. Die Dosis wird schrittweise, beginnend am achten Tag, um 5 mg täglich reduziert, bis das Medikament vollständig abgesetzt ist. Bei chronischer polypöser Rhinosinusitis ist es optimal, 1-2 Behandlungszyklen pro Jahr durchzuführen.
- Auch Spülungen der Nasenhöhle mit physiologischer Kochsalzlösung oder Ringer-Lösung, oft unter Zusatz von Natriumhyaluronat, Xylitol und Xyloglucan, zeigen einen positiven therapeutischen Effekt.
- Bei entsprechender Indikation werden kurze oder lange systemische Antibiotika-Behandlungen verschrieben (Nebenwirkungen: Darmfunktionsstörungen, Anorexie). Es wird darauf hingewiesen, dass Makrolide in niedrigen Dosen eine immunmodulatorische Wirkung haben und eine stabile postoperative Remission gewährleisten. Bei der Verschreibung eines längeren Kurses sollte die mögliche Kardiotoxizität von Makroliden berücksichtigt werden.
- Topische antibakterielle Mittel werden zum Spülen der Nasenhöhle verwendet. Beispielsweise hat Mupirocin-Lösung eine ähnliche Wirksamkeit wie orales Amoxicillin/Clavulanat, das erfolgreich gegen Staphylococcus aureus eingesetzt wurde.
- Zur Behandlung von Patienten mit gleichzeitigen Allergien eignen sich Antihistaminika.
Bei zystischer und polypöser Rhinosinusitis ist eine physikalische Therapie kontraindiziert.
Biologische Therapie bei polypöser Rhinosinusitis
Wenn der Verlauf einer chronischen polypösen Rhinosinusitis nicht unter Kontrolle gebracht werden kann, wird die Hauptbehandlung durch eine biologische Therapie mit monoklonalen Antikörpern ergänzt. Bei Patienten mit beidseitigem Krankheitsverlauf, die sich bereits einer Nasennebenhöhlenoperation unterzogen haben, wird die Behandlung der polypösen Rhinosinusitis mit monoklonalen Antikörpern verordnet, wenn drei Kriterien erfüllt sind, bei Patienten ohne Operation oder wenn eine Operation nicht möglich ist, wenn vier Kriterien erfüllt sind:
Kriterien für die Biotherapie |
Kriterienindikatoren |
Klinische Manifestationen des T2-Entzündungsprozesses. Die Notwendigkeit einer systemischen Kortikosteroidtherapie oder das Vorliegen von Kontraindikationen dafür. Eine deutliche Beeinträchtigung der Lebensqualität. Deutliche Verschlechterung der Riechfunktion. Kombination mit Asthma bronchiale. |
Mehr als 10 Gewebe-Eosinophile im Sichtfeld (x400) oder mehr als 250 kL/μL Blut-Eosinophile oder mehr als 100 IU/mL Gesamt-IgE. Mehr als zwei Kuren pro Jahr oder langfristige Niedrigdosisbehandlung. Auf einer SNOT-22-Skala von 40 Punkten oder mehr. Anosmie. Asthma bronchiale mit der Notwendigkeit einer regelmäßigen Kortikosteroid-Inhalationstherapie. |
Die Ergebnisse der Biotherapie sollten 4 Monate und ein Jahr nach Beginn beurteilt werden. Wenn gemäß den oben genannten Kriterien (mindestens einem davon) keine positive Reaktion eintritt, wird die Behandlung abgebrochen.
Kriterien zur Bewertung der Ergebnisse:
- Schrumpfung der Polypengröße;
- Verringerung des Bedarfs an systemischer Anwendung von Kortikosteroiden;
- Verbesserte Geruchsfunktion;
- Verbesserte Lebensqualität im Allgemeinen;
- Verringerung der Auswirkungen von Hintergrundpathologien.
Ein ausgezeichneter Indikator für die Biotherapie liegt vor, wenn alle oben genannten Kriterien positiv beantwortet werden. Ein mäßiger Indikator liegt vor, wenn drei oder vier Kriterien positiv beantwortet werden. Eine Antwort auf 1-2 Kriterien wird als schwach bewertet.
Bisher wurden verschiedene monoklonale Antikörper als Therapeutika eingesetzt, insbesondere Dupilumab, [ 22 ] Omalizumab, Mepolizumab, [ 23 ] Benralizumab, Reslizumab. Subkutane Lösung auf Dupilumab-Basis - Dupixent bei polypöser Rhinosinusitis ist oft das Mittel der Wahl. [ 24 ] Die empfohlene Anfangsdosis für einen Erwachsenen beträgt 300 mg alle zwei Wochen. Wenn eine Injektion versäumt wurde, sollte die Injektion so bald wie möglich verabreicht und dann gemäß dem zuvor verordneten Schema fortgesetzt werden.
Dupilumab |
300 mg subkutan einmal alle zwei Wochen. Nach 12 Monaten kann die Verabreichungshäufigkeit auf einmal alle vier Wochen geändert werden. |
Omalizumab |
Beginnend mit 75 bis 600 mg subkutan einmal alle 2 bis 4 Wochen. |
Mepolizumab |
100 mg subkutan einmal im Monat. |
Kräuterbehandlung
Die offizielle Medizin begrüßt die Anwendung von Volksheilmitteln bei chronischer Polyposis-Rhinosinusitis nicht, da dies mit einem hohen Risiko einer Verschlimmerung der Krankheit und einer erhöhten Intensität des Polypenwachstums verbunden ist. Volksheilmittel dürfen nur nach Rücksprache mit dem behandelnden Arzt und vor dem Hintergrund der von Ärzten verordneten Hauptbehandlung angewendet werden.
Mögliche Phytotherapie-Rezepte:
- Kürbiskerne (5 EL) mit 200 ml Sanddornöl vermischen. 1 TL täglich 15 Minuten vor der ersten Mahlzeit einnehmen. Einnahmeintervall: 10 Tage einnehmen, 5 Tage Pause, bis sich der Zustand verbessert. Das Arzneimittel sollte im Kühlschrank aufbewahrt werden.
- Mischen Sie gleiche Teile Kamille und Schöllkraut. Gießen Sie 1 EL der resultierenden Mischung mit 200 ml kochendem Wasser und lassen Sie sie mehrere Stunden unter einem Deckel ziehen. Nehmen Sie das Mittel 1 EL 30 Minuten vor jeder Mahlzeit ein. Die Behandlungsdauer beträgt 4 Wochen, danach kann die Einnahme nach einer 10-tägigen Pause wiederholt werden.
- Geben Sie 1 EL Wacholderbeeren in einen Topf, gießen Sie 200 ml kochendes Wasser darüber und lassen Sie es 10 Minuten bei schwacher Hitze ziehen. Anschließend wird das Mittel abgekühlt, gefiltert und dreimal täglich eine Stunde nach den Mahlzeiten 50 ml getrunken.
Chirurgische Behandlung
Der chirurgische Eingriff besteht aus einer funktionellen endoskopischen Operation zur Entfernung von Polypen, zur Korrektur anatomischer Defekte (verkrümmte Nasenscheidewand, Hypertrophie der Nasenmuscheln usw.), zur Untersuchung und Korrektur der Größe der Nasennebenhöhlen sowie zur Öffnung und Entfernung der Zellen des Siebbeinlabyrinths, die von pathologischen Wucherungen betroffen sind.
Polypen werden nach den Prinzipien der minimalinvasiven Chirurgie entfernt, wobei die Schleimhäute nur minimal geschädigt werden. Die Nasenscheidewand wird unter Erhalt ihrer Stützfunktion operiert. Wird eine zusätzliche Kieferhöhlenverbindung festgestellt, wird diese mit der Haupthöhle verbunden.
Wenn es sich um eine polypöse eitrige Rhinosinusitis handelt, umfasst der Eingriff die Wiederherstellung der Verbindung mit der Nasenhöhle, die Schaffung von Bedingungen für einen normalen Luftaustausch in den Nebenhöhlen sowie die Entfernung von Wucherungen und Eiter. In diesem Fall wird die Schleimhaut der Nebenhöhlen unabhängig vom Vorhandensein von Ödemen nicht entfernt. Vor der Operation ermittelt der Arzt die mikrobiologischen Merkmale des Entzündungsprozesses, bestimmt die Art des Erregers und seine Empfindlichkeit gegenüber antibakteriellen Medikamenten.
Ein ähnlicher Ansatz wird bei der Pilzpolyposis-Sinusitis angewendet. In diesem Fall ist manchmal eine Mikrogaymorotomie durch die Vorderwand oder den unteren Nasenkanal erforderlich. Die Hauptbedingung für die Beseitigung des Pilzprozesses in den Nebenhöhlen ist die Wiederherstellung der Belüftung.
Bei Patienten mit Mukoviszidose und Kartagener-Syndrom werden Polypen regelmäßig entfernt, da es in allen Fällen zu einem erneuten Wachstum der Formationen kommt.
Verhütung
Es gibt keine spezifische Prävention der Entwicklung einer chronischen polypösen Rhinosinusitis. Es wird empfohlen, den Einfluss von Risikofaktoren zu vermeiden, regelmäßig Ärzte zu Vorsorgeuntersuchungen aufzusuchen und HNO-Erkrankungen rechtzeitig zu behandeln.
Patienten mit vorbestehender Polyposis sollten alle Anstrengungen unternehmen, um ein erneutes Polypenwachstum zu verhindern. Arztbesuche werden nach einem individuellen Zeitplan geplant und beinhalten regelmäßige Untersuchungen der Nasenhöhle, die Entfernung von Sekreten und Ansammlungen sowie eine lokale Behandlung mit Antiseptika. Über einen langen Zeitraum wird eine lokale Therapie mit Kortikosteroiden verordnet. Wenn sich der Patient einem chirurgischen Eingriff unterzogen hat, sollte der Arzt in Zukunft alle drei Monate aufgesucht werden. Bei früheren eitrigen oder pilzlichen Läsionen der Nebenhöhlen wird der Arzt mindestens alle sechs Monate aufgesucht.
Wenn eine chronische polypöse Rhinosinusitis mit Asthma bronchiale oder einer Unverträglichkeit gegenüber nichtsteroidalen Antirheumatika kombiniert wird, wird die intranasale Verabreichung von Kortikosteroiden über einen längeren Zeitraum (mehrere Jahre oder lebenslang) verordnet. Wenn das Wachstum von Polypen nicht durch Medikamente gestoppt werden kann, wird ein wiederholter Eingriff durchgeführt, der das intensive Wachstum von Formationen verhindert und die Nasenatmung blockiert.
Unter günstigen Umständen kann die Kortikosteroidtherapie während der Sommermonate vorübergehend ausgesetzt und im Frühherbst wieder aufgenommen werden. Dies ist jedoch mit einem hohen Risiko für das erneute Wachstum von Polypen verbunden.
Prognose
Das Hauptziel der Behandlung besteht darin, die asymptomatische Phase der Erkrankung zu verlängern und die Lebensqualität des Patienten zu verbessern. Die meisten Patienten müssen sich wiederholten endoskopischen Operationen unterziehen und täglich (oft lebenslang in regelmäßigen Abständen) lokale Kortikosteroide intranasal verabreichen.
Die Patienten werden systematisch von einem HNO-Arzt überwacht (alle 2-3 Monate). Die Behandlungsprognose hängt nicht nur vom durchgeführten chirurgischen Eingriff und der Qualifikation des behandelnden Arztes ab, sondern auch von der Einhaltung der medizinischen Empfehlungen durch den Patienten.
Es ist wichtig zu wissen, dass die Entfernung von Nasenpolypen nicht die Ursache ihres Auftretens beseitigt. Daher können die Wucherungen nach einer gewissen Zeit wieder auftreten. Um die Wahrscheinlichkeit eines Rückfalls zu verringern, ist es notwendig, den Empfehlungen des Arztes zu folgen und sich nach dem chirurgischen Eingriff einer längeren medikamentösen Therapie zu unterziehen.
Polyposis Rhinosinusitis und die Armee
Wenn bei einem Wehrpflichtigen Polypen der Nase und der Nebenhöhlen diagnostiziert werden, können ihm folgende Eignungskategorien zugewiesen werden:
- Wehrdiensttauglich;
- Eingeschränkt.
Diensteinschränkungen sind möglich, wenn eine chronische Sinusitis polyposis amtlich bestätigt wird, unter anderem durch eine Computertomographie. Zudem muss der Patient zum Zeitpunkt der Einberufung seit mindestens sechs Monaten im Dispensary-Register eingetragen sein.
Wurden die Wucherungen operativ entfernt, kam es dabei nicht zur Rezidivbildung und besteht keine Gefahr für die Gesundheit, wird dem Wehrpflichtigen die Kategorie „wehrfähig“ zugewiesen.
Wenn es dokumentarische Hinweise auf ein regelmäßiges Wiederauftreten von Neoplasien, Atemproblemen oder Komplikationen einer Rhinosinusitis gibt, können wir von Einschränkungen der Fitness sprechen, seltener von Dienstunfähigkeit.
In den meisten Fällen ist eine chronisch polypöse Rhinosinusitis in der akuten Phase eine Indikation für eine Zurückstellung von der Mobilisierung und Dienstpflicht.

