Facharzt des Artikels
Neue Veröffentlichungen
Chronische odontogene Osteomyelitis
Zuletzt überprüft: 29.06.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
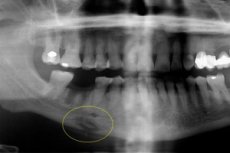
Die Folge einer komplizierten akuten Osteomyelitis kann eine chronische odontogene Osteomyelitis sein – eine schwere Zahnerkrankung, die mit einer eitrigen Entzündungsreaktion und der Ansammlung eitriger Massen in den Knochenhöhlen einhergeht. Betroffen sind Knochen, Knochenmark sowie die umgebenden Weichteile vor dem Hintergrund einer vorherigen Sensibilisierung des Körpers. Die Krankheit weist verschiedene Verlaufsvarianten sowie diagnostische und therapeutische Besonderheiten auf. [ 1 ]
Epidemiologie
Im Kindesalter wird die chronische odontogene Osteomyelitis überwiegend durch obligat-anaerobe und fakultativ-anaerobe Mikroorganismen verursacht. Die Zusammensetzung der eitrigen Mikroflora hängt vom Alter des Patienten ab. Je älter der Patient ist, desto größer ist die Anzahl der Assoziationen, und es können strenge Anaerobier diskutiert werden.
Es wurde festgestellt, dass die Mikroflora bei odontogener Osteomyelitis häufig durch durchschnittlich fünf oder sechs Arten aerober und anaerober Mikroorganismen oder mehr repräsentiert wird.
Chronische odontogene Osteomyelitis ist in der Praxis von Zahnärzten keine Seltenheit. Sie tritt genauso häufig auf wie Kieferperiostitis oder chronische Parodontitis. Der Anteil odontogener pathologischer Prozesse an allen Osteomyelitis-Fällen beträgt etwa 30 %. Die Erkrankung tritt häufiger bei jungen und mittelalten Menschen auf (das Durchschnittsalter der Erkrankten liegt bei 25–35 Jahren). Männer erkranken etwas häufiger als Frauen. In den meisten Fällen ist der Unterkiefer betroffen.
Ursachen chronische odontogene Osteomyelitis
Die Hauptursache für chronische odontogene Osteomyelitis ist eine akute Osteomyelitis, die nicht, falsch oder unvollständig behandelt wurde. Eine akute Pathologie kann sich wiederum aus mehreren Gründen entwickeln, die eng mit dem Eindringen von Krankheitserregern in das Knochengewebe über das Blutkreislaufsystem zusammenhängen. Die „Ursachen“ sind häufiger Bakterien, seltener Viren und Pilzinfektionen.
Eine Infektion des Knochens kann auf folgende Faktoren zurückzuführen sein:
- Zahntrauma, kariöse Zähne, andere Zahnerkrankungen, einschließlich Parodontitis, Periostitis, Granulom usw.;
- Sepsis, Bakteriämie;
- Alle akuten und chronischen Infektionskrankheiten im Körper;
- Mangelnde Mundhygiene oder unzureichende Einhaltung der Hygienevorschriften;
- Gesichtsfurunkel;
- Eitrige Mittelohrentzündung, Mandelentzündung;
- Scharlach;
- Entzündliche Reaktionen im Nabelbereich (eitrig-septische Komplikationen);
- Diphtherie.
Im Kindesalter sind die Ursachen oft spezifisch, da sie mit den anatomischen und funktionellen Merkmalen des kindlichen Körpers zusammenhängen. Zu den häufigsten „pädiatrischen“ Ursachen zählen daher die folgenden:
- Aktives Knochenwachstum;
- Der Wechsel der Milchzähne und die Bildung der bleibenden Backenzähne;
- Veränderung der Kiefer- und Gesichtsstruktur;
- Ausdünnende Zahnplatten und weite röhrenförmige Räume;
- Ein ausgedehntes Kapillarnetz;
- Unvollkommenes Immunsystem, übermäßige Anfälligkeit gegenüber pathologischen Erregern.
Eine odontogene Osteomyelitis entsteht, wenn Krankheitserreger von erkrankten Zähnen oder anderen dentalen Infektionsherden eindringen. [ 2 ]
Risikofaktoren
- Physiologische und anatomische Besonderheiten der Kieferstruktur:
- Aktives Wachstum des Knochensystems;
- Veränderungen beim Milchzahnersatz;
- Erweiterte Havers-Kanäle;
- Anfällige Knochenbälkchen;
- Infektionsanfälliges myeloisches Knochenmark;
- Ausgedehntes Blut- und Lymphnetz.
- Schwache unspezifische Abwehrkräfte, geschwächt durch Müdigkeit, Stress, Unterkühlung, Infektionskrankheiten (ARVI, Adenovirus usw.), Verletzungen, andere pathologische Zustände.
- Angeborene und erworbene Immunpathologien im Zusammenhang mit Diabetes mellitus, Hämopathologien usw.
- Allgemeine immunologische Störungen, länger bestehende odontogene Pathologie, ungünstige Veränderungen der Gewebe und Gefäße des Knochenmarks.
Pathogenese
Bisher sind folgende pathogenetische Varianten der Entstehung einer chronischen odontogenen Osteomyelitis bekannt:
- Infektiös-embolische Variante der Bobrov-Lexer-Krankheit: Eine entzündliche Knochenreaktion entsteht durch embolischen Transport des Infektionserregers mit dessen Blockade in den Endsegmenten der Kapillargefäße oder deren Thrombosierung. Durchblutungsstörungen und unzureichender Knochentrophie führen zu Knochennekrosen, und eine nachfolgende Infektion führt zur Entwicklung einer eitrigen Entzündung.
- Dr. S. Derijanovs Version der allergischen Konditionierung: Knochenschwund tritt aufgrund der toxischen Wirkung neu gebildeter Autoimmunkörper als Reaktion auf das wiederholte Eindringen „fremder“ Proteine auf.
- Die Entzündungsreaktion geht über die parodontalen Grenzen hinaus und die primäre Quelle und Eintrittsfläche für Infektionserreger wird zur vorherigen Pathologie der Zahnstrukturen aus Weichgewebe oder Hartgewebe sowie des Parodontiums.
- Bei einer akuten Osteomyelitis fehlen die Regenerationsprozesse im Periost und Knochen oder sind unzureichend ausgeprägt, was zu einem Überwiegen der Knochenzerstörung und der Bildung weiterer Zerstörungsherde führt.
Symptome chronische odontogene Osteomyelitis
Vom Eindringen der Infektion in das Knochengewebe bis zum Auftreten der ersten pathologischen Manifestationen kann es lange dauern. Zuerst verspürt der Patient Beschwerden beim Kauen von Nahrung, dann – und zwar in einem ruhigen Zustand. Eine Periostitis beginnt sich zu entwickeln. Mit zunehmenden Entzündungserscheinungen erweitert sich das Krankheitsbild:
- Das Schmerzsyndrom verstärkt sich, es kommt zu einer Ausstrahlung ins Ohr, in die Schläfe;
- Das Mundgewebe schwillt an, das Zahnfleisch schmerzt;
- Die Zähne auf der entzündeten Seite werden krankhaft beweglich;
- Schwierigkeiten beim Kauen und Schlucken von Nahrung;
- Bei der odontogenen Osteomyelitis des Unterkiefers ist der Kinnbereich manchmal taub;
- Es gibt Mundgeruch;
- Sprachbehinderungen;
- Die regionalen Lymphknoten sind vergrößert;
- Verändert die Rundung des Gesichts.
Bei der Entwicklung eines eitrigen Abszesses steigt die Temperatur an, es bildet sich ein Fistelkanal, durch den eitrige Massen nach außen fließen.
Nach der akuten Phase (ca. 2 Wochen) geht die Pathologie in das subakute Stadium über: Die eitrige Masse tritt durch die Fistel aus, die Schwellung lässt nach, die Schmerzen lassen nach, aber Probleme beim Kauen bleiben bestehen, die Zähne sind immer noch locker (können auch ausfallen). Dann bildet sich direkt ein chronischer Verlauf der odontogenen Osteomyelitis. Das klinische Bild wird träger, über mehrere Wochen kommt es zu einer Gewebeabstoßung. Nach einiger Zeit treten nekrotische Gewebe zusammen mit Eiter durch den Fistelkanal aus, oder es entwickelt sich ein ausgedehnter Abszess. [ 3 ]
Zunächst treten bei der Verschlimmerung einer chronischen odontogenen Osteomyelitis Anzeichen einer allgemeinen Intoxikation auf:
- Erhöhte Temperatur;
- Allgemeine Schwäche, Unwohlsein, Schüttelfrost;
- Dyspepsie;
- Der Patient ist passiv, die Haut ist blass, der Allgemeinzustand ist mittelschwer bis schwer.
Bei der äußeren Untersuchung fällt eine Gesichtsasymmetrie aufgrund eines kollateralen Weichteilödems auf. Es zeigt sich ein muftartiges Infiltrat, die Zähne der betroffenen Seite sind beweglich, es besteht ein Ödem des Zahnfleisches und der Übergangsfalte der Schleimhaut. Das Gewebe ist hyperämisch, das Zahnfleisch schmerzt bei der Palpation.
Regionale Lymphknoten sind vergrößert und schmerzhaft. Der Patient kann den Mund nicht oder nur schwer und unvollständig öffnen. Aus der Mundhöhle strömt ein fauliger Geruch. [ 4 ]
Chronische odontogene Osteomyelitis bei Kindern
Merkmale des Verlaufs der odontogenen Osteomyelitis im Kindesalter:
- Eine Chronizität des Prozesses kommt bei Kindern deutlich seltener vor als bei erwachsenen Patienten.
- Häufiger treten Komplikationen wie Lymphadenitis, Phlegmone und Abszesse auf.
- Wenn sich der pathologische Prozess auf die Zahnrudimente ausbreitet, kann es zu einer teilweisen Zahnlosigkeit kommen.
- Die Pathologie der Vorderzähne ist nicht so schwerwiegend wie die der Backenzähne.
- Die odontogene Osteomyelitis bei Kindern ist durch einen besonders intensiven Beginn, eine schnelle Entwicklung der Entzündungsreaktion und eine schnellere Genesung gekennzeichnet (bei kompetenter radikaler Behandlung).
- Es kommt praktisch nicht zur Bildung von Sequesterkapseln.
Bühnen
Der Verlauf der chronischen odontogenen Osteomyelitis verläuft in drei Stadien:
- Im ersten Stadium klingen die akuten Symptome ab, die Temperatur stabilisiert sich und die Vergiftungserscheinungen klingen ab. Einige Zeit nach Beginn der Entzündungsreaktion tritt eine gewisse Linderung ein: Das Schmerzsyndrom lässt nach, die Patienten kehren praktisch zu ihrem früheren Lebensstil zurück. Eine solche „Flaute“ kann mehrere Wochen anhalten. Gleichzeitig bilden sich Hohlräume im Knochen, eitrige Masse tritt aus den Fistelöffnungen kaum aus. Äußerlich ist nur eine geringe Schwellung erkennbar.
- Im zweiten Stadium entwickelt sich eine rezidivierende Entzündung, die einer akuten Form der odontogenen Osteomyelitis ähnelt. Die Temperatur überschreitet jedoch nicht +38 °C, die Schmerzen sind nicht stark und Vergiftungserscheinungen können völlig fehlen. Die Fistelöffnung verstopft. Die eitrige Masse breitet sich auf Knochen und Weichteile aus. Komplikationen in Form von Phlegmonen oder Abszessen sind möglich. Ihre Entstehung verursacht starke Schmerzen und Fieber; der Zustand normalisiert sich erst nach wiederholtem Eiteraustritt.
- Das dritte Stadium ist durch eine Deformation der betroffenen Knochenstrukturen vor dem Hintergrund eines Wiederauftretens einer chronischen odontogenen Osteomyelitis gekennzeichnet. Äußerlich sind Krümmungen und Veränderungen der Knochengröße und des gesamten Gesichts erkennbar.
Formen
Abhängig vom klinischen und radiologischen Bild werden folgende Formen der chronischen odontogenen Osteomyelitis unterschieden:
- Zerstörerisch;
- Produktiv;
- Destruktiv-produktive Form.
Allen Formen der chronischen Osteomyelitis ist ein langwieriger Verlauf und periodische Schübe gemeinsam, sodass die Erkrankung einer Langzeittherapie und ärztlichen Überwachung bedarf.
Jede Form der Krankheit kann als instabiler Zustand betrachtet werden, der sich unter dem Einfluss eines provozierenden Faktors (starker Rückgang der Immunität infolge einer Virusinfektion, Stress, Unterkühlung usw.) erneut als Rückfall manifestiert.
- Die destruktive Variante der chronischen odontogenen Osteomyelitis betrifft einen großen Anteil des Knochengewebes. Im Bereich der Schleimhaut oder Haut treten Fistelgänge mit hervortretender Granulation auf. Röntgenaufnahmen zeigen Knochenlyse mit Sequesterbildung.
- Der destruktiv-produktiven Variante geht in der Regel eine akute Osteomyelitis voraus, und es liegt ein sekundärer Immundefizienzzustand vor. Zerstörung und Wiederaufbau des Knochengewebes verlaufen im Gleichgewicht. Die Knochensubstanz ist diffus verschmolzen (kleine, spärliche Herde und kleine Sequestrierungen). Die Sequestrierungskapsel ist nicht definiert.
- Die produktive Variante wird auch als hyperplastisch bezeichnet: Sie entwickelt sich bei Kindern und jungen Erwachsenen während der aktiven Phase der Gesichtsknochenentwicklung (ca. 12–18 Jahre). Diese Osteomyelitis ist durch einen besonders langen Verlauf und häufige Rückfälle (ca. 7-mal pro Jahr) gekennzeichnet. Pathogenetische Indikatoren für diese Form odontogener Läsionen sind virulente Mikroorganismen und eine schwache Immunantwort des Körpers. Sekundäre Infektionsherde sind meist infizierte Zähne und Embryonen toter Zähne. Das Röntgenbild zeigt eine ausgeprägte Schichtung des periostalen Knochengewebes mit leichtem Trabekelmuster und kleiner fokaler Sklerose.
Je nach Lokalisation des pathologischen Prozesses wird zwischen odontogener Osteomyelitis des Unterkiefers oder des Oberkiefers unterschieden.
- Die chronische odontogene Osteomyelitis des Unterkiefers breitet sich überwiegend auf den Alveolarlappen, manchmal auch auf den Unterkieferkörper und -ast aus. Aufgrund anatomischer und struktureller Besonderheiten verläuft die Erkrankung schwer, es bilden sich innerhalb von 6–8 Wochen multiple kleine und große Sequestrierungen. Bei vielen Patienten kommt es infolge destruktiver Veränderungen zu pathologischen Frakturen, die selbst durch eine leichte Kieferprellung verursacht werden.
- Die chronische odontogene Osteomyelitis des Oberkiefers ist im Gegensatz zu Unterkieferläsionen durch eine schnellere Entwicklung und einen relativ milden Verlauf gekennzeichnet. Die Bildung von Sequestrierungen erfolgt innerhalb von 3-4 Wochen. Die diffuse Pathologie ist durch destruktive Veränderungen der Vorderwand der Kieferhöhle gekennzeichnet, und manchmal breitet sich der Prozess auf den unteren Teil der Augenhöhle aus.
Komplikationen und Konsequenzen
In vielen Fällen ist eine vollständige Genesung des Patienten möglich, vorausgesetzt, dass der Patient rechtzeitig an einen Facharzt für Kieferchirurgie überwiesen wird und die therapeutischen Maßnahmen kompetent geplant werden.
Wenn der Patient einen Arzt zu spät aufsucht oder eine unzureichende oder falsche Behandlung erhält, erhöht sich die Wahrscheinlichkeit von Nebenwirkungen und Komplikationen, wie beispielsweise:
- Rezidiv (Neuentwicklung) einer chronischen odontogenen Osteomyelitis);
- Kiefer- und Gesichtsdeformationen;
- Pathologische Frakturen (treten auf, wenn ein kleiner mechanischer Stoß auftritt, der bei einem gesunden Knochen nicht zum Bruch führen würde);
- Schleim und Abszesse des Gesichtsgewebes;
- Gefäßthrombose, Verschluss des Sinus cavernosus;
- Entzündung des Mediastinums.
Zu den häufigsten Komplikationen zählen:
- Sepsis – das Ergebnis eines aktiven eitrigen Entzündungsprozesses – eine besonders komplexe und gefährliche Pathologie;
- Ausbreitung einer eitrigen Infektion im Kiefer- und Gesichtsraum, Bildung von Abszessen und Phlegmonen;
- Entwicklung von entzündlichen Prozessen in den Nebenhöhlen;
- Phlebitis der Gesichtsvenengefäße;
- Lymphadenitis;
- Entzündliche Läsionen des Kiefergelenks, Muskelkontrakturen;
- Traumatische Frakturen.
Die meisten Komplikationen treten bei Kindern und älteren Patienten auf. [ 5 ]
Diagnose chronische odontogene Osteomyelitis
Die diagnostischen Maßnahmen bei Verdacht auf eine chronische odontogene Osteomyelitis beginnen mit der Anamneseerhebung und Untersuchung des Patienten und werden durch Röntgenaufnahmen fortgesetzt.
Durch die Erhebung der Anamnese lässt sich feststellen, ob eine Person eine akute Osteomyelitis hatte (möglicherweise ohne ärztliche Hilfe in Anspruch zu nehmen oder unter Nichtbeachtung grundlegender therapeutischer Empfehlungen). In beiden Fällen wird eine vollständige Nachuntersuchung des Patienten durchgeführt. [ 6 ]
Die Symptomatik der chronischen odontogenen Osteomyelitis ist in der Regel breit gefächert, sodass eine Diagnose allein anhand des klinischen Bildes kaum möglich ist. In vielen Fällen kann der Patient den Mund normal öffnen, manchmal ist die Öffnung jedoch unvollständig, was auf entzündliche Veränderungen der Kaumuskulatur zurückzuführen ist.
Die Lymphknoten sind normal oder leicht vergrößert und schmerzhaft beim Abtasten.
Bei der Untersuchung der Mundhöhle zeigen sich entzündliche Schwellungen, Rötungen der Schleimhäute, ein erkrankter Zahn oder eine krankhaft veränderte Kavität eines zuvor gezogenen Zahnes. Schleimhaut- bzw. hautseitig verlaufen Fistelkanäle, durch die die gebildeten Sequester sondiert werden.
Die instrumentelle Diagnostik erfolgt hauptsächlich durch Röntgen, Magnetresonanz oder Computertomographie. Sequestrierungen sind im Röntgenbild vorhanden: Zur Erkennung der Erkrankung ist es optimal, ein Orthopantomogramm oder eine Röntgenaufnahme in den vorderen und seitlichen Projektionen durchzuführen. Im produktiven Krankheitsverlauf wird keine Sequestrierung festgestellt, jedoch nimmt das Volumen der Gewebemineralisierung aufgrund der Periostreaktion zu. Äußerlich zeigen sich Gesichtsasymmetrie und erhöhtes Knochenvolumen.
Laboruntersuchungen werden im Rahmen allgemeiner diagnostischer Maßnahmen verordnet. Die Blutanalyse zeigt entzündliche Anzeichen, die Urinanalyse keine Veränderungen. [ 7 ]
Differenzialdiagnose
Krankheiten, die eine Differentialdiagnose erfordern |
Grundlage für die Differentialdiagnose |
Diagnostische Maßnahmen und Bewertungskriterien |
Subkutanes Granulom (odontogen) |
Träger odontogener Entzündungsprozess im subkutanen Gesichtsgewebe. Der primäre Infektionsherd ist ein erkrankter Zahn, in dessen Höhe sich ein abgerundetes, schmerzloses Infiltrat mit einem Durchmesser von bis zu 15 mm bildet. Die Haut darüber färbt sich bläulich-schwarz, seitlich der Mundhöhle entsteht ein Schub, der in der submukösen Schicht, ausgehend von der entsprechenden Zahnhöhle bis hin zum Infiltrat, spürbar ist. Periodisch kommt es zur Eiterung des Infiltrats und seiner unabhängigen Öffnung mit Bildung einer Fistel: Die Menge des eitrigen Ausflusses ist gering. Der Raum des Granuloms ist mit trägen Granulationen gefüllt. |
Es wird eine Panorama-Röntgenuntersuchung, eine Zahnröntgenuntersuchung und eine laterale Unterkieferprojektion durchgeführt. Die Mikroskopie zeigt Granulationen in verschiedenen Reifestadien. |
Kiefer-Aktinomykose |
Sekundäre Pathologie ist mit der Ausbreitung einer spezifischen Infektion aus einem Weichteilinfiltrat in Kiefernähe verbunden. Die Struktur des Infiltrats ist dicht, es sind mehrere Fistelkanäle möglich, aus denen eine krümelartige eitrige Masse freigesetzt wird. Die primäre Form der Aktinomykose weist viele Ähnlichkeiten mit der hyperplastischen Osteomyelitis auf. |
Es werden mikroskopische Untersuchungen der ausgeschiedenen Masse, Hauttests mit Aktinolysat und die Bestimmung der Reaktion immunkompetenter Zellen auf Aktinolysat durchgeführt. |
Tuberkulose der Kieferknochen |
Typisch sind ein langsamer Verlauf, stechende Schmerzen, eine deutliche Vergrößerung und schmerzende Lymphknoten. Auch andere Gesichtsknochen können betroffen sein, und im Bereich der Entzündungsreaktion bilden sich charakteristische „eingezogene“ Narben. |
Es werden Fluorographie (Röntgen- oder CT-Scan), Mantoux-Test (bei Kindern), Exsudatkultur und spezifische Hauttests verordnet. |
Kiefersyphilis |
Die Pathologie entsteht durch das Schmelzen von Knochenstrukturen durch Gummose im Tertiärstadium der Syphilis. Am häufigsten sind die Nasenbeine, die zentralen Bereiche der Oberkiefer-Gaumenfortsätze und der Alveolarfortsatz des Oberkiefers betroffen. Typisch ist die Bildung von Erweichungszonen und einer verknöchernden Periostitis (je nach Form der Erkrankung). |
Es kommen serologische Diagnosemethoden zum Einsatz. |
Gutartige Tumorprozesse (Eiterung einer odontogenen Zyste, Osteoklastom, eosinophiles Granulom, Osteoidosteom). |
Gutartige Tumoren wachsen oft schmerzlos, es gibt keine akuten Entzündungszeichen. Eine periodische Abnahme und Zunahme des Neoplasmavolumens ist für solche Pathologien nicht charakteristisch. |
Es werden Röntgenaufnahmen (Panorama-, Dental-, laterale Unterkieferprojektion) und Computertomographie durchgeführt. Das Ergebnis der histologischen Analyse ist entscheidend. |
Ewing-Sarkom |
Die Pathologie weist viele Symptome auf, die einer chronischen Osteomyelitis ähneln. Das Ewing-Sarkom geht mit Fieber, Leukozytose, lokalen Knochenschmerzen und Schwellungen einher. Das Tumorwachstum verläuft zunächst langsam, dann stark beschleunigt. Die Bildung von Sequestrierungen ist untypisch. |
Es werden Röntgenaufnahmen, Computertomographie oder Magnetresonanztomographie sowie Biopsie eingesetzt. Die Diagnose wird anhand der histologischen Analyse gestellt. |
Behandlung chronische odontogene Osteomyelitis
Die therapeutischen Maßnahmen umfassen folgende Schritte:
- Chirurgische Behandlung:
- Extraktion eines Herdzahns;
- Periostomie;
- Osteoperforation;
- Eröffnung des perimandibulären eitrigen Entzündungsherdes.
- Konservative Therapie:
- Antibiotikatherapie mit Makroliden, die das Wachstum von Bacteroides- und Fusobacterium-Stämmen zu 100 % hemmen, Cephalosporinen der III. Generation, hemmstoffgeschützten Penicillinen;
- Vancomycin und Carbapeneme werden zu Reservemedikamenten in schwierigen Situationen;
- Einnahme von desensibilisierenden Medikamenten und Immunkorrektoren;
- Gefäß- und entzündungshemmende Therapie;
- Infusions- und Vitamintherapie.
Kriterien für eine wirksame Behandlung sind die Schmerzfreiheit im betroffenen Bereich, das Fehlen von Entzündungszeichen und Fistelbildung.
Mögliche Medikamentenverordnungen:
- Cefazolin 500–1000 mg, Cefuroxim 750–1500 mg mit Metronidazol 0,5 % 100 ml;
- Ketoprofen 100 mg pro 2 ml oder oral 150 mg (verlängerte Version ist 100 mg), Ibuprofen 100 mg pro 5 ml oder oral 600 mg;
- Hämostatisches Etamsilat 12,5 % 2 ml intravenös oder intramuskulär.
Nach Abschluss der Behandlung wird der Patient von einem Facharzt für Kieferchirurgie registriert und beobachtet (Besuche - zweimal jährlich). Eine Kontrollröntgen- oder Panoramatomographie ist obligatorisch, und falls erforderlich, wird eine Zahnprothetik durchgeführt. [ 8 ]
Verhütung
Es ist durchaus möglich, die Entwicklung einer chronischen odontogenen Osteomyelitis zu verhindern – zum Beispiel, wenn Sie auf den Rat von Ärzten hören und die folgenden Empfehlungen befolgen:
- Achten Sie auf eine gründliche Mundhygiene und desinfizieren Sie rechtzeitig Zahninfektionsherde – insbesondere Karies, Pulpitis und Parodontitis;
- Besuchen Sie rechtzeitig den Zahnarzt und ignorieren Sie nicht die ersten Manifestationen der Krankheit.
- Um die Gesundheit des gesamten Körpers zu überwachen;
- Befolgen Sie strikt alle Anweisungen Ihres Arztes und nehmen Sie keine Selbstmedikation vor.
Generell besteht die Prävention in der Eliminierung von Faktoren, die zur Entwicklung einer odontogenen Osteomyelitis führen können, sowie in der rationalen Behandlung dieser Erkrankung ab dem akuten Stadium. Es ist wichtig, den eitrigen Entzündungsprozess so schnell wie möglich zu lokalisieren, Knochengewebsnekrosen und weitere Sequestrierungen zu verhindern: Der Patient sollte bei den ersten Anzeichen einer Pathologie in eine chirurgische Station eingewiesen werden.
Prognose
Leider wird die Erkrankung häufig durch pathologische Frakturen, Ankylosen des Oberkiefers, die Bildung von Pseudogelenken und narbige Kontrakturen der Kaumuskulatur kompliziert. Bei der produktiven Form der Erkrankung kann sich eine renale und kardiale Amyloidose entwickeln.
Um die Prognose zu verbessern, ist es wichtig, rechtzeitig ärztliche Hilfe in Anspruch zu nehmen, Infektionsherde im Körper zu desinfizieren, das Immunsystem zu stärken und alle Anweisungen des Arztes sorgfältig zu befolgen.
Bei rechtzeitiger Diagnose und korrekter Behandlung des Patienten führt eine chronische odontogene Osteomyelitis in den meisten Fällen zur Genesung. Ein ungünstiger Verlauf mit aufsteigender Ausbreitung einer eitrig-infektiösen Reaktion kann zu Meningitis, Enzephalitis und Hirnabszessen führen. Bei absteigender Ausbreitung besteht die Gefahr eines Lungenabszesses, einer Mediastinitis und einer Sepsis. Solche Komplikationen erhöhen das Sterberisiko erheblich.
Literatur
Dmitrieva, LA Therapeutische Stomatologie: Nationaler Leitfaden / herausgegeben von LA Dmitrieva, YM Maksimovskiy. – 2. Auflage. Moskau: GEOTAR-Media, 2021.

