Facharzt des Artikels
Neue Veröffentlichungen
Gebärmutterhalsprolaps
Zuletzt überprüft: 05.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
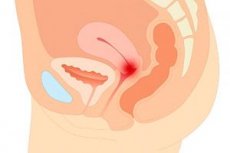
Die Verlagerung eines Organs ist ein ernstes Problem für den Körper. Ein Gebärmutterhalsvorfall ist, so traurig es auch klingen mag, eine recht häufige Diagnose von Spezialisten. Es gibt viele Gründe, die zu dieser Erkrankung führen können.
ICD-10-Code
Diese Krankheit ist in der Internationalen Klassifikation der Krankheiten der 10. Revision (ICD-Code 10) enthalten und hat eine eigene Kodierung – N81, was wie „Prolaps der weiblichen Geschlechtsorgane“ klingt. Eine der unteren Unterteilungen ist:
- Code N81.2 – „Unvollständiger Prolaps der Gebärmutter und der Vagina“.
- Code N81.3 – „Kompletter Vorfall der Gebärmutter und der Vagina.“
- Code N81.4 – „Prolaps der Gebärmutter und der Vagina, nicht näher bezeichnet.“
Ursachen des Gebärmutterhalsvorfalls
Um die richtige Entscheidung über die Behandlungsmethoden treffen zu können, muss der behandelnde Arzt ein vollständiges Bild des pathologischen Prozesses haben und die Ursachen des Gebärmutterhalsvorfalls kennen. Nur so können wir von einem vollständigen, effektiven und schnellen Ergebnis sprechen.
- Ärzte gehen davon aus, dass eine der häufigsten Ursachen der Erkrankung eine Schwächung der Bauchmuskulatur ist.
- Übermäßige Dehnung der Bänder, Nerven und Muskeln im Bereich des betroffenen Organs.
- Krankhafte Veränderungen im Körper einer Frau, die mit einer Verschiebung der an die Gebärmutter angrenzenden Organe einhergehen. Dies können beispielsweise die Blase oder der Mastdarm sein.
- Anatomische Merkmale des Aufbaus und der Lage der inneren Organe.
- Eine Verletzung, die zu einer Schädigung der Muskelfasern führt.
- Schwierige Geburtshilfe.
- Ein chirurgischer Eingriff an den Fortpflanzungsorganen einer Frau.
- Dammtrauma.
- Hormonelles Ungleichgewicht im Körper. Dies kann entweder ein pathologischer oder ein natürlicher Prozess sein, wie zum Beispiel die Wechseljahre.
- Asthenie.
- Eine angeborene Pathologie, die einen Mangel oder das vollständige Fehlen einer Verbindung wie Kollagen im Körper verursacht. Diese Substanz ist für die normale Funktion des gesamten Bewegungsapparates des menschlichen Körpers, einschließlich des Beckenbereichs, notwendig.
Es ist auch erwähnenswert, dass es eine Reihe externer Faktoren gibt, die im Körper einer Frau zu diesem Problem führen können:
- Heben schwerer Gegenstände.
- Ein Beruf oder Lebensstil, der mit schwerer körperlicher Anstrengung verbunden ist.
- Übergewicht, also jedes zusätzliche Kilogramm, belastet den Bewegungsapparat sowie das Muskel- und Bindegewebe.
- Häufige und zahlreiche Geburten.
- Das Vorhandensein eines hohen intraabdominalen Drucks.
- In manchen Fällen können bei Vorliegen der Voraussetzungen auch starke Hustenanfälle einen Gebärmutterhalsvorfall provozieren.
- Bei Frauen, deren nahe Angehörige an dieser Krankheit leiden, ist das Risiko deutlich höher, daran zu erkranken.
Diese Krankheit kann sowohl bei jungen Mädchen als auch bei älteren Frauen auftreten. Das Alter erhöht jedoch das Risiko dieser Pathologie (Östrogenmangel wirkt sich aus). Wenn die Pathologie weit genug fortgeschritten ist, steigt die Wahrscheinlichkeit eines Verlusts der Arbeitsfähigkeit.
Viel häufiger ist die betreffende Krankheit eine Folge der gleichzeitigen Manifestation mehrerer Faktoren.
Pathogenese
Um eine möglichst wirksame Behandlung zu gewährleisten, ist es für den behandelnden Arzt wichtig, die Pathogenese der Erkrankung zu verstehen. In dieser Situation ist es ganz offensichtlich. Was auch immer die Ursache ist, Muskeln und Bindegewebe sind nicht in der Lage, den Gebärmutterhals in seiner normalen Position zu halten.
Symptome eines Gebärmutterhalsvorfalls
Vorgewarnt ist gewappnet. Wahrscheinlich sollte jedes moderne Mädchen oder jede moderne Frau die Symptome eines Gebärmutterhalsvorfalls kennen. Schließlich muss sie wissen, was zu tun ist und an wen sie sich wenden kann, wenn sie auftreten.
- Die Frau beginnt, ein Schweregefühl im Unterleib zu spüren.
- Es kann zu einem Fremdkörpergefühl im Vaginalbereich kommen.
- Im gleichen Bereich sowie in der Lenden- und Kreuzbeinregion treten schmerzhafte Symptome auf. Es fühlt sich an, als würde etwas gezogen.
- Beim Geschlechtsverkehr kann es zu blutigem Ausfluss aus der Vagina kommen.
- Der Geschlechtsverkehr wird sehr schmerzhaft.
- Wie die Praxis zeigt, schwankt das Volumen der monatlichen Abflüsse (sowohl nach oben als auch nach unten).
- Wird bei einer jungen Frau eine solche Diagnose gestellt, besteht eine hohe Wahrscheinlichkeit für Unfruchtbarkeit.
- Regelmäßige Blasenentzündungen.
- Beim Abstieg erhöht sich der Druck auf andere Organe. Es treten Probleme beim Wasserlassen, der Nierenfunktion und der Harnleiter auf.
- Allmählich greift die Störung auf den Darm über. Dies kann zu Kolitis, Verstopfung oder dem Verlust der Fähigkeit, Urin oder Stuhl zu halten, führen.
- Das Auftreten von Juckreiz im Dammbereich.
- Schmerzen und Beschwerden beim Gehen.
- Durch die Reibung des Gebärmutterhalsvorfalls an der Unterwäsche kann die Integrität der Epithelschicht beschädigt werden, was das Eindringen pathogener Flora wahrscheinlicher macht.
- Gewebeschwellung.
- Stagnationsphänomene.
- Bläuliche Färbung des Gewebes.
- Prolaps von Hämorrhoiden.
- Optisch ist zu erkennen, dass das Organ aus der Vaginalöffnung hervorsteht.
Erste Anzeichen
Frauen sollten bedenken, dass die ersten Anzeichen dieser Erkrankung Beschwerden und ein bohrender, stechender Schmerz im Unterbauch sind. Allmählich beginnt dieser Schmerz in den unteren Rücken und das Kreuzbein auszustrahlen. Beim Geschlechtsverkehr verstärken sich die Schmerzen bei einer Frau, und es kann zu blutigem Ausfluss aus der Vagina kommen.
Gebärmutterhalsvorfall während der Schwangerschaft
Sehr häufig wird diese Pathologie bei Frauen diagnostiziert, die eine schwierige natürliche Geburt hatten. Fälle von Gebärmutterhalsvorfall während der Schwangerschaft sind jedoch keine Seltenheit.
Dies ist besonders wahrscheinlich, wenn das Muskel- und Bindegewebe der werdenden Mutter schwach genug ist. Mit der Entwicklung und dem Wachstum des Fötus steigt die Belastung dieses Systems, und es kann seine Aufgabe nicht mehr bewältigen. Die Muskelfasern werden übermäßig gedehnt und die Gebärmutter beginnt zusammen mit dem Gebärmutterhals abzusinken. Wird dieser Prozess vernachlässigt, kann seine weitere Entwicklung zum Auftreten des Gebärmutterhalses im Dammspalt führen.
Die Symptome dieser Erkrankung wurden bereits oben beschrieben. Im Falle einer Schwangerschaft hängt die Behandlung vom Schweregrad der Erkrankung ab. Wenn die Krankheit keine Gefahr für den Fötus darstellt, verschieben die Ärzte die Behandlung auf die postpartale Phase. In dieser Situation wird der werdenden Mutter maximale Ruhe und keine Gewichte empfohlen. Außerdem werden ihr von Kegel entwickelte Übungen zur Stärkung der Intimmuskulatur angeboten.
Wenn die Krankheitssituation schwerwiegend ist, können Ärzte zunächst orthopädische Vorkehrungen treffen. Beispielsweise kann der Geburtshelfer-Gynäkologe einen speziellen gynäkologischen Ring, ein sogenanntes Pessar, verwenden, um die Divergenz des Gebärmutterhalses zu verhindern, die definitiv eine Frühgeburt provozieren würde. Dieses Gerät wird entfernt, wenn keine pathologischen Voraussetzungen vorliegen, nachdem die werdende Mutter die 37-38-Wochen-Grenze überschritten hat.
Bei stärkeren Beschwerden ist auch eine operative Behandlung des Patienten möglich.
Gebärmutterhalsvorfall nach der Geburt
In den meisten Fällen ist ein Gebärmutterhalsvorfall nach der Geburt das Ergebnis einer schwierigen Geburt, die auf natürliche Weise erfolgt. Der Grund dafür kann sein:
- Das hohe Gewicht des Neugeborenen, das beim Passieren des Geburtskanals die Integrität der Muskeln und des Bindegewebes der Mutter im Beckenbereich störte.
- Mit einer Pinzette.
- Schwache Wehentätigkeit und Auspressen des Babys.
Diese Krankheit kann sich sowohl unmittelbar nach der Geburt als auch mehrere Jahre später mit pathologischen Symptomen manifestieren.
Statistiken zeigen, dass Frauen, die einen Kaiserschnitt hatten, ein geringeres Risiko haben, diese Krankheit in Zukunft als Folge der Geburt zu entwickeln.
In jedem Fall ist es nicht sicher, selbst Schlussfolgerungen zu ziehen und Entscheidungen über die Behandlung zu treffen. Daher ist eine Untersuchung und Konsultation mit einem qualifizierten Spezialisten erforderlich.

 [ 9 ]
[ 9 ]
Prolaps der Gebärmutterhalswände
Betrachtet man die anatomische Struktur einer Frau, insbesondere ihr Fortpflanzungssystem, so ist klar, dass ein Prolaps der Gebärmutterhalswände durch einen Prolaps des Organs selbst (der Gebärmutter) verursacht wird. Geburtshelfer und Gynäkologen unterteilen diesen Prozess in drei Schweregrade:
- Der Gebärmutterhals selbst ist im Vergleich zu seiner normalen Lage nach unten verschoben.
- Der Gebärmutterhals senkt sich, sodass er von der Vagina aus sichtbar ist.
- Im Bereich des Genitalschlitzes ist der Gebärmutterhals bereits optisch erkennbar.
Diese Krankheit entwickelt sich nicht schnell. Dies schützt jedoch nicht vor zukünftigen Problemen. Und es besteht eine hohe Wahrscheinlichkeit, dass das betroffene Organ im Laufe der Zeit vollständig ausfällt, wenn keine geeigneten Maßnahmen ergriffen werden, um das Problem zu beheben. Dies ist bereits eine ziemlich schwere Manifestation der Krankheit.
Und da alles in unserem Körper miteinander verbunden ist, kann eine „Kettenreaktion“ folgen – ein Vorfall anderer nahegelegener innerer Organe. Geschieht dies mehr als einmal, verhärten sich die Wände des Gebärmutterhalses und verlieren ihre Elastizität und Flexibilität. Gleichzeitig bleiben die „Tore“ für Infektionen sowohl des Fortpflanzungs- als auch des Harnsystems einer Frau offen.
Unvollständiger Vorfall des Gebärmutterhalses
Dies ist möglicherweise die mildeste Form der Pathologie – ein unvollständiger Gebärmutterhalsvorfall. Diese Diagnose wird gestellt, wenn nur der vaginale Teil des Gebärmutterhalses verschoben ist. Der Körper selbst ist abgesenkt, befindet sich aber immer noch außerhalb des Genitalschlitzes.
In dieser Situation kann das Verhältnis der Maßparameter des Organs selbst und des Gebärmutterhalses gleich bleiben oder aufgrund der Verlängerung des Gebärmutterhalses selbst gestört sein.
Konsequenzen
Werden keine geeigneten Maßnahmen zur Eindämmung der Krankheit ergriffen, sind die Folgen ihres weiteren Fortschreitens durchaus vorhersehbar. Schließlich ist der menschliche Körper ein komplexes, vernetztes System, sodass ein Gebärmutterhalsvorfall zu Störungen anderer innerer Organe führen kann. In einer solchen Situation können auch die Ausscheidungsorgane und der Darm betroffen sein.
Bei einem vollständigen Organvorfall ist eine ernsthafte Therapie erforderlich und ein chirurgischer Eingriff unumgänglich. Beim Gehen aus dem Genitalschlitz hervorstehende Teile des Gebärmutterhalses verursachen Verletzungen, es bilden sich Geschwüre auf der Schleimhaut, die Infektionen den Zugang zum Körper ermöglichen. Die Folgen davon sind kaum vorstellbar.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ]
Komplikationen
Bei den ersten Anzeichen des Auftretens der betreffenden Pathologie sollte eine Frau einen Frauenarzt konsultieren und untersuchen lassen. Wenn das Problem rechtzeitig behoben wurde, wird die Frau ihre jüngste Krankheit bald vergessen. Geschieht dies nicht und schreitet die Krankheit weiter fort, treten früher oder später Komplikationen auf, die die Situation sowohl hinsichtlich der Gesundheit der Frau als auch hinsichtlich der Behandlungsmethoden nur verschlimmern.
Diese Pathologie manifestiert sich selten als Monoproblem. Normalerweise fällt das Organ selbst oder zumindest ein Teil davon heraus. Da alle inneren Organe durch Binde- und Muskelfasern miteinander verbunden sind, können sich nach der Verschiebung der Gebärmutter auch benachbarte Organe verschieben.
Zum Beispiel die Blase. Eine solche Verschiebung bedroht ihren Besitzer mit Problemen beim Wasserlassen:
- Harninkontinenz.
- Häufiger Drang, auf die Toilette zu gehen.
- Stagnation des Urins in mehreren Bereichen dieses Organs.
Bei einer ähnlichen Störung der Darmfunktion können folgende pathologische Symptome auftreten:
- Das Auftreten von Verstopfung.
- Stuhlinkontinenz.
- Blähungen werden durch ein Problem mit den Abgasen verursacht, die während des Verdauungsprozesses entstehen.
Solche Veränderungen im Beckenbereich provozieren die Entstehung und Entwicklung des Entzündungsprozesses. Es kommt zu Organverformungen, in Nieren und Blase bilden sich vermehrt Steine.
Die an den Gebärmutterwänden auftretenden Geschwüre beginnen zu bluten. Wenn bereits eine Infektion in sie eingedrungen ist, können je nach Art der Schädigung eine Reihe von Infektionskrankheiten hinzukommen. In diesem Fall muss eine ganze Reihe von Krankheiten behandelt werden.
In besonders schweren Fällen ist sogar der Tod möglich.
Diagnose eines Gebärmutterhalsvorfalls
Der Verdacht auf das Vorliegen einer Pathologie kann sich bei der Frau selbst einschleichen, wenn bestimmte unangenehme Symptome auftreten, oder bei einem Facharzt beim nächsten Besuch der Frau beim Geburtshelfer-Gynäkologen auftreten. Die Diagnose eines Gebärmutterhalsvorfalls erfolgt systematisch und ist nicht besonders schwierig. Der Arzt muss jedoch den Schweregrad der Erkrankung sowie die Begleiterkrankungen beurteilen:
- Hierbei handelt es sich um eine visuelle Untersuchung einer Frau auf einem Stuhl mit einem gynäkologischen Spiegel. Der Facharzt kann das Vorhandensein einer Krankheit visuell (oder durch Berührung) erkennen.
- Tastgefühl.
- Erhebung der Krankengeschichte des Patienten:
- Vorerkrankungen.
- Hat die Frau ein Kind zur Welt gebracht und wie viele Geburten gab es insgesamt?
- Das Vorhandensein von Abtreibungen, ihre Anzahl, einschließlich gynäkologischer Kürettage aufgrund medizinischer Notwendigkeit.
- Erbliche Veranlagung. Hat sie nahe Verwandte - Frauen mit einem ähnlichen Problem: Mutter, Großmutter, Schwester.
- Durchführung einer Kolposkopie. Materialentnahme in Form eines zytologischen Abstrichs.
- Biopsie zur Beurteilung des Urogenitalsystems des Patienten. Konsultation mit einem Urologen.
- Um das Ausmaß der Veränderungen zu beurteilen, ist eine Darmuntersuchung erforderlich. Konsultation mit einem Proktologen.
- Ultraschalluntersuchung.
- Durchführung der erforderlichen Laboruntersuchungen.
- Bei Bedarf verordnet der Arzt eine Röntgenaufnahme (zur Feststellung von Begleiterkrankungen).
- Es ist ratsam, sich einer vollständigen Untersuchung des Körpers zu unterziehen: Herz, Nerven- und Gefäßsystem, endokrine Organe.
Tests
Wenn ein Facharzt einen Patienten kontaktiert, verlangt er als Erstes Laboruntersuchungen. Deren Ergebnisse sind heute noch nicht einmal bewertbar.
- Bluttest zur Bestimmung des Hormonspiegels der Schilddrüse und der Nebennierenrinde.
- Allgemeine und biochemische Blutuntersuchungen.
- Allgemeine und biochemische Urinanalyse.
- Bestimmung des Sexualhormonspiegels im Urin und Blut.
- Blut zur Bestimmung der Blutgruppe und des Rh-Faktors.
- Bakteriologische Kultur von Urin und Leukorrhoe zur Bestimmung der Flora.
- Test auf humane Papillomaviren (HPV). Das entnommene Material (Abstrich) wird zur Polymerase-Kettenreaktion (PCR) eingeschickt. Wird HPV nachgewiesen, wird dessen Typ bestimmt.
- Bei einer Biopsie handelt es sich um eine Laboruntersuchung eines aus der Vagina entnommenen Abstrichs.
Instrumentelle Diagnostik
Heute ist es kaum vorstellbar, dass Medizin ohne die Wunder der modernen Wissenschaft funktioniert. Daher ist die instrumentelle Diagnostik die informativste und genaueste Forschungsmethode. In diesem Fall wird normalerweise Folgendes verschrieben:
- Bei der Kolposkopie handelt es sich um eine Untersuchung der Innenwände der Vagina und des Gebärmutterhalses mit speziellen Instrumenten.
- Die Magnetresonanztomographie der Beckenorgane ist eine sehr aussagekräftige Untersuchungsmethode mit minimaler Strahlenbelastung.
- Ultraschalluntersuchung der Beckenorgane (Ultraschall). Echographische Untersuchung.
- Exterotale Urographie – mithilfe von Röntgenstrahlen wird eine Untersuchung durchgeführt und ein Paket von Bildern der Harnwege erstellt.
- Durch Punktion des retrouterinen Raums durch das hintere Scheidengewölbe.
- Untersuchung der Durchgängigkeit der Eileiter.
- Endoskopie, Hysteroskopie - Untersuchungsmethoden mit einem optischen Gerät, das mit einer Beleuchtungseinrichtung ausgestattet ist. Untersuchung des Darms und der Organe des Ausscheidungssystems.
Differentialdiagnostik
Doch egal wie gut die Labore und Diagnosezentren medizinischer Kliniken ausgestattet sind, das letzte Wort liegt immer noch beim Menschen. Es ist der Spezialist, der eine allgemeine Analyse der Studienergebnisse durchführt und ein vollständiges Bild der Pathologie erstellt. Daher fasst die Differentialdiagnostik zusammen, indem sie Krankheiten mit ähnlichen Symptomen, die jedoch nicht durch Forschung bestätigt wurden, ausschließt und eine eindeutige, korrekte Diagnose stellt.
Wen kann ich kontaktieren?
Behandlung des Gebärmutterhalsvorfalls
Wie bereits erwähnt, verläuft die Krankheit in drei Schweregrade. Die gewählte Therapiemethode hängt vom jeweiligen Krankheitsstadium ab.
- Der erste Grad – der Gebärmutterhals selbst ist im Vergleich zu seinem normalen Zustand nach unten verschoben.
- Zweiter Grad – der Gebärmutterhals sinkt so weit ab, dass er von der Vagina aus sichtbar ist.
- Dritter Grad – der Gebärmutterhals ist im Bereich des Genitalschlitzes bereits optisch erkennbar.
Auch das Vorliegen von Funktionsstörungen des Blasen- und Darmschließmuskels wird berücksichtigt.
Die Behandlung eines Gebärmutterhalsvorfalls kann konservativ und/oder chirurgisch erfolgen.
Eine konservative Therapie wird bei Patienten angewendet, deren Pathologie frühzeitig diagnostiziert wird. Dieses Behandlungsprotokoll umfasst in der Regel eine allgemeine Kräftigungstherapie sowie Medikamente, die den Tonus der Bänder und Muskelfasern im Bauchbereich erhöhen können. Physiotherapie, spezielle Übungen und Hydrotherapie gehören ebenfalls dazu.
Als Kräftigungsübungen im Frühstadium eines Prolaps können ausgewählte Bewegungen zur Kräftigung der Gesäßmuskulatur oder ein speziell entwickelter Kegel-Komplex eingesetzt werden.
Wird eine schwere Form der Erkrankung diagnostiziert, kann auf einen chirurgischen Eingriff nicht verzichtet werden und selbstverständlich erhält die Frau auch eine medikamentöse Behandlung.
In Fällen, in denen die Krankheit in schwerer Form diagnostiziert wird und aus irgendeinem Grund eine Operation nicht möglich ist (medizinische Indikatoren, hohes Alter der Patientin), kann als halbe Maßnahme zum Schutz des Organs vor Verschiebung ein spezieller Ring – ein Pessar – am Gebärmutterhals angelegt werden. Eine solche „Behandlung“ sollte jedoch unter ständiger Aufsicht des behandelnden Arztes erfolgen. Die Nachteile dieser Methode bestehen darin, dass sich bei längerem Tragen dieses Kunststoffrings an der Kontaktstelle Druckstellen bilden und die Dehnung der Bänder- und Muskelfasern nicht gelindert, sondern nur verschlimmert wird.
Der Kern der Operation besteht darin, die Gebärmutter an ihren richtigen anatomischen Platz zu bringen und sie an der Basis der für ihre Unterstützung verantwortlichen Muskeln zu fixieren. Meistens führt diese Methode zu einem positiven Ergebnis. Nach der Operation muss die Patientin lediglich eine Rehabilitationsphase durchlaufen und dabei alle Empfehlungen des Arztes befolgen.
Medikamente
Wie die Praxis zeigt, kann fast keine Krankheit ohne die Hilfe von Medikamenten geheilt werden, die gezielt auf den Körper des Patienten einwirken. Medikamente zur Behandlung eines Gebärmutterhalsvorfalls werden als allgemeine Stärkungsmittel sowie als Medikamente klassifiziert, die den Muskel- und Bindegewebetonus im Beckenbereich stimulieren.
Zu den allgemeinen Stärkungsmitteln gehören: Vitamax, Prostopin, Hagebuttensirup, Galenophyllipt, Efinasal, Leuseya, Cropanol, Gastrofungin, Aflubin, Mylaif, Melobiotin und andere.
Es wird empfohlen, Gastrofungin in Form einer Tinktur zwei- bis dreimal täglich eine halbe Stunde vor den Mahlzeiten 20-30 Tropfen einzunehmen. Die Behandlungsdauer beträgt drei bis fünf Monate.
Zu den Kontraindikationen für die Einnahme dieses pharmakologischen Mittels gehört eine individuelle Unverträglichkeit gegenüber einem oder mehreren Bestandteilen des Arzneimittels.
Zu den Arzneimitteln, die den Tonus der Muskeln und des Bindegewebes wirksam erhöhen, die erforderlich sind, um die Gebärmutter an ihrem Platz im Körper einer Frau zu halten, gehören: Aralien-Tinktur (Tinkturaaraliae), Pantokrin-Tinktur (Pantocrinum), Ginseng-Tinktur (Tinkturaginseng), Saparalum-Tinktur (Saparalum), Zamanihi-Tinktur (Tinkturaechinopanacis), Securinin-Nitrat (Securinininitras), Kampfer (Camphora), Symptoml-Tinktur (Symptoml-Tinktur), Koffein-Tinktur (Coffeinum), Midodrin-Tinktur (Midodrin-Tinktur), Rantarin-Tinktur (Rantarinum-Tinktur), Strychnin-Nitrat (Strychnininitras), Ecdistenum-Tinktur und andere.
Der Patient nimmt zwei- bis dreimal täglich 50–100 mg Koffein oral ein.
Zu den Kontraindikationen für die Einnahme dieses pharmakologischen Mittels zählen Schlafstörungen, anhaltender Blutdruckanstieg, erhöhter Augeninnendruck, das Auftreten von atherosklerotischen Symptomen, organische Erkrankungen des Herz-Kreislauf-Systems, fortgeschrittenes Alter des Patienten sowie individuelle Unverträglichkeit gegenüber einem oder mehreren Bestandteilen des Arzneimittels.
Pantocrin wird oral eingenommen, 30–40 Tropfen (in Form einer Lösung) oder ein bis zwei Tabletten vor den Mahlzeiten (eine halbe Stunde). Die Therapiedauer beträgt zwei bis drei Wochen. Anschließend kann eine zehntägige Pause eingelegt und die Behandlung wiederholt werden.
Zu den Kontraindikationen für die Einnahme dieses pharmakologischen Mittels zählen Herzrhythmusstörungen, schwere Stadien einer Nierenerkrankung, das Auftreten von atherosklerotischen Symptomen, organische Erkrankungen des Herz-Kreislauf-Systems, eine erhöhte Blutgerinnung sowie eine individuelle Unverträglichkeit gegenüber einem oder mehreren Bestandteilen des Arzneimittels.
Hausmittel
Der Ansatz nicht-traditioneller Methoden steht in vielerlei Hinsicht im Einklang mit den Methoden der klassischen Medizin. Daher kann eindeutig gesagt werden, dass die Volksbehandlung bei der betrachteten Pathologie nur mit Zustimmung der Ärzte und nur als zusätzliche Hilfsmethode zur Lösung des Problems angewendet werden kann.
- Rezept 1
In diesem Fall nutzten unsere Großmütter ein Dampfbad, das folgendermaßen zubereitet wurde:
- Zunächst wurde ein Kamillensud zubereitet, der auf der Basis von fünfzig Gramm Heilkraut und zwei Litern kochendem Wasser zubereitet wurde. Lassen Sie diese Zusammensetzung ziehen.
- Ein roter Schamottstein wurde genommen und direkt ins Feuer oder den Ofen gelegt, wo er erhitzt wurde.
- Gleichzeitig nahmen sie einen leeren Eimer, wickelten die Ränder mit Stoff ein und gaben ein wenig Birkenteer in den Behälter.
- Der Ziegel wird aus dem Feuer genommen und in einen Eimer gelegt.
- Der Patient muss sich auf einen Eimer setzen und dann sehr vorsichtig in kleinen Portionen den Sud auf den heißen Stein gießen. Beim Auftreffen auf den Stein verdunstet der Kamillenaufguss und behandelt die Schamlippen und das vorgefallene Organ.
Dieser Vorgang muss sehr sorgfältig durchgeführt werden, um Verbrennungen zu vermeiden. Der Behandlungsverlauf umfasst acht solcher Verfahren.
- Rezept 2
Diese Zusammensetzung wird auf Basis von Eierschalen hergestellt. In diesem Fall benötigen Sie eine Menge von fünf Stück (die Eier müssen frisch sein).
- Die Schale gründlich waschen, trocknen und zerdrücken.
- Fünf mittelgroße Zitronen waschen und klein schneiden.
- Mischen Sie die beiden Zutaten und stellen Sie sie drei Tage lang an einen kühlen Ort.
- Anschließend 500 ml hochwertigen Wodka dazugeben. Weitere drei Tage an einem dunklen Ort (aber nicht im Kühlschrank) stehen lassen.
- Den Aufguss abseihen.
- Nehmen Sie unmittelbar vor dem Frühstück und Abendessen 30 ml ein.
- Behandlungsdauer: bis die Tinktur aufgebraucht ist.
- Machen Sie eine Pause und bereiten Sie während dieser Zeit eine neue Portion des Mittels zu.
- Wiederholen Sie diese Behandlung dreimal.
Es sei jedoch daran erinnert, dass Selbstmedikation den Zustand des Körpers der Frau nur verschlechtern kann. Daher sollte jede Behandlung mit nicht-traditionellen Methoden mit einem qualifizierten Spezialisten (Ihrem behandelnden Arzt) abgestimmt werden.
 [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
Kräuterbehandlung
Die gängigsten Mittel der Alternativmedizin sind Sammlungen verschiedener Heilkräuter. Wie bereits erwähnt, darf eine Kräuterbehandlung nur mit Zustimmung des behandelnden Arztes angewendet werden. In diesem Artikel stellen wir Ihnen einige solcher Rezepte vor:
- Nehmen Sie 500 ml 70%igen medizinischen Alkohol und übergießen Sie ihn mit 50 g zerkleinertem Tragantkraut. Lassen Sie die Mischung etwa zehn Tage lang an einem sonnengeschützten Ort stehen. Nehmen Sie anschließend vor den Mahlzeiten einen Teelöffel in etwas Wasser verdünnt ein. Die Anzahl der Dosen beträgt mindestens drei. Die Behandlungsdauer beträgt eineinhalb Monate.
- Bereiten wir eine Sammlung der folgenden Kräuter zu gleichen Teilen vor: Bibernelle, Knöterich, Johanniskraut, Ringelblumen, Mädesüß und Labkraut. Mahlen Sie alle Rohstoffe gut und mischen Sie sie. Nehmen Sie zwei Esslöffel davon. Mischen Sie diese Menge mit einem halben Liter kochendem Wasser. Lassen Sie die Mischung ziehen, bis sie abgekühlt ist. Trinken Sie dreimal täglich 70 ml. Die Behandlungsdauer beträgt einen Monat.
- Bereiten Sie eine Sammlung vor und nehmen Sie jeweils einen Esslöffel der jeweiligen Heilmittel: Johanniskraut, Dillsamen, Kamillenblüten und Chicorée. Bereiten Sie vor dem Schlafengehen einen Aufguss für den nächsten Tag zu: Geben Sie einen Teelöffel der Kräutermischung in eine Thermoskanne und übergießen Sie diese mit 200 ml kochendem Wasser. Verschließen Sie die Thermoskanne und lassen Sie sie über Nacht stehen. Morgens abseihen. Trinken Sie den Aufguss über den nächsten Tag verteilt in kleinen Schlucken. Die Behandlungsdauer beträgt drei Wochen. Machen Sie eine Pause von 14 Tagen und setzen Sie die Therapie dann fort. Die Gesamtbehandlungsdauer beträgt etwa drei Monate.
- Bereiten wir eine Auswahl der folgenden Kräuter vor: Zitronenmelisse – 50 g, Lindenblüte – 50 g, Weiße Taubnessel – 70 g, zerkleinerte Erlenwurzel – 10 g. Alles zermahlen und vermischen. Für die Anwendung benötigen Sie zwei Esslöffel der Kräutermischung, die mit einem Glas abgekochtem Wasser übergossen werden. Stehen lassen. Abseihen und die resultierende Flüssigkeitsmenge auf drei Tagesdosen aufteilen. Die Kur dauert zwei Wochen. Danach eine Pause – 14 Tage – und die Behandlung wird erneut durchgeführt. Die Gesamtbehandlungsdauer beträgt etwa drei Monate.
Homöopathie
Heutzutage erfreut sich die Homöopathie immer größerer Beliebtheit bei Menschen, die sich der Behandlung verschiedener Krankheiten mit alternativen medizinischen Methoden widmen.
Im Zusammenhang mit der Behandlung der in diesem Artikel besprochenen Krankheit sind homöopathische Ärzte bereit, verschiedene Medikamente anzubieten, die, falls sie das Problem nicht vollständig lösen, die pathologischen Symptome lindern und den Zustand des Patienten verbessern.
Zu solchen homöopathischen Präparaten gehören: Lilium tigrinum (Tigerlilie) – Dosen 3 – 30. Dosierung und Verabreichungsplan werden nur von einem homöopathischen Arzt verschrieben.
- Caulophyllum thalictroides (Kornblume) – wird in einem breiten Dosierungsbereich von 3 bis 12 verwendet. Die Dosierung und der Verabreichungsplan werden nur von einem homöopathischen Arzt verschrieben.
- Aesculus hippocastanum (Rosskastanie) – Dosen – 3X, 3 – 6. Dosierung und Verabreichungsplan werden nur von einem homöopathischen Arzt verschrieben.
- Helonias dioica (Gelbes Chamelirium) – wird in einem breiten Dosierungsbereich von 1X bis 30 verwendet. Die Dosierung und der Verabreichungsplan werden nur von einem homöopathischen Arzt verschrieben.
- Platinum metallicum (Platin) – Dosen 6 – 200. Dosierung und Verabreichungsplan werden nur von einem homöopathischen Arzt verschrieben.
- Sepia (Tintenfischtinte) – wird in einem breiten Dosierungsbereich von 6 bis 200 verwendet. Die Dosierung und der Verabreichungsplan werden nur von einem homöopathischen Arzt verschrieben.
- Natrium hypochlorosum (Natriumhypochlorat) – Dosen 3 – 6. Dosierung und Verabreichungsplan werden nur von einem homöopathischen Arzt verschrieben.
- Palladium (Palladium) – Dosen von 6 bis 30. Dosierung und Verabreichungsplan werden nur von einem homöopathischen Arzt verschrieben.
- Natrium muriaticum (Natriumchlorid) – wird in einem breiten Dosierungsbereich von 6 bis 200 verwendet. Die Dosierung und der Verabreichungsplan werden nur von einem homöopathischen Arzt verschrieben.
- Aurum metallicum (Metallisches Gold) – Dosen 3 – 30. Dosierung und Verabreichungsplan werden nur von einem homöopathischen Arzt verschrieben.
- Nux vomica (Nux vomica, Chilibukha) – wird in einem breiten Dosierungsbereich von 3X bis 200 verwendet. Die empfohlene Einnahmezeit ist abends. Dosierung und Einnahmeplan werden ausschließlich von einem homöopathischen Arzt verordnet.
Und es gibt noch viele weitere homöopathische Mittel, die Abhilfe schaffen können, allerdings nur, wenn sie von einem Spezialisten verschrieben werden.
Chirurgische Behandlung
Bei der Diagnose einer schweren Form des Prolaps oder wenn konservative Behandlungsmethoden nicht zum gewünschten Ergebnis geführt haben, verschreiben Ärzte eine chirurgische Behandlung. Die Wahl der Methode, die zum erwarteten positiven Ergebnis führen kann, hängt auch davon ab, ob die Frau in Zukunft Mutter werden möchte. Ist eine organerhaltende Operation erforderlich, kann diese Folgendes umfassen:
- Plastische Chirurgie zur Stärkung des Muskelgewebes des Beckenbodens.
- Plastische Chirurgie des Bandgewebes – Verkürzung der Fasern. Diese Methode führt jedoch nicht immer zum gewünschten Ergebnis, da sich die Bänder nach einiger Zeit wieder dehnen können.
- Bei der Alloplastik handelt es sich um die Verwendung spezieller alloplastischer Materialien, die es ermöglichen, die Festigkeit der Bänderfasern der Gebärmutter selbst zu stärken, wodurch sich auch ihr Gebärmutterhals hebt.
- Ein chirurgischer Eingriff, bei dem die Öffnung der Vagina durch Nähen verkleinert wird.
- Wenn eine Frau in Zukunft keine Geburt plant oder medizinische Gründe dagegen sprechen, wird eine vollständige Entfernung der Gebärmutter und des Gebärmutterhalses durchgeführt.
Übungen bei Gebärmutterhalsvorfall
Um die Muskeln und das Bindegewebe zu stärken, die die Beckenorgane stützen, bieten Spezialisten Übungen gegen Gebärmutterhalsprolaps an. Diese Komplexe sind unterschiedlich. Sie können beispielsweise Folgendes verwenden:
- Fixieren Sie Ihre Hände auf Hüfthöhe. Überkreuzen Sie Ihre Beine und gehen Sie in dieser Position fünf Minuten lang mit trippelndem Schritt.
- Stelle deine Füße schulterbreit auseinander. Breite deine Arme seitlich aus. Beuge dich nach vorne und versuche, mit einer Hand die nächsten Zehen zu erreichen. Mach dasselbe mit der anderen Hand.
- Nehmen Sie die Katzenhaltung ein, knien Sie sich hin und legen Sie Ihre Hände auf den Boden. Strecken Sie zunächst ein Bein. Bringen Sie es zurück in die Ausgangsposition. Und so zehnmal. Machen Sie die gleichen Bewegungen mit dem anderen Bein.
Wir können auch einen weiteren Komplex anbieten, der mit dem vorherigen durchaus kompatibel ist:
- Spannen Sie die Vaginalmuskulatur an und halten Sie sie 10–15 Sekunden lang angespannt. Entspannen Sie sie anschließend. Spannen Sie sie erneut an und halten Sie sie an Ort und Stelle. Nehmen Sie sich für diese Übung etwa fünf Minuten Zeit.
- Nun keine statische, sondern eine eher rhythmische Kontraktion dieser Muskelfasern: fünf Sekunden Anspannung – fünf Sekunden Entspannung und so weiter für zwei Minuten.
Am effektivsten in dieser Situation sind jedoch Kegelübungen. Diese Übungen werden von einfach bis komplex durchgeführt. Mit zunehmender Beherrschung einiger Übungen nimmt deren Komplexität und Dauer zu.
Bevor sie beginnt, sollte jede Frau zunächst lernen, die Ringmuskulatur der Vagina anzuspannen, ohne die Bauchmuskulatur und das Kreuzbein zu beanspruchen. Wenn sie die oben genannten Übungen absolviert hat, wird ihr diese Technik leicht fallen. Sie sollten auch die richtige Atmung beherrschen.
- Liegeposition, Arme am Körper entlang. Spannen Sie langsam die Dammmuskulatur an. Zählen Sie bis drei (mit der Zeit auf 5–20 Sekunden steigern) und entspannen Sie sich. Führen Sie mehrere Übungen durch.
- Die Übung ähnelt der ersten, nur sollte das Tempo der abwechselnden Anspannung und Entspannung möglichst schnell gesteigert werden.
- Die Frau sollte sich einen Ball im Dammbereich vorstellen und versuchen, ihn herauszudrücken.
- Liegeposition, Arme am Körper entlang. Der Musculus pubococcygeus wird abwechselnd angespannt und entspannt. Das Tempo ist durchschnittlich. Anfangs sollten es 30 Wiederholungen sein, mit zunehmender Kraft des Muskels kann die Frequenz auf 300 Wiederholungen erhöht werden. Wenn Sie diese Übung beherrschen, können Sie sie sogar im Bus ausführen, ohne dass andere sie bemerken.
Ist die erste Stufe geschafft, können die Übungen mit der Zeit etwas schwieriger gestaltet werden.
Verhütung
Um zunächst zu vermeiden, dass eine Kombination von Faktoren zu einem Gebärmutterhalsvorfall führt, ist eine Vorbeugung der betreffenden Erkrankung notwendig:
- Auf die Körperhygiene, insbesondere im Intimbereich, ist sehr sorgfältig zu achten.
- Während der Schwangerschaft, insbesondere im Spätstadium, ist das Tragen eines Stützverbandes notwendig.
- Frühe postpartale Rehabilitation der Muskulatur des Damms und der Vagina.
- Es ist notwendig, regelmäßig Übungen durchzuführen, insbesondere solche, die für die Stärkung der Bauch- und Gesäßmuskulatur verantwortlich sind. Solche Übungen sind besonders während der Schwangerschaft und nach der Geburt relevant.
- Streichen Sie Kraftsportarten aus Ihrem Leben, insbesondere solche Übungen, die die Beckenbodenmuskulatur übermäßig beanspruchen.
- Bei Verdacht auf eine Infektion muss umgehend ein Facharzt kontaktiert und bis zur vollständigen Genesung behandelt werden.
- Die Ernährung jeder Frau sollte gesund und ausgewogen sein.
- Während der Ruhephase muss eine Frau Zeit haben, verlorene Kräfte vollständig wiederherzustellen.
- Regelmäßige Gymnastikübungen für die Muskulatur des Intimbereichs sind wünschenswert.
- Lassen Sie sich regelmäßig, mindestens einmal jährlich, von Ihrem Arzt oder Apotheker untersuchen.
Vorhersage
Ein Prolaps des Genitalorgans ist eine schwerwiegende Erkrankung für den weiblichen Körper. Wird er nicht behandelt und verschlimmert sich die Krankheit, kann die Prognose tödlich sein.
Wenn eine Frau rechtzeitig einen Frauenarzt aufsucht, kann die Krankheit früher gestoppt werden und die Prognose für das weitere Leben ist sehr günstig. Solche Frauen können ein hohes Alter erreichen und trotzdem Kinder bekommen.
Ein Gebärmutterhalsvorfall ist eine unangenehme und manchmal gefährliche Erkrankung. Wenn eine Frau an dieser Krankheit leidet, sollte sie sie unter keinen Umständen ignorieren. Schließlich verschlimmert sich die Situation mit der Zeit nur noch und es treten verschiedene Komplikationen auf. Es ist ratsam, umgehend einen Facharzt aufzusuchen. Möglicherweise ist Ihre Situation noch nicht schwerwiegend und Sie können mit Übungen und anderen konservativen Behandlungsmethoden gut zurechtkommen. Wichtig ist, alle Empfehlungen eines qualifizierten Spezialisten zu befolgen.

