Facharzt des Artikels
Neue Veröffentlichungen
Dermatillomanie
Zuletzt überprüft: 29.06.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
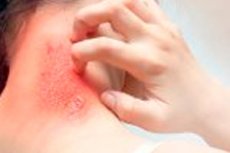
Dermatillomanie, auch bekannt als trophische Hautrisse oder exfoliative Störung, ist eine psychische Störung, bei der eine Person unbewusst oder bewusst Haut am eigenen Körper reibt, kratzt oder abzieht. Dies kann zu Hautschäden und sogar Geschwüren und Infektionen führen. Diese Störung gehört zu einer Gruppe von Störungen, die als Körperdysmorphe Störungen (oder körperdysmorphe Störungen) bekannt sind. Dabei ist die Person sehr besorgt um ihr Aussehen und darauf fixiert, kleinste „Makel“ auf ihrer Haut zu finden und zu beseitigen.
Menschen, die an Dermatillomanie leiden, können aufgrund ihres Verhaltens starke Angst, Scham und Schwindelgefühle verspüren. Diese Störung erfordert oft professionelle Hilfe, beispielsweise eine Psychotherapie, um den Betroffenen zu helfen, ihr Verhalten zu kontrollieren und mit den psychischen Aspekten der Störung umzugehen.
Die Behandlung kann eine kognitive Verhaltenstherapie (CBT), Medikamente und Unterstützung durch Psychologen umfassen.
Ursachen Dermatillomanie
Die Ursachen der Dermatillomanie können vielfältig sein und sowohl physiologische als auch psychologische Faktoren umfassen. Einige mögliche Ursachen sind:
- Stress und Angst: Dermatillomanie kann mit erhöhtem Stress und Angst verbunden sein. Aktivitäten, die auf Hautschäden abzielen, können Stress abbauen oder Angstgefühle lindern.
- Perfektionismus: Menschen, die zum Perfektionismus neigen, machen sich möglicherweise schon die kleinsten Unvollkommenheiten ihrer Haut Sorgen und verspüren den starken Wunsch, diese zu beseitigen.
- Gewohnheit: Dermatillomanie kann wie andere zwanghafte Verhaltensweisen zur Gewohnheit werden. Wiederholte Verhaltensweisen können mit der Zeit schlimmer werden.
- Genetische Faktoren: In einigen Fällen kann eine genetische Veranlagung für Dermatillomanie vorliegen, wenn auch Familienmitglieder in der Vergangenheit ähnliche Probleme hatten.
- Neurochemische Faktoren: Einige Studien haben Dermatillomanie mit neurochemischen Veränderungen im Gehirn in Verbindung gebracht, darunter Veränderungen des Spiegels von Neurotransmittern wie Serotonin.
- Selbstsicherheit: Menschen mit Dermatillomanie empfinden möglicherweise nach dem Kratzen oder Ziehen an der Haut Befriedigung oder Erleichterung, auch wenn dies körperliche Schmerzen verursacht.
- Selbstwertgefühl und Körperbild: Ein geringes Selbstwertgefühl und eine negative Wahrnehmung des eigenen Körpers können mit Dermatillomanie in Verbindung stehen, da sich die Betroffenen möglicherweise besser fühlen, wenn ihre Haut „besser“ aussieht.
- Traumatische Ereignisse: Manchmal kann Dermatillomanie mit traumatischen Ereignissen oder psychischen Traumata in der Vergangenheit zusammenhängen.
- Psychische Störungen: Dermatillomanie kann von anderen psychiatrischen Störungen wie Depressionen, Angstzuständen oder Kontrollstörungen begleitet sein.
Symptome Dermatillomanie
Zu den Symptomen einer Dermatillomanie können gehören:
- Übermäßiges Kratzen, Schaben, Ziehen, Reißen oder andere Handlungen, die die Haut schädigen sollen.
- Wiederholte und unkontrollierte Versuche, kleinste Unvollkommenheiten der Haut wie Akne, Narben, Schuppen oder Hautunreinheiten zu beseitigen.
- Sucht nach Kratzen oder Treten, die einer Drogen- oder Alkoholsucht ähneln kann.
- Bewusstes oder unbewusstes Ausführen dieser Handlungen, selbst bei Vorhandensein von körperlichen oder psychischen Schmerzen.
- Erhöhte Angst und Stress im Zusammenhang mit Dermatillomanie.
- Hautschäden, die zu Geschwüren, Infektionen, Narbenbildung und anderen Problemen führen können.
- Die Tendenz, Hautläsionen aus Scham vor anderen zu verbergen.
- Keine Befriedigung durch das Kratzen oder Treten, sondern eher ein Gefühl der Erleichterung danach.
- Die Auswirkungen der Dermatillomanie auf das tägliche Leben, soziale Beziehungen und das psychische Wohlbefinden.
Formen
Dermatillomanie kann je nach den individuellen Merkmalen des Patienten unterschiedliche Formen und Erscheinungsformen haben. Im Folgenden sind einige der Formen und Erscheinungsformen aufgeführt:
- Kratzen der Haut: Der Patient kratzt wiederholt mit Fingernägeln oder scharfen Gegenständen an der Haut. Dies kann zu Hautschäden, Abschürfungen und Geschwüren führen.
- Hautabschürfung: Der Patient entfernt die oberste Hautschicht, indem er sie mit Fingernägeln oder anderen scharfen Gegenständen abschürft. Dies kann zur Bildung tiefer Wunden führen.
- Hautdruck: Der Patient drückt oder reibt wiederholt auf die Haut und versucht so, sie von eingebildeten Defekten zu „reinigen“.
- Haarmanipulation: Manche Menschen mit Dermatillomanie manipulieren ihr Haar auch, indem sie es ausreißen, um ihre Finger drehen oder daran knabbern.
- Saugen oder Kauen auf der Haut: In seltenen Fällen kann sich eine Dermatillomanie durch Saugen oder Kauen auf der Haut äußern, was ebenfalls zu Schäden führen kann.
- Verwendung von Werkzeugen: Manche Menschen verwenden möglicherweise Werkzeuge wie Pinzetten oder Scheren, um Hautmanipulationen durchzuführen.
- Pickel und Mitesser auszupfen: Menschen mit Dermatillomanie können unkontrolliert an Pickeln, Mitessern und anderen Hautausschlägen herumzupfen, was den Zustand verschlimmern kann.
- Manipulation der Schleimhäute: In seltenen Fällen kann die Dermatillomanie auch Schleimhäute wie die Lippen oder die Innenseiten der Wangen betreffen. Saugen oder Kratzen kann zu Läsionen führen.
Diagnose Dermatillomanie
Die Diagnose Dermatillomanie kann von einem Psychiater oder einem auf Psychotherapie und psychische Störungen spezialisierten Psychologen gestellt werden. Die folgenden Methoden und Kriterien werden üblicherweise zur Diagnosestellung verwendet:
- Klinische Beurteilung: Der Arzt befragt den Patienten, um die Merkmale und Symptome der Dermatillomanie zu identifizieren. Der Patient kann über seine Hautmanipulationsgewohnheiten und deren Auswirkungen auf sein Leben sprechen.
- Diagnostische Kriterien: Die Diagnose Dermatillomanie kann anhand der im Diagnostischen und Statistischen Handbuch Psychischer Störungen (DSM-5) festgelegten Kriterien gestellt werden. Demnach wird Dermatillomanie zur Kategorie der Impulskontrollstörungen gezählt.
- Ausschluss anderer Ursachen: Der Arzt kann auch andere körperliche oder psychische Ursachen ausschließen, die die Symptome des Patienten erklären könnten.
- Anamnese: Eine Überprüfung der Krankengeschichte und der medizinischen Vorgeschichte des Patienten ist wichtig, einschließlich der Dauer der Symptome und ihrer Auswirkungen auf das tägliche Leben.
- Selbsteinschätzung: Der Arzt kann spezielle Fragebögen und Skalen verwenden, um den Schweregrad der Dermatillomanie und ihre Auswirkungen auf den Patienten einzuschätzen.
Die Diagnose erfolgt in der Regel anhand des klinischen Erscheinungsbilds und der Erfüllung der DSM-5-Kriterien. Sobald die Diagnose gestellt ist, kann der Patient zur Behandlung überwiesen werden. Diese umfasst häufig eine Psychotherapie wie kognitive Verhaltenstherapie (KVT) und in manchen Fällen auch Medikamente.
Behandlung Dermatillomanie
Die Behandlung von Dermatillomanie umfasst in der Regel Psychotherapie und in einigen Fällen Medikamente. Hier sind einige der Behandlungsansätze:
- Kognitive Verhaltenstherapie (KVT): Die KVT ist eine der wirksamsten Behandlungsmethoden für Dermatillomanie. In dieser Therapie lernen Patienten, ihre Hautmanipulationsfähigkeiten zu erkennen und zu kontrollieren, Auslöser und Stresssituationen zu identifizieren, die die Erkrankung provozieren können, und Bewältigungsstrategien und alternative Verhaltensreaktionen zu entwickeln.
- Gruppenunterstützung: Die Teilnahme an Gruppensitzungen kann für Patienten mit dieser Störung hilfreich sein. Der Erfahrungsaustausch mit anderen Betroffenen kann dazu beitragen, das Gefühl der Isolation zu verringern und zusätzliche Unterstützung zu bieten.
- Medikamente: In einigen Fällen, in denen Dermatillomanie mit gleichzeitig auftretenden psychiatrischen Störungen einhergeht, kann ein Arzt Medikamente wie Antidepressiva oder Medikamente zur Verringerung von Angstzuständen verschreiben.
- Selbsthilfe: Patienten können auch verschiedene Selbsthilfetechniken wie Achtsamkeit (Meditation und Entspannung) anwenden, um Stress und Angst zu bewältigen, was den Wunsch nach Manipulation der Haut verringern kann.
- Einhaltung der Hautpflege: Es ist wichtig, dass Patienten der Hautpflege an den Verletzungsstellen besondere Aufmerksamkeit schenken, um Infektionen zu vermeiden und den Heilungsprozess zu beschleunigen.
Die Behandlung sollte für jeden Patienten individuell erfolgen.
Verhütung
Zur Vorbeugung von Dermatillomanie können folgende Maßnahmen gehören:
- Psychologische Unterstützung: Wenn Sie eine Veranlagung zu Dermatillomanie haben oder die ersten Anzeichen der Erkrankung bemerken, ist es wichtig, einen Psychologen oder Psychiater aufzusuchen. Ein frühzeitiger Besuch kann helfen, die Entwicklung der Krankheit zu verhindern.
- Selbstkontrolle: Achten Sie auf die Momente, in denen Sie anfangen, Ihre Haut zu manipulieren oder Ihre Haare auszuzupfen. Versuchen Sie, Bewältigungsstrategien für den Stress oder alternative Entspannungsmethoden zu entwickeln, um destruktives Verhalten zu ersetzen.
- Stressabbautechniken: Lernen und üben Sie Stressabbautechniken wie Meditation, Yoga, tiefes Atmen und Entspannung. Diese Techniken können Ihnen helfen, emotionale Spannungen besser zu bewältigen.
- Bewegung: Regelmäßige körperliche Aktivität kann helfen, Stress und Angst abzubauen, was wiederum bei der Vorbeugung dieser Erkrankung hilfreich sein kann.
- Unterstützung durch andere: Sprechen Sie mit engen Freunden und Ihrer Familie über Ihre Schmerzen und Ängste. Sie können Unterstützung und Verständnis bieten und so das Gefühl der Isolation verringern.
- Hautpflege: Die richtige Haut- und Haarpflege und die Minimierung von Reizstoffen (wie etwa aggressiven Chemikalien) können dazu beitragen, Reizungen und Rötungen vorzubeugen, die die Erkrankung auslösen können.
- Vermeiden Sie es, allein zu sein: Versuchen Sie, nicht allein zu sein, wenn Sie das Gefühl haben, Ihre Haut oder Haare zu manipulieren. Geselligkeit mit anderen kann Sie von solchen Handlungen ablenken.
Prognose
Die Prognose kann je nach verschiedenen Faktoren variieren, darunter der Schweregrad der Störung, ihre Dauer, die Verfügbarkeit einer Behandlung und die Motivation des Patienten, den Empfehlungen des Spezialisten zu folgen. Es ist wichtig zu beachten, dass diese Störung, wie andere körperdysmorphe Störungen, chronisch sein kann. Mit der richtigen Hilfe und Unterstützung können die meisten Betroffenen ihren Zustand jedoch verbessern und lernen, ihre Symptome zu kontrollieren.
Die Prognose kann wie folgt lauten:
- Vollständige Genesung: Einigen Patienten gelingt es, die Dermatillomanie durch Psychotherapie, Medikamente und Selbstkontrolle vollständig zu überwinden.
- Teilweise Verbesserung: Bei anderen Patienten wird eine teilweise Verbesserung durch eine Verringerung der Häufigkeit und Intensität der Haut- oder Haarmanipulation erreicht.
- Chronisch: Bei manchen Menschen kann die Krankheit chronisch verlaufen und trotz Behandlung immer wieder Rückfälle erleiden. Doch auch in diesem Fall ist es möglich, die Symptome durch Behandlung und Unterstützung zu lindern und die Lebensqualität zu verbessern.
Es ist wichtig, regelmäßig einen Therapeuten aufzusuchen, um den Behandlungsverlauf zu überwachen und die Empfehlungen und Verordnungen des Spezialisten zu befolgen. Je früher die Behandlung und Betreuung beginnt, desto besser sind die Prognose und die Chancen auf eine Besserung der Dermatillomanie.
Verwendete Literatur
Neznanov, Aleksandrovsky, Abritalin: Psychiatrie. Nationales Handbuch. GEOTAR-Media, 2022.

