Facharzt des Artikels
Neue Veröffentlichungen
Aortokoronare Bypass-Operation
Zuletzt überprüft: 29.06.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
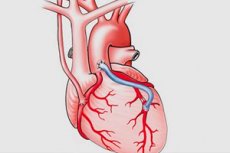
Der aortokoronare Bypass (CABG) ist ein chirurgischer Eingriff, bei dem Shunts (Bypässe) um verengte oder blockierte Bereiche der Koronararterien gelegt werden, um die normale Blutversorgung des Herzens wiederherzustellen. Der Name des Verfahrens leitet sich von der Verwendung der Aorta und der Koronararterien als Shunts ab.
Koronarbypass und Stentimplantation: Was ist der Unterschied?
Koronararterien-Bypass und Stentimplantation sind zwei verschiedene Behandlungsmethoden bei koronarer Herzkrankheit (KHK), die der Wiederherstellung der normalen Blutversorgung des Herzmuskels dienen. Hier sind die Hauptunterschiede zwischen diesen Verfahren:
Koronarbypass-Operation (aortokoronarer Bypass, CABG):
- Der Ablauf des Eingriffs: Bei der ACS legt der Chirurg Bypässe (Shunts) um verengte oder blockierte Bereiche der Koronararterien. Dabei nutzt er die Blutgefäße des Patienten, meist die Arteria mammaria interna (Mammariaarterie) oder die Arteria saphena. Diese Shunts dienen dazu, von Arteriosklerose betroffene Bereiche der Arterien zu umgehen und so eine normale Blutversorgung des Herzens zu gewährleisten.
- Invasivität: ACS ist ein invasiver chirurgischer Eingriff, der eine Vollnarkose und Einschnitte in der Brustwand erfordert, um Zugang zum Herzen und zu den Blutgefäßen zu erhalten.
- Indikationen: Ein ACS wird üblicherweise bei stark verengten oder blockierten Koronararterien in Betracht gezogen, insbesondere wenn der Patient mehrere erkrankte Gefäße hat oder andere Behandlungen wie das Einsetzen eines Stents unwirksam sind.
Stenting (Koronarstent):
- Ablauf des Eingriffs: Beim Stenting, auch Koronarangioplastie mit Stent genannt, führt ein Facharzt mithilfe eines dünnen Katheters ein flexibles Röhrchen (Stent) in einen verengten Abschnitt der Koronararterie ein. Der Stent wird dann aufgeblasen und weitet das Gefäß, wodurch der normale Blutfluss zum Herzen wiederhergestellt wird.
- Invasivität: Die Stentimplantation ist ein weniger invasives Verfahren als die ACS. Sie wird in der Regel durch einen kleinen Einschnitt in einer Arterie, meist in der Leiste oder am Handgelenk, durchgeführt und kann unter örtlicher Betäubung durchgeführt werden.
- Indikationen: Die Stentimplantation wird häufig zur Behandlung mittelgradig bis mittelgradig verengter Koronararterien oder einer einzelnen verengten Arterie eingesetzt. Sie kann auch im Rahmen einer umfassenden Behandlung mehrerer verengter Arterien durchgeführt werden.
Abhängig von den Merkmalen und dem Schweregrad der CAB sowie dem Allgemeinzustand des Patienten kann der Arzt entscheiden, welche Behandlungsmethode am besten geeignet ist. Manchmal kann im Einzelfall auch eine Kombination beider Methoden angewendet werden. Wichtig ist, dass die Entscheidung nach sorgfältiger Beurteilung des Patienten und unter Berücksichtigung seiner individuellen Risikofaktoren und seines Gesundheitszustands getroffen wird.
Hinweise für das Verfahren
Zu den Indikationen für eine aortokoronare Bypass-Operation gehören:
- Schwere Angina Pectoris (stabile oder instabile Angina pectoris): Wenn ein Patient aufgrund einer Verengung oder Blockade der Koronararterien unter starken Brustschmerzen leidet, die sich weder durch Medikamente noch durch andere Therapiemethoden beheben lassen, kann eine aortokoronare Bypass-Operation als Behandlungsoption in Betracht gezogen werden.
- Akuter Myokardinfarkt: Bei einem akuten Myokardinfarkt, bei dem ein Teil des Herzmuskels aufgrund einer blockierten Koronararterie nicht ausreichend mit Blut versorgt wird, kann eine aortokoronare Bypass-Operation ein dringender Eingriff zur Wiederherstellung der Blutversorgung sein.
- Angina-Symptome, die nicht auf die Behandlung ansprechen: Wenn Angina-Symptome (wie Brustschmerzen) nicht mit Medikamenten oder anderen Methoden behandelt werden können, kann eine Operation in Betracht gezogen werden.
- Mehrere Verengungen der Koronararterien: Wenn bei einem Patienten mehrere Verengungen der Koronararterien vorliegen, kann eine aortokoronare Bypass-Operation empfohlen werden, um den normalen Blutfluss wiederherzustellen.
- Ineffektivität anderer Behandlungen: Wenn andere Behandlungen wie eine Angioplastie (Placebo-Verschluss eines Gefäßes) oder eine Stentimplantation (Einsetzen eines Stents) wirkungslos oder nicht anwendbar sind, kann als Alternative eine aortokoronare Bypass-Operation in Betracht gezogen werden.
- Eine Erkrankung, die einen Koronarbypass als Teil eines anderen chirurgischen Eingriffs erfordert: Manchmal kann ein aortokoronarer Bypass als Teil eines anderen chirurgischen Eingriffs durchgeführt werden, beispielsweise beim Ersatz einer Herzklappe oder bei einem Aortenaneurysma, wenn auch die Wiederherstellung der Blutzufuhr zum Herzen erforderlich ist.
Die Indikation für eine aortokoronare Bypass-Operation sollte stets individuell für jeden Patienten anhand seiner Anamnese und seines Herzzustands gestellt werden. Die Entscheidung zur Durchführung der Operation sollte von einem auf die Behandlung von Herzerkrankungen spezialisierten Arzt getroffen werden.
Risiken einer Koronarbypass-Operation
Die Koronararterien-Bypass-Operation (CABG) ist ein chirurgischer Eingriff, der wie jeder andere medizinische Eingriff gewisse Risiken birgt. Es ist jedoch wichtig zu bedenken, dass die Entscheidung für eine CABG auf einer Nutzen-Risiko-Abwägung beruht und der Eingriff in den meisten Fällen bei Patienten mit schwerer koronarer Herzkrankheit deren Lebensqualität und -dauer deutlich verbessern kann. Hier sind einige der mit einer CABG verbundenen Risiken:
- Allgemeine Operationsrisiken: Wie bei jeder Operation besteht das Risiko einer Infektion, Blutung, allergischer Reaktionen auf die Narkose usw.
- Risiko von Herzkomplikationen: Obwohl eine CABG zur Behandlung von Herzproblemen durchgeführt wird, kann die Operation selbst ein Risiko von Herzkomplikationen wie Myokardinfarkt (Herzinfarkt), Herzrhythmusstörungen (Arrhythmien) usw. bergen.
- Schlaganfallrisiko: CSH erhöht möglicherweise das Risiko der Bildung und Wanderung von Blutgerinnseln ins Gehirn, was einen Schlaganfall verursachen kann.
- Risiko von Gefäß- oder Organschäden: Bei der Anlage von Shunts können Gefäße oder umliegende Organe geschädigt werden. Beispielsweise kann die Arteria thoracica interna beschädigt werden, wenn sie zur Verwendung als Shunt entfernt wird.
- Infektionsrisiko: Bei jedem chirurgischen Eingriff besteht das Risiko einer Infektion an der Schnittstelle oder im Körperinneren.
- Risiko allergischer Reaktionen: Bei einigen Patienten kann es zu allergischen Reaktionen auf die während der Operation verwendeten Medikamente oder Materialien kommen.
- Risiko psychischer Belastung: Der Operationsverlauf und die Erholung davon können beim Patienten Stress und Ängste auslösen.
Vorbereitung
Die Vorbereitung auf eine aortokoronare Bypass-Operation (ACB) ist ein wichtiger Schritt vor einer Herzoperation und umfasst mehrere Schritte. Diese Schritte dienen der Patientensicherheit und dem Erfolg der Operation. Hier ist ein allgemeiner Überblick über die Vorbereitung auf eine CABG:
- Beratung und Abklärung: Der erste Schritt ist eine Konsultation mit einem Herzchirurgen und einem Kardiologen. Die Ärzte untersuchen das Herz und stellen fest, ob ein ACS erforderlich ist. Zu diesem Zeitpunkt können auch zusätzliche Untersuchungen wie Elektrokardiographie (EKG), Echokardiographie und Koronarographie durchgeführt werden, um den Zustand der Herzgefäße genauer zu diagnostizieren.
- Laboruntersuchungen: Bei dem Patienten können Laborblutuntersuchungen durchgeführt werden, darunter ein allgemeines Blutbild, biochemische Untersuchungen und ein Koagulogramm, um den allgemeinen Zustand des Körpers zu beurteilen und auf Infektionen oder Gerinnungsstörungen zu prüfen.
- Absetzen von Medikamenten: Ärzte können empfehlen, bestimmte Medikamente vor der Operation vorübergehend abzusetzen. Dies kann Antikoagulanzien, Antiaggregationshemmer (wie Aspirin) und bestimmte andere Medikamente umfassen. Es ist wichtig, den Empfehlungen Ihres Arztes zu folgen und keine Medikamente ohne dessen Zustimmung einzunehmen.
- Vorbereitung auf die Narkose: Am Tag der Operation werden Sie auf die Narkose vorbereitet. Dazu gehört, dass Sie Ihre Nahrungs- und Flüssigkeitsaufnahme vor der Operation einschränken und Ihre Krankengeschichte und Ihren Gesundheitszustand mit dem Anästhesisten besprechen.
- Vorbereitung auf den Operationssaal: Sie werden auf die Operation vorbereitet, einschließlich Hygieneverfahren und Vorbereitung des Operationssaals.
- Einwilligung zur Operation: Vor der Operation müssen Sie eine Einwilligung zur ACS unterzeichnen, nachdem Sie alle notwendigen Informationen über die Risiken und Vorteile der Operation erhalten haben.
- Moralische Unterstützung: Es ist wichtig, das emotionale Wohlbefinden des Patienten vor der Operation zu fördern. Familie und nahe Verwandte können eine wichtige Rolle bei der Unterstützung des Patienten spielen.
- Organisation Ihrer postoperativen Versorgung: Nach Ihrem ACS benötigen Sie Rehabilitation und postoperative Betreuung. Bereiten Sie sich darauf vor, indem Sie die notwendige Unterstützung und Betreuung nach Ihrer Entlassung aus dem Krankenhaus organisieren.
Es ist wichtig zu verstehen, dass die Vorbereitung auf ACS je nach Zustand des Patienten und den Empfehlungen Ihres Arztes individuell erfolgen kann. Befolgen Sie stets die Anweisungen des medizinischen Personals und besprechen Sie alle Ihre Fragen und Bedenken mit Ihrem Arzt.
Wie lange dauert eine Bypass-Operation?
Die Dauer einer Koronararterien-Bypass-Operation (CABG) kann je nach verschiedenen Faktoren variieren, darunter der Komplexität der Operation, der Anzahl der zu erstellenden Shunts und dem Allgemeinzustand des Patienten. Im Durchschnitt kann eine Koronararterien-Bypass-Operation zwischen 3 und 6 Stunden dauern.
Hier sind einige Faktoren, die die Dauer einer CS-Operation beeinflussen können:
- Komplexität der Gefäßanatomie: Wenn ein Patient eine komplexe Koronararterienanatomie hat oder mehrere Bypässe angelegt werden müssen, kann die Operation länger dauern.
- Anzahl der Shunts: Eine Operation mit einem einzelnen Shunt kann kürzer sein als eine Operation mit mehreren Shunts. Beispielsweise kann eine Mehrgefäß-Bypass-Operation länger dauern.
- Begleitende medizinische Probleme: Wenn ein Patient an anderen Erkrankungen wie Diabetes, Bluthochdruck oder einer Lungenerkrankung leidet, kann dies die Dauer der Operation beeinflussen.
- Erfahrung des Chirurgen: Ein erfahrener Chirurg mit langjähriger Erfahrung in der Durchführung von CPR kann die Operation effizienter und schneller durchführen.
- Zustand des Patienten: Wenn der Patient einen komplexeren medizinischen Zustand hat oder während der Operation schwere Komplikationen auftreten, kann dies die Dauer des Eingriffs verlängern.
- Technische Ausstattung und Team: Auch die Verfügbarkeit moderner Operationsgeräte und eines qualifizierten Ärzteteams kann die Operationsdauer beeinflussen.
Technik aortokoronare Bypass-Operation
Hier sind die Schritte und Techniken zur Durchführung eines ACS:
Patientenvorbereitung:
- Der Patient wird einer präoperativen Untersuchung unterzogen, die eine körperliche Untersuchung, ein Elektrokardiogramm (EKG), eine Koronarangiographie und Labortests umfasst.
- Dabei wird entschieden, welche Gefäße als Shunts genutzt werden (z. B. Vena saphena aus dem Bein oder Arteria thoracica aus dem Brustkorb).
Anästhesie:
- Um sicherzustellen, dass der Patient während der Operation bewusstlos ist, wird ihm eine Vollnarkose verabreicht.
Zugang:
- Der Chirurg macht einen vertikalen Einschnitt in die Brustwand und legt das Brustbein (Sternum) frei.
- Anschließend wird das Brustbein durchtrennt, um Zugang zum Herzen und zur Aorta zu erhalten.
Gefäßextraktion:
- Der Chirurg wählt die Gefäße aus, die als Shunts verwendet werden sollen (z. B. Vena saphena oder Arteria thoracica).
- Gefäße können vorbereitet, bearbeitet und auf die erforderlichen Abmessungen zugeschnitten werden.
Shunts erstellen:
- Der Chirurg verbindet die ausgewählten Gefäße mithilfe feiner Nähte oder anderer Verbindungstechniken mit der Aorta und den Koronararterien.
- Um den Blutfluss zu gewährleisten, werden Bypässe angelegt, bei denen enge oder blockierte Bereiche der Koronararterien umgangen werden.
Schließung des Zugangs:
- Sobald die Operation abgeschlossen ist, wird das Brustbein geschlossen und mit Metalldrähten verbunden und der Einschnitt in der Brustwand wird vernäht und geschlossen.
- Der Hautschnitt des Patienten wird möglicherweise mit Nähten oder Klebstoff verschlossen.
Wiederherstellung:
- Der Patient wird in eine Aufwachstation verlegt, wo sein Zustand postoperativ überwacht und kontrolliert wird.
- Das medizinische Personal überwacht die Herzaktivität, die Atmung und andere wichtige Parameter des Patienten.
Arten der Koronarbypass-Operation
Eine Koronararterien-Bypass-Operation (CABG) kann je nach Wahl der Shunt-Gefäße und der Anzahl der Shunts, die zur Wiederherstellung der Blutversorgung des Herzens angelegt werden, mit unterschiedlichen Methoden durchgeführt werden. Hier sind einige der wichtigsten CABG-Arten:
- Aortokoronarer Bypass (ACB): Dies ist die häufigste Art der Bypass-Operation. Bei der ACH werden die Aorta und ein oder mehrere andere Gefäße (meistens die Arteria thoracica interna und/oder die Vena saphena) als Shunts verwendet, um Umgehungen um verengte oder verstopfte Koronararterien zu schaffen.
- Mamma-Koronar-Bypass (MCCB): Bei dieser Art der CABG wird die innere Brustarterie (Mammaarterie, innere Brustarterie) als Shunt verwendet. Die innere Brustarterie ist stabil und kann das Myokard langfristig mit Blut versorgen.
- Zwei-Gefäß- und Drei-Gefäß-Bypass: Abhängig von der Anzahl der bei der CSH angelegten Bypässe kann es sich um einen Zwei-Gefäß-Bypass (zwei Arterien oder eine Arterie und eine Vene) oder einen Drei-Gefäß-Bypass (drei Arterien oder zwei Arterien und eine Vene) handeln.
- CABG mit Gefäßen der unteren Extremitäten: In manchen Fällen kann eine Vena saphena aus dem Bein als Shunt für eine CABG genutzt werden. Dies gilt insbesondere, wenn keine anderen geeigneten Gefäße zur Verfügung stehen.
- Kombinierter Bypass: Manchmal können verschiedene Arten von Shunts verwendet werden, darunter aortokoronare, mammarokoronare und Gefäße der unteren Extremitäten, abhängig von der spezifischen Anatomie des Patienten und der Notwendigkeit mehrerer Bypässe.
Die Wahl der SCC-Methode hängt von den medizinischen Indikationen, der Gefäßanatomie des Patienten und den Empfehlungen des Chirurgen ab. Jede CABG-Art hat ihre Vorteile und Nachteile. Die Entscheidung für eine bestimmte CABG-Methode hängt von der individuellen Situation und den Bedürfnissen des Patienten ab.
Aortokoronare Bypass-Operation (Bypass-Operation)
Dies ist ein großer chirurgischer Eingriff und weist bestimmte Kontraindikationen auf. Patienten mit bestimmten Erkrankungen oder Risikofaktoren sind möglicherweise nicht für diese Operation geeignet. Kontraindikationen für eine aortokoronare Bypass-Operation können sein:
- Allgemeine Verschlechterung des Zustands des Patienten: Wenn sich der Patient in einem kritischen Zustand befindet und eine Operation nicht verträgt, kann eine aortokoronare Bypass-Operation verschoben oder nicht in Betracht gezogen werden.
- Zu schwaches Herz: Wenn das Herz eines Patienten zu schwach ist, um eine Operation zu überstehen, kann dies eine Kontraindikation sein.
- Schwere Komorbiditäten: Einige schwere Komorbiditäten, wie etwa eine schwere Lungen- oder Nierenerkrankung, können das Risiko von Komplikationen durch die Operation erhöhen und eine Kontraindikation darstellen.
- Insuffizienz anderer Organe: Eine Insuffizienz anderer Organe, wie etwa der Leber oder der Nieren, kann eine Operation unerwünscht oder unmöglich machen.
- Aktive Entzündung im Brustraum: Das Vorhandensein einer aktiven Entzündung im Brustraum kann eine Kontraindikation für eine Operation darstellen.
- Thrombophlebitis und äußere Beingeschwüre: Wenn ein Patient an einer Thrombophlebitis oder äußeren Beingeschwüren leidet, kann die Operation verschoben werden, bis diese abgeklungen sind.
- Höheres Alter: Altersbedingte Faktoren können das Risiko von Komplikationen nach der Operation erhöhen. Ihr Arzt kann diesen Aspekt bei der Entscheidung berücksichtigen, ob eine aortokoronare Bypass-Operation durchgeführt werden soll.
- Ablehnung der Operation durch den Patienten: Lehnt der Patient eine Operation ab oder ist er damit nicht einverstanden, kann dies ebenfalls eine Kontraindikation darstellen.
Hier sind die grundlegenden Schritte, die während einer aortokoronaren Bypass-Operation durchgeführt werden:
- Patientenvorbereitung: Der Patient wird allgemein auf die Operation vorbereitet, einschließlich Hautvorbereitung und Anästhesie.
- Zugang zum Herzen: Der Chirurg macht einen kleinen Einschnitt in der Brust (normalerweise in der Mitte oder links vom Brustbein) und spreizt die Brust, um Zugang zum Herzen und den Herzkranzgefäßen zu erhalten.
- Shunt-Entnahme: Manchmal werden patienteneigene Gefäße, wie beispielsweise Beinvenen (meist die Oberschenkelvene), oder künstliche Prothesen zur Anlage von Shunts verwendet. Mit diesen Shunts werden verengte Bereiche der Herzkranzgefäße umgangen.
- Anschluss von Shunts: Die angelegten Shunts werden mit den Herzkranzgefäßen und der Aorta verbunden. Dadurch können verengte Stellen in den Arterien umgangen werden.
- Überprüfung der Shunt-Leistung: Der Chirurg prüft die Blutzirkulation in den neuen Leitungsbahnen und stellt so sicher, dass diese wirksam sind.
- Brustkorbverschluss: Nach Abschluss der Operation wird der Brustkorb mit speziellen Nähten oder Metalldrähten verschlossen.
- Erholung: Der Patient wird zur Beobachtung und Erholung nach der Operation auf die Intensivstation verlegt.
- Rehabilitation: Nach der Entlassung muss der Patient möglicherweise Rehabilitationsmaßnahmen wie Physiotherapie und Änderungen des Lebensstils durchlaufen, um den Genesungsprozess zu beschleunigen.
Es ist wichtig zu beachten, dass die Entscheidung für eine aortokoronare Bypass-Operation immer individuell getroffen werden sollte und von einem Arzt getroffen werden sollte, der die Krankengeschichte des Patienten, seinen aktuellen Zustand, die Risikofaktoren und den Nutzen der Operation berücksichtigt.
Mamma-Koronar-Bypass-Operation (MCCB)
Bei diesem chirurgischen Eingriff wird die innere Brustarterie (Brustarterie, innerer Brustkorb) als Shunt (Bypass) verwendet, um die Blutversorgung des Myokards (Herzmuskels) wiederherzustellen. Dieser Eingriff dient der Behandlung der koronaren Herzkrankheit (KHK), einschließlich verengter oder verschlossener Koronararterien.
Hier sind die wichtigsten Schritte und Merkmale des Mamma-Coronar-Bypass-Verfahrens:
- Patientenvorbereitung: Der Patient wird einer präoperativen Untersuchung unterzogen, die eine körperliche Untersuchung, ein Elektrokardiogramm (EKG) und Laboruntersuchungen umfasst. Es ist wichtig, den Allgemeinzustand des Patienten zu ermitteln und zu entscheiden, welche Gefäße für die Bypass-Operation verwendet werden.
- Shunt-Auswahl: Als Shunt wird meist die Arteria thoracica interna gewählt, da diese eine gute Langzeitbeständigkeit und gute Langzeitergebnisse aufweist. Auch andere Gefäße wie die Vena saphena aus dem Bein können verwendet werden.
- Zugang und Gefäßvorbereitung: Der Chirurg schafft einen Zugang zur inneren Brustarterie und bereitet ihn für die Bypass-Operation vor.
- Anlegen eines Shunts: Der Chirurg verbindet eine ausgewählte Arterie (die innere Brustarterie) mit einer Koronararterie und schafft so eine Umgehungsstraße für den Blutfluss um enge oder blockierte Bereiche der Koronararterien herum.
- Überwachung und Ergebniskontrolle: Der Chirurg und das medizinische Personal überwachen den Shunt und die Ergebnisse des Eingriffs, einschließlich der Kontrolle des Blutflusses und der Durchblutung des Herzmuskels.
- Verschluss des Zugangs: Nach Abschluss der Operation verschließt der Chirurg den Zugang und vernäht die Schnitte mit Nähten.
- Genesung: Der Patient wird in die Genesungsstation verlegt, wo sein Zustand postoperativ überwacht und kontrolliert wird.
Ein Mamma-Koronar-Bypass bietet langfristig gute Aussichten auf die Wiederherstellung einer normalen Blutversorgung des Myokards und kann Symptome einer angeborenen Herzkrankheit (KHK), wie z. B. Angina pectoris, lindern und das Risiko kardialer Komplikationen wie Herzinfarkt verringern. Je nach Anzahl der zu legenden Bypässe kann dieser Eingriff ein- oder mehrgefäßig sein.
Kontraindikationen für das Verfahren
Der aortokoronare Bypass (Bypass-Operation) ist ein großer chirurgischer Eingriff und weist bestimmte Kontraindikationen auf. Patienten mit bestimmten Erkrankungen oder Risikofaktoren sind möglicherweise nicht für diese Operation geeignet. Kontraindikationen für eine aortokoronare Bypass-Operation können sein:
- Allgemeine Verschlechterung des Zustands des Patienten: Wenn sich der Patient in einem kritischen Zustand befindet und eine Operation nicht verträgt, kann eine aortokoronare Bypass-Operation verschoben oder gar nicht in Betracht gezogen werden.
- Zu schwaches Herz: Wenn das Herz eines Patienten zu schwach ist, um eine Operation zu überstehen, kann dies eine Kontraindikation sein.
- Schwere Komorbiditäten: Einige schwere Komorbiditäten, wie etwa eine schwere Lungen- oder Nierenerkrankung, können das Risiko von Komplikationen durch die Operation erhöhen und eine Kontraindikation darstellen.
- Insuffizienz anderer Organe: Eine Insuffizienz anderer Organe, wie etwa der Leber oder der Nieren, kann eine Operation unerwünscht oder unmöglich machen.
- Aktive Entzündung im Brustraum: Das Vorhandensein einer aktiven Entzündung im Brustraum kann eine Kontraindikation für eine Operation darstellen.
- Thrombophlebitis und äußere Beingeschwüre: Wenn ein Patient an einer Thrombophlebitis oder äußeren Beingeschwüren leidet, kann die Operation verschoben werden, bis diese abgeklungen sind.
- Höheres Alter: Altersbedingte Faktoren können das Risiko von Komplikationen nach der Operation erhöhen. Ihr Arzt kann diesen Aspekt bei der Entscheidung berücksichtigen, ob eine aortokoronare Bypass-Operation durchgeführt werden soll.
- Ablehnung der Operation durch den Patienten: Lehnt der Patient eine Operation ab oder ist er damit nicht einverstanden, kann dies ebenfalls eine Kontraindikation darstellen.
Konsequenzen nach dem Eingriff
Nach einer Koronararterien-Bypass-Operation (oder einer aortokoronaren Bypass-Operation) können verschiedene Folgen und Komplikationen auftreten. Es ist wichtig zu wissen, dass nicht alle Patienten diese Komplikationen haben und viele davon verhindert oder behandelt werden können. Hier sind einige der möglichen Folgen und Komplikationen:
Frühe Komplikationen:
- Infektionen: Es können postoperative Wundinfektionen oder systemische Infektionen auftreten. Sterilität und antiseptische Maßnahmen spielen eine wichtige Rolle bei der Vorbeugung von Infektionen.
- Blutungen: Unmittelbar nach der Operation kann es zu leichten Blutungen im Operationsgebiet kommen. Diese sind in der Regel beherrschbar, in seltenen Fällen kann jedoch eine erneute Operation erforderlich sein.
- Schädigungen benachbarter Organe: Bei Operationen kann es zu Verletzungen benachbarter Strukturen wie Lunge, Rippenfell oder großer Gefäße kommen. Diese Verletzungen erfordern einen sofortigen chirurgischen Eingriff.
Spätkomplikationen und Folgeerscheinungen:
- Narbenhypertrophie: Es ist möglich, dass sich an der Operationsstelle eine Narbenhypertrophie entwickelt, die Schmerzen und Beschwerden verursachen kann.
- Postgastritis-Syndrom: Bei einigen Patienten kann nach der Operation ein Postgastritis-Syndrom auftreten, einschließlich Dyspepsie (Magenschmerzen, Sodbrennen usw.).
- Gefäßkomplikationen: Es können Gefäßkomplikationen wie Blutgerinnsel in Shunts oder Restenosen (Verengungen) von Anastomosen auftreten.
- Koronare Herzkrankheit: In seltenen Fällen können neue Herzprobleme auftreten oder bestehende sich verschlimmern.
- Infektionen oder Abszesse: Infektionen im Operationsbereich sind möglich, auch in der längeren Zeit nach der Operation.
- Aortenaneurysmen: In einigen Fällen kann sich an der Stelle, an der die Gefäße für den Bypass entnommen wurden, ein Aortenaneurysma entwickeln.
- Psychische Folgen: Bei manchen Patienten kann es nach der Operation zu psychischem Stress und Depressionen kommen.
Das Risiko von Komplikationen kann verringert werden, wenn der Patient nach der Operation die Empfehlungen des Arztes sorgfältig befolgt, einschließlich der Einnahme von Medikamenten, regelmäßiger medizinischer Überwachung und Änderungen des Lebensstils. Ein gesunder Lebensstil, einschließlich ausgewogener Ernährung, körperlicher Aktivität und Raucherentwöhnung, trägt ebenfalls dazu bei, das Risiko kardiovaskulärer Komplikationen zu verringern.
Komplikationen nach dem Eingriff
Nach einem aortokoronaren Bypass (ACB) können verschiedene Komplikationen auftreten. Nachfolgend finden Sie eine Liste möglicher Komplikationen:
- Infektionen: Nach einer Operation können Wund- oder Brustinfektionen auftreten. Dies kann Antibiotika und medizinische Eingriffe erfordern.
- Blutungen: Blutungen aus der Operationswunde oder einem Aortenaneurysma können eine zusätzliche chirurgische Korrektur erforderlich machen.
- Gefäßkomplikationen: Dazu zählen arterielle Spasmen, Thrombosen oder Shunt-Verschlüsse. Diese Komplikationen können die Blutversorgung des Herzens gefährden und erfordern eine Korrektur.
- Herzkomplikationen: Dazu gehören Herzinfarkt, Herzrhythmusstörungen (Arrhythmien), Herzinsuffizienz oder Myokarddekompensation.
- Atemwegskomplikationen: Dazu gehören Lungenentzündung (Pneumonie) oder Atembeschwerden. Physiotherapie und Atemübungen können diesen Komplikationen vorbeugen.
- Nervenschäden: In seltenen Fällen kann es bei Operationen zu Nervenschäden kommen, die zu Gefühlsverlust oder Bewegungsstörungen führen können.
- Probleme mit dem Brustbein: Es können Schmerzen oder Beschwerden im Bereich des Brustbeins auftreten, insbesondere bei einer klassischen Sternotomie (Einschnitt des Brustbeins). Diese Symptome bessern sich in der Regel mit der Zeit.
- SHALI-Syndrom: Postoperative kognitive Beeinträchtigungen (SHALI-Syndrom) können sich nach der Operation als Beeinträchtigung des Gedächtnisses und der kognitiven Funktionen äußern. Dieses Syndrom kann vorübergehend oder langfristig sein.
- Psychische Komplikationen: Einige Patienten können nach der Operation unter Stress, Angstzuständen oder Depressionen leiden.
- Narbenbildung und kosmetische Komplikationen: Nach ACS können Narben zurückbleiben, die unansehnlich sein oder Beschwerden verursachen können.
- Allergische Reaktionen: Auf Narkosemittel oder Medikamente können allergische Reaktionen auftreten.
- Andere Komplikationen: Dazu können Nierenprobleme, Leberprobleme, Magen-Darm-Probleme usw. gehören.
Es ist wichtig zu wissen, dass nicht bei allen Patienten Komplikationen auftreten und viele davon beherrschbar oder vorübergehend sind. Eine qualitativ hochwertige medizinische Versorgung und die Einhaltung der postoperativen Richtlinien können dazu beitragen, das Komplikationsrisiko zu verringern und eine erfolgreiche Genesung von ACS zu fördern.
Pflege nach dem Eingriff
Die Behandlung nach einer aortokoronaren Bypass-Operation (ACBG) spielt eine wichtige Rolle für die erfolgreiche Rehabilitation des Patienten. Hier sind einige Empfehlungen zur Behandlung nach einem ACS:
- Überwachung auf der Intensivstation: Nach der Operation wird der Patient auf eine Spezialstation verlegt, wo sein Zustand von Ärzten und medizinischem Personal überwacht wird. Von hier aus wird der Patient auf eine reguläre Station verlegt, sobald sich sein Zustand verbessert.
- Überwachung der Herzaktivität: Zur Beurteilung der Herzfunktion nach einem ACS wird routinemäßig eine Überwachung der Herzaktivität, einschließlich EKG- und Blutdruckmessungen, durchgeführt.
- Wundversorgung: Während der Heilung der Brustwand- oder Beinwunde (wo die Shuntgefäße entfernt wurden) ist es wichtig, den Bereich sauber und trocken zu halten. Ihr Arzt oder Ihre Krankenschwester kann Ihnen bei Bedarf bei der Wundversorgung und dem Anlegen von Verbänden helfen.
- Schmerzen und Beschwerden: Der Patient kann Schmerzen oder Beschwerden im Brust- oder Beinbereich verspüren, wo die Gefäße entnommen wurden. Der Arzt verschreibt Schmerzmittel und überwacht das Schmerzniveau, um das Wohlbefinden des Patienten zu gewährleisten.
- Körperliche Aktivität: Die körperliche Aktivität wird in der ersten Zeit nach dem ACS eingeschränkt sein. Dem Patienten wird empfohlen, die Anweisungen des Arztes zum Heben und Bewegen zu befolgen, um eine Wundsupination und unnötige Belastung des Herzens zu vermeiden.
- Diät: Ihr Arzt kann Ihnen eine spezielle Diät verschreiben, um den Cholesterinspiegel zu kontrollieren und nach der Operation eine gesunde Ernährung beizubehalten.
- Medikamente: Dem Patienten können Medikamente zur Blutdrucksenkung, zur Senkung des Thromboserisikos sowie zur Kontrolle von Cholesterin und Blutzucker verschrieben werden. Es ist wichtig, die Medikamente genau nach ärztlicher Verordnung einzunehmen.
- Rehabilitation: Nach der Entlassung aus dem Krankenhaus benötigt der Patient möglicherweise eine Rehabilitation. Dies kann Physiotherapie und die Konsultation eines Kardiologen zur Verbesserung der körperlichen Aktivität und der Herzüberwachung umfassen.
- Psychologische Unterstützung:
- ACS kann emotional belastend sein. Patienten benötigen möglicherweise psychologische Unterstützung und Beratung, um mit Angst und Stress umzugehen.
Rehabilitation nach einer Koronarbypass-Operation
Die Rehabilitation nach einer Koronararterien-Bypass-Operation (CABG) ist wichtig, um die Herzgesundheit wiederherzustellen und zu erhalten. Dieser Prozess bietet dem Patienten physische, psychische und soziale Unterstützung. Hier sind die wichtigsten Aspekte der Rehabilitation nach einer CABG:
Körperliche Aktivität:
- Allmähliche Steigerung der körperlichen Aktivität unter Aufsicht eines Spezialisten. Beginnen Sie mit kurzen Spaziergängen und steigern Sie allmählich die Intensität und Dauer der Übungen.
- Zur Wiederherstellung der Muskelkraft und Ausdauer kann Physiotherapie verordnet werden.
Lebensstil:
- Den Patienten wird geraten, mit dem Rauchen aufzuhören und ihren Alkoholkonsum einzuschränken.
- Befolgen Sie eine gesunde Ernährung mit wenig gesättigten Fettsäuren, Salz und Zucker.
Psychologische Unterstützung:
- Herzoperationen können emotional belastend sein. Der Patient kann Stress und Angst verspüren. Psychologische Unterstützung und Beratung können helfen, diese emotionalen Aspekte zu bewältigen und das psychische Wohlbefinden zu verbessern.
Medikamente:
- Nehmen Sie weiterhin verschriebene Medikamente wie Antithrombotika, Antiaggregationshemmer, Betablocker und andere von Ihrem Arzt verschriebene Medikamente ein, um Ihren Herzzustand zu überwachen und das Risiko von Komplikationen zu verringern.
Regelmäßige Arztbesuche:
- Der Patient sollte regelmäßig einen Kardiologen aufsuchen, um die Herzgesundheit zu überwachen, den Cholesterin- und Blutzuckerspiegel zu überprüfen und die Wirksamkeit der Behandlung zu beurteilen.
Stressvermeidung:
- Die Patienten werden ermutigt, Stress und Ängste zu bewältigen, was sich positiv auf die Herzgesundheit auswirkt.
Einhaltung der Ernährungsempfehlungen:
- Der Patient sollte die Ernährungsempfehlungen des Arztes befolgen, um eine gesunde Ernährung beizubehalten und Risikofaktoren für Herzerkrankungen zu kontrollieren.
Blutdruck- und Pulsmessung: Patienten wird empfohlen, Blutdruck und Puls regelmäßig zu kontrollieren und die Ergebnisse zur Nachverfolgung aufzuzeichnen.
Unterstützung durch Familie und Freunde: Die Unterstützung durch Familie und Freunde spielt eine wichtige Rolle bei der Genesung nach einer Bypass-Operation. Familie und Freunde können Ihnen helfen, die Empfehlungen Ihres Arztes zu befolgen und Sie während der Genesung unterstützen.
Der Rehabilitationsplan nach einer CABG wird für jeden Patienten individuell unter Berücksichtigung seines Gesundheitszustands und seiner Bedürfnisse erstellt. Ziel der Rehabilitation ist es, die Lebensqualität zu verbessern und das Risiko kardialer Komplikationen zu verringern.
Ernährung und Diät nach einer Koronarbypass-Operation
Eine gute Ernährung nach einer Koronararterien-Bypass-Operation (CABG) ist für die Wiederherstellung und Erhaltung der Herzgesundheit unerlässlich. Hier sind allgemeine Ernährungsrichtlinien nach diesem Eingriff:
- Reduzieren Sie gesättigte Fette: Begrenzen Sie Ihre Aufnahme gesättigter Fette, die in fettem Fleisch (Rind, Schwein), Vollmilchprodukten und tierischen Fetten enthalten sind. Ersetzen Sie sie durch mehrfach und einfach ungesättigte Fette, die in Olivenöl, Avocados, Nüssen und Fisch enthalten sind.
- Erhöhen Sie Ihren Fischkonsum: Fisch, insbesondere Thunfisch, Lachs und Sardinen, enthält Omega-3-Fettsäuren, die gut für das Herz sind. Versuchen Sie, mindestens zweimal pro Woche Fisch zu essen.
- Erhöhen Sie Ihren Obst- und Gemüsekonsum: Obst und Gemüse sind reich an Antioxidantien, Vitaminen und Mineralstoffen, die die Herzgesundheit unterstützen. Sie enthalten außerdem Ballaststoffe, die zur Regulierung des Cholesterin- und Blutzuckerspiegels beitragen.
- Salz einschränken: Reduzieren Sie die Salzaufnahme, da zu viel Salz den Blutdruck erhöhen kann. Vermeiden Sie salzige Snacks und schränken Sie die Salzzugabe beim Kochen ein.
- Kohlenhydratmanagement: Achten Sie auf den Kohlenhydratgehalt Ihrer Nahrung, insbesondere auf einfache Kohlenhydrate wie Zucker und Weißmehl. Bevorzugen Sie komplexe Kohlenhydrate wie Vollkornprodukte, Gemüse und Bohnen.
- Blutzuckerspiegel überwachen: Wenn Sie an Diabetes leiden oder eine entsprechende Veranlagung haben, überwachen Sie Ihren Blutzuckerspiegel und ergreifen Sie gegebenenfalls Maßnahmen zur Kontrolle.
- Mäßiger Fleischkonsum: Wenn Sie Fleisch essen, bevorzugen Sie mageres Fleisch wie Hähnchen und Pute ohne Haut. Begrenzen Sie Ihren Verzehr von rotem Fleisch.
- Portionskontrolle: Halten Sie Ihre Portionen angemessen und vermeiden Sie übermäßiges Essen. Denken Sie daran, dass es bei der richtigen Ernährung nicht nur darauf ankommt, was Sie essen, sondern auch darauf, wie viel Sie essen.
- Körperliche Aktivität: Befolgen Sie die Empfehlungen Ihres Arztes zu körperlicher Aktivität und körperlicher Rehabilitation. Regelmäßige moderate körperliche Aktivität trägt zur Gesundheit Ihres Herzens bei.
- Trinken: Trinken Sie ausreichend Wasser und vermeiden Sie übermäßigen Alkoholkonsum.
- Medikamente: Nehmen Sie die von Ihrem Arzt empfohlenen Medikamente ein, um Ihren Blutdruck, Ihren Cholesterinspiegel und andere Herzrisikofaktoren zu kontrollieren.
- Regelmäßige Mahlzeiten: Verteilen Sie Ihre Ernährung auf mehrere kleine Mahlzeiten über den Tag verteilt.
Individuelle Ernährungsempfehlungen können je nach Ihrem Zustand und Ihren medizinischen Voraussetzungen variieren. Daher ist es wichtig, Ernährung und Diät mit Ihrem Arzt oder Ernährungsberater zu besprechen, um den optimalen Ernährungsplan für Ihre Genesung nach ACS zu entwickeln.
Klinische Richtlinien
Nach einem ACS ist es wichtig, bestimmte klinische Richtlinien zu befolgen, um eine erfolgreiche Genesung zu gewährleisten und Komplikationen vorzubeugen. Hier sind einige allgemeine Richtlinien:
- Ruhe: Nach einer ACLT benötigen Sie Zeit zur Erholung. Ruhen Sie sich aus und vermeiden Sie körperliche Aktivitäten für einen Zeitraum, der von Ihrem Chirurgen und Kardiologen festgelegt wird.
- Einhaltung der Medikamentenempfehlungen: Möglicherweise werden Ihnen Medikamente verschrieben, die Blutgerinnseln vorbeugen, den Blutdruck kontrollieren, den Cholesterinspiegel senken und die Herzfunktion unterstützen. Es ist wichtig, die Medikamentenempfehlungen Ihres Arztes zu befolgen und die Einnahme Ihrer Medikamente nicht ohne dessen Zustimmung abzubrechen.
- Ernährung: Achten Sie auf eine gesunde Ernährung, die Ihren Cholesterinspiegel und Blutdruck im Griff hat. Dazu gehört in der Regel die Einschränkung von gesättigten Fettsäuren, Salz und Zuckerzusatz. Möglicherweise wird Ihnen auch empfohlen, mehr Obst, Gemüse und gesunde Proteine zu sich zu nehmen.
- Körperliche Aktivität: Nach Ihrer ACS wird Ihnen ein körperliches Rehabilitationsprogramm zugewiesen. Befolgen Sie dieses und die Empfehlungen Ihres Arztes zur körperlichen Aktivität sorgfältig.
- Wundversorgung: Wenn Sie einen Brustschnitt hatten, behalten Sie die Wunde im Auge, befolgen Sie die Pflegeempfehlungen und wenden Sie sich bei Anzeichen einer Infektion oder Komplikationen gegebenenfalls an Ihren Arzt.
- Überwachen Sie Ihren Gesundheitszustand: Es ist wichtig, Ihren Gesundheitszustand regelmäßig zu überwachen, indem Sie Ihren Arzt zu Routineuntersuchungen aufsuchen und die Empfehlungen für Untersuchungen und Tests befolgen.
- Vermeiden Sie Stress: Stress kann sich negativ auf das Herz auswirken. Lernen Sie Stressbewältigungstechniken und suchen Sie gegebenenfalls einen Psychologen oder Psychiater auf.
- Verzichten Sie auf Rauchen und Alkohol: Rauchen und Alkoholkonsum können das Risiko von Herzkomplikationen erhöhen. Wenn Sie rauchen, sollten Sie darüber nachdenken, mit dem Rauchen aufzuhören und Alkohol zu meiden oder mit Zustimmung Ihres Arztes nur in Maßen zu trinken.
- Achten Sie auf Ihr Gewicht: Halten Sie durch richtige Ernährung und Bewegung ein gesundes Gewicht.
- Informieren Sie Ihren Arzt: Wenn bei Ihnen neue Symptome oder Bedenken auftreten, informieren Sie sofort Ihren Arzt.
Dies sind allgemeine Richtlinien. Ihre individuellen Empfehlungen können je nach Zustand und Krankengeschichte variieren. Besprechen Sie Ihre Fragen und Bedenken immer mit Ihrem Arzt und befolgen Sie seine Empfehlungen für eine bestmögliche Genesung nach einem ACS.
Wie lange leben Menschen nach einer Bypass-Operation?
Die Lebenserwartung nach einer aortokoronaren Bypass-Operation (Bypass-Operation) hängt von vielen Faktoren ab, darunter dem präoperativen Zustand des Patienten, dem Vorhandensein von Komorbiditäten, der Qualität des Eingriffs sowie der postoperativen Behandlung und der Einhaltung der empfohlenen Lebensgewohnheiten. Im Allgemeinen bemerken viele Patienten eine deutliche Verbesserung ihres Gesundheitszustands und führen nach einer aortokoronaren Bypass-Operation weiterhin ein aktives Leben.
Wichtig zu wissen: Eine aortokoronare Bypass-Operation ist keine Garantie für ein langes Leben. Die Lebenserwartung kann je nach individueller Situation stark variieren. Folgende Faktoren können sich jedoch positiv auf die Prognose nach der Operation auswirken:
- Frühzeitige Behandlung: Je früher eine aortokoronare Bypass-Operation nach Auftreten der Symptome einer koronaren Herzkrankheit durchgeführt wird, desto besser ist die Prognose.
- Einhaltung von Lebensstilempfehlungen: Patienten, die nach der Operation aktiv auf ihren Gesundheitszustand achten, einschließlich richtiger Ernährung, körperlicher Aktivität und Stressbewältigung, können ihre Prognose verbessern.
- Behandlung von Komorbiditäten: Die Kontrolle anderer Erkrankungen wie Diabetes, Bluthochdruck und Hyperlipidämie (hoher Cholesterinspiegel im Blut) kann das Risiko von Herzkomplikationen verringern.
- Befolgen Sie die Anweisungen Ihres Arztes: Die fortgesetzte Einnahme der empfohlenen Medikamente sowie regelmäßige Kontrolluntersuchungen und Kontrolltermine bei Ihrem Arzt können Ihre Prognose verbessern.
- Unterstützung und Aufrechterhaltung des psychischen Wohlbefindens: Emotionales Wohlbefinden und Unterstützung durch soziale Netzwerke können sich ebenfalls positiv auf die Herzgesundheit auswirken.
Die Prognose nach einer aortokoronaren Bypass-Operation ist individuell und sollte am besten mit Ihrem Hausarzt besprochen werden, der unter Berücksichtigung der Krankengeschichte und des Zustands des Patienten eine genauere und spezifischere Prognose stellen kann.
Krankschreibung nach Koronarbypass-Operation
Nach einer Koronararterien-Bypass-Operation (CABG) bleibt der Patient in der Regel für eine gewisse Zeit zur Beobachtung und Erholung im Krankenhaus. Die Dauer des Krankenhausaufenthalts kann je nach verschiedenen Faktoren variieren, darunter der Komplexität der Operation, dem Zustand des Patienten und den Richtlinien des jeweiligen Krankenhauses. Hier sind allgemeine Richtlinien für die postoperative Krankenhausphase:
- Postoperative Nachsorge: Nach der Operation bleibt der Patient auf der Intensivstation (falls erforderlich) oder im Aufwachraum. Hier überwacht das medizinische Personal seinen Zustand, einschließlich Herzaktivität, Atmung und anderer wichtiger Parameter, genau.
- Dauer des Krankenhausaufenthalts: Normalerweise beträgt der Krankenhausaufenthalt nach einer CABG zwischen 3 und 7 Tagen. Dies kann je nach Zustand des Patienten und anderen Faktoren variieren.
- Schmerzen und Beschwerden: Nach der Operation können Schmerzen und Beschwerden rund um den Einschnitt in der Brustwand oder im Bein auftreten, je nachdem, wo die Gefäße für die Shunts entfernt werden. Ärzte verabreichen Schmerzmittel zur Schmerzlinderung.
- Körperliche Aktivität: Der Patient wird unter Aufsicht des medizinischen Personals schrittweise wieder körperlich aktiv. Es ist wichtig, die Anweisungen des Arztes zum Heben, Bewegen und zur körperlichen Aktivität zu befolgen.
- Diät: Der Patient erhält eine spezielle Diät, die auf eine gesunde Ernährung und die Kontrolle des Cholesterin- und Blutzuckerspiegels abzielt.
- Medikamente: Dem Patienten können Medikamente verschrieben werden, um den Blutdruck zu regulieren, das Thromboserisiko zu senken, den Cholesterin- und Blutzuckerspiegel zu kontrollieren und die Belastung des Herzens zu verringern.
- Psychologische Unterstützung: Nach der Operation können Patienten emotionalen Stress und Angstzustände verspüren. Psychologische Unterstützung und Beratung können hilfreich sein.
- Genesungsplan: Nach der Entlassung aus dem Krankenhaus erhält der Patient einen Genesungsplan, der Physiotherapie und regelmäßige Nachsorgetermine bei einem Kardiologen umfasst.
Koronarbypass-Operation und Behinderung
Das Verfahren zur Feststellung der Behinderung nach einer Bypass-Operation kann von Land zu Land unterschiedlich sein und hängt von vielen Faktoren ab, darunter dem medizinischen Zustand, dem Grad der Behinderung und sozialen Faktoren. Die Entscheidung über die Anerkennung der Behinderung wird in der Regel von den für den Sozialschutz zuständigen nationalen oder regionalen Behörden getroffen.
Es ist wichtig zu wissen, dass nicht alle Patienten, die sich einer Bypass-Operation unterziehen, eine Behinderung erleiden. Viele Patienten erholen sich erfolgreich von der Operation und kehren in ihr normales Leben und ihre Arbeit zurück. In einigen Fällen kann jedoch eine Behinderung in Betracht gezogen werden, wenn der Patient schwerwiegende Komplikationen hat, arbeitsunfähig ist oder seine körperliche Aktivität stark einschränkt.
Die Entscheidung über die Anerkennung einer Behinderung basiert in der Regel auf folgenden Kriterien:
- Medizinischer Zustand: Ärzte beurteilen den Gesundheitszustand des Patienten nach der Operation und stellen fest, ob der Patient Einschränkungen in seiner körperlichen Aktivität oder Leistungsfähigkeit hat.
- Funktionelle Einschränkungen: Erfasst, welche Tätigkeiten und Aktivitäten der Patient nicht mehr oder nur eingeschränkt ausführen kann.
- Dauer der Einschränkung: Die Feststellung der Erwerbsunfähigkeit kann vorübergehend oder dauerhaft sein, je nachdem, wie lange der Patient in seiner Arbeitsfähigkeit eingeschränkt ist.
- Soziale Faktoren: Dabei werden Faktoren wie Alter, beruflicher Status, soziale Unterstützung und andere berücksichtigt, die die Fähigkeit eines Patienten zur Rückkehr ins normale Leben und Arbeiten beeinträchtigen können.
Wenn Sie Fragen zur Behinderung nach einer Bypass-Operation am Herzen haben, sollten Sie sich an einen Arzt oder die Sozialdienste in Ihrem Land oder Ihrer Region wenden, um mehr über die spezifischen Anforderungen und Verfahren in Bezug auf Behinderung und Unterstützung zu erfahren.
Leben nach einer Koronararterien-Bypass-Operation
Das Leben nach einem Koronarbypass (Bypass-Operation) der Herzgefäße kann aktiv und erfüllend sein, und viele Patienten bemerken eine deutliche Verbesserung ihres Gesundheitszustands und ihrer Lebensqualität. Folgendes können Sie nach dieser Operation erwarten:
- Symptomreduktion: Das Hauptziel einer Bypass-Operation ist die Wiederherstellung der normalen Blutversorgung des Herzmuskels. Viele Patienten berichten von einer deutlichen Linderung oder dem Verschwinden der Symptome von Angina pectoris (Brustschmerzen) und Atemnot nach der Operation.
- Wiederherstellung der körperlichen Aktivität: Nach der Operation ist es wichtig, die körperliche Aktivität unter Anleitung eines Arztes und Physiotherapeuten schrittweise wiederherzustellen. Patienten können in der Regel zu ihren alltäglichen Aktivitäten zurückkehren und sogar mit Übungen zur Stärkung des Herzmuskels beginnen.
- Befolgen von Lebensstilempfehlungen: Ihr Arzt kann Ihnen Empfehlungen zur Änderung Ihres Lebensstils geben, einschließlich Ernährung, Raucherentwöhnung und Stressbewältigung. Das Befolgen dieser Empfehlungen kann dazu beitragen, das Risiko weiterer Herzkomplikationen zu verringern.
- Medikamentöse Therapie: Vielen Patienten werden Medikamente verschrieben, um Blutdruck, Cholesterinspiegel und andere Risikofaktoren für Herzerkrankungen zu kontrollieren. Die Einhaltung der medikamentösen Therapie ist sehr wichtig.
- Regelmäßige Besuche bei Ihrem Arzt: Regelmäßige Nachuntersuchungen bei Ihrem Arzt können Ihnen helfen, Ihre Herzgesundheit zu überwachen und die Behandlung bei Bedarf anzupassen.
- Nahrungsaufnahme: Eine gesunde Ernährung mit viel Gemüse, Obst, Vollkornprodukten und magerem Eiweiß wird empfohlen. Dies hilft, Gewicht, Cholesterin und Blutdruck zu kontrollieren.
- Stressbewältigung: Das Üben von Entspannungs- und Stressbewältigungstechniken wie Yoga oder Meditation kann zur Erhaltung der Herzgesundheit beitragen.
- Einhaltung der Medikamentenempfehlungen: Es ist wichtig, die Medikamente wie von Ihrem Arzt verschrieben einzunehmen, auch wenn Ihre Angina-Symptome verschwunden sind.
Eine Bypass-Operation kann Ihnen ermöglichen, weiterhin ein aktives Leben zu führen und das Leben zu genießen. Jeder Patient ist jedoch einzigartig, und die Ergebnisse können unterschiedlich ausfallen. Ihr Arzt kann Ihnen spezifischere Empfehlungen geben und Ihre individuelle Situation beurteilen.
Alkohol
Nach einer Koronararterien-Bypass-Operation (CABG) ist Vorsicht beim Alkoholkonsum geboten. Folgende Aspekte sind zu beachten:
- Auswirkungen auf das Herz: Alkohol kann das Herz und die Blutgefäße beeinträchtigen. Alkoholkonsum kann zu Herzrhythmusstörungen, erhöhtem Blutdruck und anderen Nebenwirkungen führen, die für Menschen mit Herzproblemen unerwünscht sein können.
- Wechselwirkungen mit anderen Medikamenten: Wenn Ihnen nach einer CABG Medikamente verschrieben werden, kann Alkohol mit diesen interagieren und deren Wirkung verstärken oder abschwächen. Beispielsweise kann Alkohol die Wirkung von Antikoagulanzien (Medikamente, die die Blutgerinnung hemmen) verstärken, was das Blutungsrisiko erhöhen kann.
- Risiko einer Alkoholabhängigkeit: Alkoholkonsum kann zur Entwicklung einer Alkoholabhängigkeit führen, die sich negativ auf die allgemeine Gesundheit und die Herzgesundheit auswirken kann.
- Ernährung und Gewichtskontrolle: Alkohol enthält Kalorien, und sein Konsum kann das Gewicht beeinflussen. Nach einem KS ist es wichtig, das Gewicht zu kontrollieren und sich gesund zu ernähren. Alkoholkonsum kann dieses Ziel erschweren.
- Individuelle Reaktion: Die Reaktion auf Alkohol kann von Person zu Person sehr unterschiedlich sein. Manche Menschen vertragen Alkohol schlechter, insbesondere nach einer Operation, und dies kann zu unerwünschten Symptomen führen.
Die Entscheidung, nach einer CABG Alkohol zu konsumieren, sollte mit Ihrem Kardiologen oder Hausarzt besprochen werden. Er oder sie kann Sie vor Alkoholkonsum warnen oder Sie über die akzeptable Dosis beraten. Wenn Sie sich für Alkoholkonsum entscheiden, ist es wichtig, dies in Maßen zu tun und Ihre individuellen Merkmale und Reaktionen darauf zu berücksichtigen.
Körperliche Aktivität nach einer Koronararterien-Bypass-Operation
Sollte individuell ausgewählt und von einem Arzt überwacht werden. Das Hauptziel postoperativer Übungen ist die Wiederherstellung der körperlichen Aktivität und die Stärkung des Herz-Kreislauf-Systems bei gleichzeitiger Minimierung des Komplikationsrisikos. Hier sind die Empfehlungen:
- Gehen: Beginnen Sie mit einem einfachen Spaziergang. Steigern Sie allmählich Länge und Intensität Ihrer Spaziergänge. Es ist wichtig, die Anweisungen Ihres Arztes zu befolgen, wie viel Bewegung Sie sich leisten können.
- Physiotherapie: Ihr Arzt empfiehlt Ihnen möglicherweise Physiotherapie oder Rehabilitation unter professioneller Anleitung. Dazu können spezielle Übungen zur Wiederherstellung von Muskelkraft und Ausdauer gehören.
- Moderate Aktivität: Wenn sich Ihre Fitness verbessert, können Sie moderatere Aktivitäten wie Schwimmen, Radfahren, leichtes Training oder Yoga in Ihr Training integrieren. Auch hier ist es wichtig, dies mit Ihrem Arzt zu besprechen.
- Beobachten Sie Ihre Empfindungen: Achten Sie während körperlicher Aktivität darauf, wie Sie sich fühlen. Wenn Sie starke Brustschmerzen, Kurzatmigkeit, Schwindel oder ungewöhnliche Symptome verspüren, brechen Sie das Training ab und suchen Sie sofort Ihren Arzt auf.
- Allmähliche Steigerung der Belastung: Überstürzen Sie die Intensität Ihres Trainings nicht. Eine allmähliche Steigerung der körperlichen Aktivität hilft Ihrem Herzen, sich an die neuen Anforderungen anzupassen.
- Regelmäßigkeit: Versuchen Sie, regelmäßig Sport zu treiben. Das ist wichtig, um fit zu bleiben und Ihr Herz gesund zu halten.
- Hören Sie auf Ihren Arzt: Befolgen Sie die Empfehlungen Ihres Kardiologen oder Physiotherapeuten zu körperlicher Aktivität und Bewegung. Er oder sie wird Ihren Zustand überwachen und die Empfehlungen bei Bedarf anpassen.
Es ist wichtig zu bedenken, dass jeder Fall anders ist und körperliche Aktivitäten auf Ihren Gesundheitszustand und Ihre Reaktion darauf abgestimmt sein sollten. Bevor Sie nach einer Bypass-Operation mit einem körperlichen Aktivitätsprogramm beginnen, sollten Sie unbedingt Ihren Arzt oder Kardiologen konsultieren, um den optimalen Genesungsplan zu entwickeln.
Sex nach einer Bypass-Operation.
Nach einem Koronarbypass (Bypass-Operation) ist die sexuelle Aktivität normalerweise wieder möglich. Es gibt jedoch einige Richtlinien, die zu beachten sind:
- Beratung mit Ihrem Arzt: Bevor Sie wieder sexuell aktiv werden, sollten Sie unbedingt mit Ihrem Kardiologen oder Hausarzt sprechen. Ihr Arzt kann Ihren aktuellen Gesundheitszustand und Ihr Risiko beurteilen und Ihnen Empfehlungen geben.
- Erholungszeit: Nach der Operation benötigen Sie möglicherweise etwas Zeit zur Erholung. Ärzte empfehlen in der Regel, mehrere Wochen oder Monate nach der Operation körperliche Anstrengung und sexuelle Aktivitäten zu vermeiden. Diese Zeit kann je nach Komplexität der Operation und Ihrem individuellen Zustand variieren.
- Hören Sie auf Ihren Körper: Achten Sie beim Sex genau darauf, wie Sie sich fühlen. Wenn Sie Brustschmerzen, Kurzatmigkeit, Schwindel oder ungewöhnliche Symptome verspüren, beenden Sie die Aktivität und suchen Sie sofort einen Arzt auf.
- Entspannen und Stress bewältigen: Sex sollte angenehm und entspannend sein. Stressmanagement und Entspannung können dazu beitragen, Ihr Erlebnis zu verbessern.
- Medikamentöse Therapie: Wenn Ihnen nach der Operation Medikamente verschrieben werden, nehmen Sie diese weiterhin gemäß den Empfehlungen Ihres Arztes ein. Besprechen Sie alle Fragen zu den Auswirkungen von Medikamenten auf die Sexualfunktion mit Ihrem Arzt.
- Kommunikation mit Ihrem Partner: Es ist wichtig, Ihre Erwartungen und Bedenken mit Ihrem Partner zu besprechen. Ein offener Dialog schafft Verständnis und Unterstützung.
Sexuelle Aktivität kann nach einer Bypass-Operation unbedenklich sein. Befolgen Sie jedoch stets die Empfehlungen Ihres Arztes und achten Sie auf Ihr Wohlbefinden. Ein gesunder Lebensstil, eine angemessene Behandlung und regelmäßige Arztbesuche tragen ebenfalls dazu bei, Ihre Lebensqualität nach der Operation zu verbessern.
Alternativen zur Koronarbypass-Operation
Die Koronararterien-Bypass-Operation (CABG) ist eine wirksame Behandlung der koronaren Herzkrankheit. Es gibt jedoch alternative Ansätze, die je nach den individuellen Umständen und dem Zustand des Patienten in Betracht gezogen werden können. Hier sind einige alternative Behandlungen für die koronare Herzkrankheit:
- Angioplastie und Stent-Implantation: Diese Verfahren, auch Koronarangioplastie und Stent-Implantation genannt, dienen der Erweiterung und Reparatur verstopfter oder verengter Koronararterien. Bei der Angioplastie wird die Arterie mit einem aufblasbaren Ballon erweitert und anschließend ein Stent (ein kleines Metallröhrchen) eingesetzt, um das Gefäß offen zu halten.
- Laserangioplastie: Bei dieser Methode werden mit einem Laser atherosklerotische Plaques (Ablagerungen) in den Koronararterien entfernt und die Durchgängigkeit der Blutgefäße wiederhergestellt.
- Zelltransplantation und Gentherapie: Die Forschung im Bereich Zelltransplantation und Gentherapie schreitet voran und in Zukunft könnten einige neue Techniken zur Behandlung der koronaren Herzkrankheit zur Verfügung stehen.
- Medikamentöse Therapie: Die Behandlung der koronaren Herzkrankheit erfolgt medikamentös. Dazu können Antikoagulanzien, Thrombozytenaggregationshemmer, Betablocker, ACE-Hemmer, Statine und andere Medikamente gehören. Diese Medikamente können die Symptome lindern und das Risiko von Komplikationen senken.
- Änderungen des Lebensstils: Grundlegende Änderungen des Lebensstils wie gesunde Ernährung, körperliche Aktivität, Raucherentwöhnung und Gewichtskontrolle können die Herzgesundheit erheblich verbessern und das Risiko von Herzkomplikationen verringern.
- Alternative Therapien: Manche Patienten wenden sich alternativen Therapien wie Akupunktur, Yoga oder Kräuterheilmitteln zu. Die Wirksamkeit dieser Methoden kann jedoch subjektiv sein und sollte mit einem Arzt besprochen werden.
Die Wahl der Behandlungsmethode hängt von den individuellen Merkmalen jedes Patienten und der Art der koronaren Herzkrankheit ab. Die Entscheidung über die zu wählende Methode sollte der Arzt nach einer detaillierten Beurteilung des Zustands des Patienten und einer Besprechung der Vor- und Nachteile jeder Alternative treffen.
Bücher und Studien zur Koronarbypass-Chirurgie
Bücher:
- „Kardiothorakale Chirurgie“ (2018) – von Joanna Chikwe, David Cooke und Aaron Weiss.
- „Der vollständige Leitfaden zur Herz-CT“ (2013) – von Suhny Abbara.
- „Koronare Herzkrankheit: Neue Erkenntnisse, neuartige Ansätze“ (2012) – von Wilbert S. Aronow.
Forschung:
- „Fünf-Jahres-Ergebnisse nach On-Pump- und Off-Pump-Koronarbypass“ (2013) – von Andre Lamy et al. Eine Studie zum Vergleich der Ergebnisse von Koronararterien-Bypassoperationen mit und ohne Einsatz eines künstlichen Kreislaufs (CPB).
- „Langzeitergebnisse der Koronararterien-Bypass-Operation ohne Herz-Lungen-Maschine im Vergleich zur Koronararterien-Bypass-Operation mit Herz-Lungen-Maschine“ (2018) – von Andreas Kofler et al. Eine Studie zu den Langzeitergebnissen der Koronararterien-Bypass-Operation mit und ohne Herz-Lungen-Maschine.
- „Radialarterie vs. Vena saphena Grafts in Coronary Artery Bypass Surgery: A Meta-Analysis“ (2019) – von Sankalp Sehgal et al. Eine Metaanalyse zum Vergleich der aortokoronaren Bypass-Operation mit Radialarterie vs. Vena saphena.
Verwendete Literatur
Borzov EA, Latypov RS, Vasiliev VP, Galyautdinov DM, Shiryaev AA, Akchurin RS Koronarbypass mit Kardioplegie und Auswirkungen auf das arbeitende Herz bei Patienten mit diffuser koronarer Herzkrankheit. Cardiologicheskiy vestnik. 2022;17(1):5-13.
Grinstein YI, Kosinova AA, Mongush TS, Goncharov MD Koronare Bypass-Operation: Ergebnisse und Wirksamkeit der Thrombozytenaggregationshemmung. Kreative Kardiologie.

