Neue Veröffentlichungen
Forscher entdecken, wie B-Zellen Krebs im Körper erkennen
Zuletzt überprüft: 02.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Wissenschaftler haben wichtige Merkmale von Immun-B-Zellen entdeckt, die ihnen eine erfolgreiche Bekämpfung von Tumoren ermöglichen, auch in Fällen, in denen sich der Krebs auf andere Körperteile ausgebreitet hat.
In der Fachzeitschrift Nature Immunology beschreiben die Forscher die Entwicklung eines Computertools zur Identifizierung dieser krebsbekämpfenden Immunzellen, das zu besseren personalisierten Immuntherapien führen könnte. Derzeit wirken die meisten Immuntherapien nur bei einer Minderheit der Patienten, und die Forscher arbeiten intensiv daran, den Patientenkreis, der davon profitieren könnte, zu erweitern.
Wissenschaftler der Abteilung für Biochemie der Universität Oxford, des Institute of Cancer Research London und der Universität Cambridge entnahmen Biopsien von Brustkrebspatientinnen und verwendeten eine Technik namens B-Zell-Rezeptor-Sequenzierung, um genetische Variationen in B-Zellen zu identifizieren.
B-Zellen sind, wie die bekannteren T-Zellen, Teil des Immunsystems und unterstützen den Körper bei der Bekämpfung von Infektionen und Krebs. Sie produzieren Proteine, sogenannte Antikörper, die an schädliche Substanzen wie Viren und Krebszellen binden und andere Teile des Immunsystems zu deren Zerstörung mobilisieren. Wenn ein Rezeptor einer B-Zelle eine Krebszelle erkennt und sich an sie bindet, verändert sich die B-Zelle und kann diese Krebszellen noch effektiver bekämpfen.
Rachel Bashford-Rogers, Erstautorin der Studie und außerordentliche Professorin am Institut für Biochemie der Universität Oxford, sagte: „Durch eine Kombination verschiedener genetischer Techniken konnten wir zeigen, dass sowohl B-Zell- als auch T-Zell-Immunreaktionen parallel zu den Veränderungen an einzelnen Tumorstellen im Körper entstehen. Einige B-Zell-Reaktionen waren jedoch an vielen oder allen Tumorstellen zu beobachten, was darauf hindeutet, dass die B-Zell-Reaktionen an unterschiedlichen Stellen nach Krebszellen suchen.“
„Hier haben wir ein gemeinsames und vorhersehbares Muster der Immunüberwachung von Zellen an mehreren Tumorstellen identifiziert und ein Werkzeug zur genauen Identifizierung dieser Zellen entwickelt. Wir zeigen, dass dies auch für andere Krankheiten, einschließlich Autoimmunerkrankungen, gilt, und so legt diese Arbeit den Grundstein für die Priorisierung spezifischer Antikörper zur Behandlung von Krebs und anderen Krankheiten.“
Die Forscher fanden heraus, dass einige einzigartige B-Zellen, die ihre genetische Sequenz veränderten, nachdem sie Krebszellen erkannt und gezielt angegriffen hatten, an mehreren metastasierten Tumorstellen vorhanden waren, an denen sich der Krebs ausgebreitet hatte. Das bedeutet, dass B-Zellen nach der Erkennung von Krebs in einem Körperbereich wandern, um in anderen Körperteilen Krebs zu jagen. B-Zellen, die nur an einer Tumorstelle gefunden wurden, veränderten ihre Sequenz seltener und führten keine wirksame Krebsüberwachung durch.
Das Team stellte außerdem fest, dass es die B-Zellen waren, die während der gesamten Behandlung der Patienten vorhanden waren und den Krebs erkannten, ihre genetische Sequenz änderten und so Krebs wirksamer erkannten.
Die Forscher nutzten diese Informationen, um ein Computertool zu entwickeln, das vorhersagt, welche B-Zellen Krebszellen am wahrscheinlichsten erfolgreich erkennen und bekämpfen.
Sie glauben, dass ihr Vorhersagetool dazu genutzt werden könnte, die wirksamsten B-Zellen gegen Krebs bei einem Patienten zu identifizieren und die Antikörper, die diese B-Zellen natürlicherweise produzieren, künstlich zu erzeugen. Dies könnte als personalisierte Immuntherapie eingesetzt werden, die das Immunsystem des Patienten stärkt.
Dr. Stephen-John Sammut, Erstautor der Studie und Leiter der Cancer Dynamics Group am Institute of Cancer Research in London sowie beratender Onkologe am Royal Marsden Hospital NHS Foundation Trust, sagte: „Wenn sich Krebs auf andere Körperteile ausbreitet, ist die Behandlung oft viel schwieriger. Unsere Studie hat gezeigt, dass die Immunreaktion auf Krebs nicht auf den ursprünglichen Tumorbereich beschränkt ist – wenn eine Immun-B-Zelle Krebs in einem Körperteil erfolgreich erkennt, sucht sie nach ähnlichen Krebszellen in anderen Körperteilen.“
„Derzeit gibt es nur sehr wenige Immuntherapien zur Behandlung von Brustkrebs. Mit dem von uns entwickelten Computertool können wir die B-Zellen, die die Krebszellen erkannt haben, sowie die von ihnen produzierten Antikörper isolieren und identifizieren. Auf diese Weise können wir Antikörper gegen Krebs entwickeln, die denen der B-Zellen ähneln. Diese könnten dann als personalisierte Behandlung zur Verstärkung der Immunantwort gegen fortgeschrittenen Brustkrebs eingesetzt werden.“
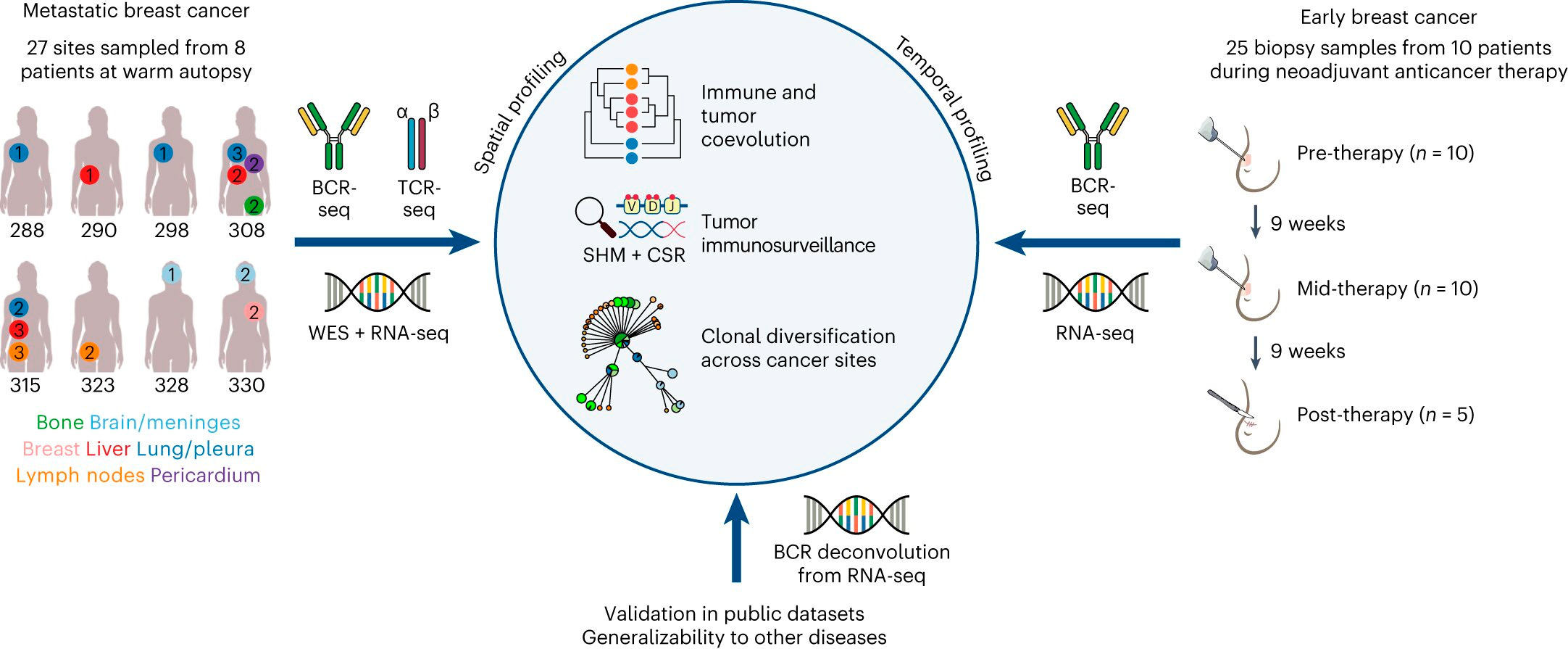
Beschreibung der Brustkrebskohorten und Überblick über das Studiendesign. Quelle: Nature Immunology (2024). DOI: 10.1038/s41590-024-01821-0
Professor Christian Helin, Generaldirektor des Institute of Cancer Research in London, fügte hinzu: „Immuntherapien haben die Aussichten für viele verschiedene Krebsarten verbessert, wirken aber leider immer noch nur bei einer Minderheit der Patienten. Wir müssen besser verstehen, wie das Immunsystem den Körper vor Krebs schützt. Die Forschung konzentrierte sich bisher hauptsächlich auf die Rolle der T-Zellen – die CAR-T-Zelltherapie ist die bekannteste Behandlungsmethode, die aus dieser Forschung hervorgegangen ist.“
„Diese Studie bietet spannende Einblicke in die Rolle der B-Zellen beim Wachstum und der Ausbreitung von Krebs, und ich freue mich darauf, dass dieses Instrument genutzt wird, um die Bemühungen auf die Entwicklung personalisierter Krebsimmuntherapien zu konzentrieren, die bei viel mehr Menschen wirken können als die meisten bestehenden Immuntherapien.“
