Facharzt des Artikels
Neue Veröffentlichungen
Fokale Alopezie
Zuletzt überprüft: 08.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
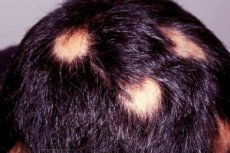
Alopecia areata ist eine eher seltene Erkrankung, die dennoch die Aufmerksamkeit vieler Wissenschaftler auf sich zieht. Interessant ist, dass Haarausfall, der mitten im Wohlbefinden beginnt, plötzlich aufhört. Er kann lange anhalten und zu vollständiger Kahlheit in bestimmten Bereichen des Kopfes oder sogar des Körpers führen, oder er kann recht schnell aufhören.
Alopecia areata beginnt meist mit einer kleinen kahlen Stelle, die sich zu vollständigem Haarausfall auf der Kopfhaut (Alopecia totalis) oder am ganzen Körper (Alopecia universalis) entwickeln kann. Starker Haarausfall tritt nur bei einem kleinen Teil der Betroffenen auf, etwa 7 %, obwohl dieser Anteil in der jüngeren Vergangenheit bei 30 % lag.
Am Rand der kahlen Stelle befinden sich drei Haartypen: kegelförmig, keulenförmig und ausrufezeichenförmig. Das nachwachsende Haar ist dünn und unpigmentiert und erhält erst später seine normale Farbe und Struktur zurück. Die Haarregeneration kann in einem Bereich der Kopfhaut erfolgen, während der Haarausfall in einem anderen Bereich anhält.
Schätzungen zufolge weisen 7 bis 66 % (durchschnittlich 25 %) der an fokaler Alopezie leidenden Menschen auch Abweichungen in der Nagelbildung auf. Die Nageldystrophie kann von leicht (Rauheit, Absplitterung) bis extrem ausgeprägt reichen.
Die Ursachen der verschiedenen Erscheinungsformen der Krankheit sind noch nicht ausreichend erforscht. Lange Zeit war fraglich, ob es sich bei den verschiedenen Formen des Haarausfalls um dieselbe Krankheit handelt. Offenbar gibt es einige Unterschiede in der Entstehung und Entwicklung der Krankheit, die der Wissenschaft noch unbekannt sind. Hier wird intensiv geforscht, und einiges ist bereits geklärt.
Wer ist anfällig für Alopecia areata?
Demografische Studien haben gezeigt, dass 0,05–0,1 % der Bevölkerung mindestens einmal an Alopezie leiden. In England gibt es 30.000–60.000 Menschen mit fokaler Alopezie, in Amerika 112.000–224.000 und weltweit 2,25–4,5 Millionen Menschen. Die ersten Anzeichen von Alopezie treten bei den meisten Menschen im Alter von 15–25 Jahren auf.
Es hat sich gezeigt, dass die Krankheit in 10-25 % der Fälle einen familiären Ursprung hat. Die meisten Menschen, die an fokaler Alopezie leiden, sind gesund, mit Ausnahme von Fällen von Alopezie, die durch das Down-Syndrom, die Addison-Krankheit, Schilddrüsenerkrankungen, Vitiligo und eine Reihe anderer Krankheiten verursacht werden.
Bezüglich der Häufigkeit von Alopecia areata bei Männern und Frauen gibt es zwei Ansichten: Entweder betrifft die Krankheit Männer und Frauen gleichermaßen (1:1) oder sie betrifft Frauen häufiger (2:1). Bei vielen Autoimmunerkrankungen sind Frauen sogar noch häufiger betroffen (10:1 beim systemischen Lupus erythematodes).
Man geht davon aus, dass dies auf Unterschiede im Hormonspiegel von Männern und Frauen zurückzuführen ist.
Die humorale und zelluläre Immunität von Frauen ist im Durchschnitt aktiver als die von Männern und widersteht bakteriellen und viralen Infektionen besser. Eine solche hochmobile Immunität ist jedoch anfälliger für die Entwicklung von Autoimmunprozessen. Es ist bekannt, dass viele Hormone, darunter Sexualsteroide, Adrenalin, Glukokortikoide, Thymushormone und Prolaktin, die Aktivität von Lymphozyten beeinflussen. Das stärkste Hormon, das das Immunsystem beeinflusst, ist jedoch Östrogen – das weibliche Sexualhormon.
Behandlungsstrategie bei Alopecia areata
Auch nach langjähriger Krankheit kann sich das Haarwachstum regenerieren. Bei vielen Patienten, insbesondere bei leichten Formen der Erkrankung, kann es zu einer spontanen Haarregeneration kommen. Bei richtiger Behandlung kann es auch in schweren Fällen zu einer Remission kommen. Natürlich gibt es auch unheilbare Formen und Fälle, in denen sich das Haarwachstum nur durch regelmäßige Behandlung regeneriert und nach Beendigung der Behandlung innerhalb weniger Tage wieder ausfällt.
Bei manchen Patienten kommt es trotz Behandlung zu einem Rückfall der Krankheit. Leider gibt es keine universellen Heilmittel oder Methoden zur Behandlung der fokalen Alopezie. Hier sind einige nützliche praktische Tipps:
- Um den kosmetischen Effekt der Behandlung schwerer, auffälliger Alopecia areata zu maximieren, ist es notwendig, die gesamte Kopfhaut zu behandeln, nicht nur die offensichtlich betroffenen Bereiche.
- Sie sollten nicht früher als in drei Monaten mit positiven Veränderungen rechnen;
- Das kosmetische Nachwachsen der Haare kann ein Jahr oder länger dauern, wobei eine fortlaufende Behandlung die Wahrscheinlichkeit eines dauerhaften Haarwachstums erhöht, jedoch können einzelne kahle Stellen erscheinen und verschwinden;
- Bei Patienten mit periodischem Haarausfall wird der Behandlungseffekt durch die prophylaktische Gabe von Antihistaminika verbessert;
- Das Haarwachstum wird auch durch die vorbeugende Einnahme von Multivitaminen gefördert, bei schweren Krankheitsverläufen werden Injektionen von B-Vitaminen empfohlen;
- Der psychologische Faktor spielt eine wichtige Rolle für die Wirksamkeit der Behandlung. Es gibt eine Reihe von Behandlungsmethoden, die zwar einen gewissen Erfolg erzielen können, deren Absetzen jedoch zu einem Rückfall der Krankheit führt. Alle derzeit angewandten Methoden sind bei leichten Formen der Erkrankung am wirksamsten und bei schweren Läsionen weniger wirksam. Verschiedene Behandlungsmethoden lassen sich in mehrere Gruppen einteilen:
- unspezifische Reizstoffe: Anthralin, Crotonöl, Dithranol usw.;
- Kontaktdermatitis verursachende Mittel: Dinitrochlorbenzol, Diphenylcyclopropenon, Dibutylester der Vierfachsäure usw.;
- unspezifische Immunsuppressiva: Kortikosteroide, 8-Methoxypsoralen in Kombination mit UVA (PUVA-Therapie);
- spezifische Immunsuppressiva: Cyclosporin;
- Methoden zur direkten Einwirkung auf die Haarfollikel: Minoxidil;
- alternative Behandlungsmethoden;
- experimentelle Behandlung: Neoral, Tacrolimus (FK506), Zytokine.
Arzneimittel zur Bekämpfung von Haarausfall
Bis vor kurzem staunten Wissenschaftler über die Leichtgläubigkeit von Menschen, die bereit waren, alle Mittel auszuprobieren, die Haarwiederherstellung versprachen. Studien haben jedoch gezeigt, dass Menschen so leicht davon überzeugt werden können, dass eine inerte Substanz Haarwachstum auslösen kann.
Verschiedene Emotionen und mentale Einstellungen können das Haar stark beeinflussen und es wachsen oder ausfallen lassen. All dies erschwert eine objektive Beurteilung der Wirksamkeit verschiedener Mittel gegen Haarausfall. Zusätzliche Schwierigkeiten ergeben sich aus der Tatsache, dass Haarausfall aus verschiedenen Gründen auftreten kann. So kann eine Substanz bei einer Art von Haarausfall wirken, bei einer anderen jedoch nicht.
Zur Behandlung von Alopezie werden folgende, den Medikamenten verwandte Substanzen eingesetzt:
- Minoxidil und seine Analoga;
- Dihydrotestosteronblocker und andere Antiandrogene;
- entzündungshemmende Mittel (Kortikosteroide);
- Reizstoffe mit immunsuppressiver Wirkung;
- Substanzen, die proliferative Prozesse in der Epidermis regulieren;
- Photosensibilisatoren, die in der Photochemotherapie verwendet werden. Physiotherapeutische Methoden und die sogenannte Alternativmedizin – Präparate auf Basis natürlicher Verbindungen und Pflanzenextrakte, die von verschiedenen Völkern zur Stärkung und zum Wachstum der Haare verwendet werden – sind eine gute Hilfe bei der komplexen Behandlung von Alopezie.
Photochemotherapie bei fokaler Alopezie
UV-Strahlung spielt bei der Behandlung von Alopezie eine bedeutende Rolle. Es ist bekannt, dass sich ein kurzfristiger Aufenthalt von Patienten in sonnigen Regionen positiv auf das Haarwachstum auswirkt.
Es kommt jedoch auch vor, dass manche Patienten im Sommer eine Verschlimmerung der Alopezie erleben. Die PUVA-Therapie (Photochemotherapie) ist die Kurzbezeichnung für eine Methode, bei der Photosensibilisatoren (Psoralene) und langwellige UV-Strahlung des A-Bereichs verwendet werden. Die Unterteilung des ultravioletten Spektrums in die Bereiche A (320–400 nm), B (280–320 nm) und C (<280 nm) wurde in der Medizin aufgrund der unterschiedlichen Empfindlichkeit der Haut gegenüber diesen Strahlungsarten eingeführt.
Die Haut ist gegenüber UVA-Strahlung am wenigsten empfindlich.
Derzeit werden lokale (bei leichten und mittelschweren Formen der fokalen Alopezie) und allgemeine (bei schweren Formen der Erkrankung) PUVA-Therapien angewendet, wobei Psoralene äußerlich in Form von Lösungen (bei leichten Formen), oral in Form von Tabletten oder in Kombination (bei schweren Formen) angewendet werden. Der Behandlungsverlauf umfasst 20-25 Bestrahlungen bei leichten Formen oder 25-30 Bestrahlungen bei mittelschweren und schweren Formen der Erkrankung, die 4-5 Mal pro Woche durchgeführt werden. Die Kurse werden je nach klinischem Effekt nach 1-3 Monaten wiederholt.
Folgende Gruppen von Psoralenen werden verwendet:
- zur oralen Verabreichung – 8-Methoxypsoralen, 5-Methoxypsoralen;
- zur lokalen Anwendung - 1%ige Ölemulsion aus 8-Methoxypsoralen („Oxoralen-Ultra“) und dem synthetischen Arzneimittel 4,5,8-Trimethylpsoralen (in Form von Bädern verwendet).
Der Hauptvorteil der topischen Anwendung von Psoralenen besteht in der Beseitigung von Übelkeit und Kopfschmerzen (eine Nebenwirkung, die bei einem erheblichen Anteil der Patienten beobachtet wird, die Psoralene oral einnehmen).
Psoralene wirken auf der Haut nur unter Einwirkung von ultraviolettem Licht. Während der Photosensibilisierung wird die zelluläre DNA-Synthese in der Epidermis durch photochemische Bindung von DNA an Psoralen selektiv unterdrückt. Dies hat einen direkten Einfluss auf das Immunsystem der Haut, ohne die epidermale Zellfunktion zu hemmen. Es wird angenommen, dass die PUVA-Therapie die T-Zell-Funktion und die Antigenpräsentation beeinflusst und lokale immunologische Angriffe auf den Haarfollikel durch die Depletion von Langerhans-Zellen unterdrückt. Die PUVA-Therapie bewirkt eine allgemeine Immunsuppression durch direkte oder indirekte (über Interleukin 1) Stimulation der Prostaglandine E2, was zu einer Blockade der efferenten Lymphgefäße führt.
Die PUVA-Therapie darf nur in einer medizinischen Einrichtung von einem Arzt mit entsprechender Ausbildung und Erfahrung durchgeführt werden. Der Patient nimmt 1,5 bis 2 Stunden vor der Bestrahlung Psoralen mit fettarmer Nahrung oder Milch ein. Während der ersten Sitzung wird eine durchschnittliche Dosis von 0,5 bis 3,0 J/cm² (je nach Hauttyp) oder eine minimale phototoxische Dosis verabreicht. Die Verweildauer in der Behandlungskabine ist bei jedem Patienten unterschiedlich. Die Bestrahlungszeit wird dokumentiert und mit jeder Sitzung erhöht. Gute Ergebnisse werden durch die lokale Anwendung von 8-Methoxypsoralen-Ölemulsion (1 mg/l) bei 37 °C und UV-Bestrahlung mit Einzeldosen von 0,3 bis 8,0 J/cm² für 20 Minuten 3- bis 4-mal pro Woche erzielt. Nach 24 Wochen mit einer Gesamtbestrahlungsdosis von 60,9 bis 178,2 J/cm² konnte bei 8 von 9 Patienten ein fast vollständiges Nachwachsen der Haare beobachtet werden.
Bei einigen Patienten kann es durchschnittlich 10 Wochen nach Beendigung der Behandlung zu einem Rückfall der Erkrankung mit allmählicher Reduktion der PUVA-Wirkung kommen. Die Wirksamkeit der PUVA-Therapie hängt auch von der klinischen Form der Alopezie, der Dauer der Erkrankung, dem Stadium des Prozesses und der Dauer des letzten Rückfalls ab. Die PUVA-Therapie wird mit topischen Kortikosteroiden, Anthralin, Calcipotriol und aromatischen Retinoiden (Acitretin, Etretinat) kombiniert. Diese Kombination ermöglicht eine geringere Gesamtdosis an UV-Strahlung.
Kontraindikationen für die Anwendung der PUVA-Therapie sind: individuelle Arzneimittelunverträglichkeit, akute Magen-Darm-Erkrankungen, Diabetes mellitus, Thyreotoxikose, Bluthochdruck, Tuberkulose, Schwangerschaft, Kachexie, Katarakte, Tumore, Erkrankungen der Leber, Nieren, des Herzens, des Nervensystems sowie Erkrankungen mit erhöhter Lichtempfindlichkeit. Die Therapie sollte nicht bei Kindern und Personen unter 18 Jahren sowie bei Patienten über 55 Jahren durchgeführt werden.
Eine vergleichende Analyse wissenschaftlicher Veröffentlichungen der letzten 10 Jahre legt nahe, dass die PUVA-Therapie bei Patienten mit fokaler Alopezie weniger wirksam ist als eine topische immunsuppressive Therapie.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]

