Lymphozyten mobilisieren das Immunsystem gegen aggressiven Brustkrebs
Zuletzt überprüft: 14.06.2024

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Forscher der Autonomen Universität Barcelona (UAB) und des Forschungsinstituts Hospital del Mar haben bestätigt, dass Patienten, die NK-Lymphozyten um ihre Tumore herum aufweisen, besser auf die Behandlung ansprechen. Dies unterstützt die Verwendung von von NK-Zellen freigesetzten Zytokinen als Marker für die Behandlungsreaktion mithilfe eines einfachen Bluttests und unterstützt die Verwendung dieser Lymphozyten zur Verbesserung der Behandlung bei Patienten mit metastasiertem HER2-positivemBrustkrebs.
NK-Zellen, die für ihre Anti-Tumor-Eigenschaften bekannt sind, können in Kombination mit einer Behandlung gegen die aggressivste Form von Brustkrebs das Immunsystem aktivieren, um Krebszellen zu erkennen. Diese Fähigkeit ermöglicht es ihnen, andere Zellen des Immunsystems anzuziehen, um den Tumor zu bekämpfen.
Entdeckung eines potenziellen Biomarkers
Eine im Journal of Experimental & Clinical Cancer Researchveröffentlichte Forschungsarbeit ermöglichte es den Forschern außerdem, einen potenziellen Biomarker zur Identifizierung von Patienten zu beschreiben, die auf die Behandlung ansprechen.
Die Studie wurde von Wissenschaftlern der Immune and Infection Research Group am Hospital del Mar Research Institute, Dr. Aura Muntasell, die auch an der UAB lehrt, und der Doktorandin Sarah Santana geleitet.
Frühere Forschungsarbeiten und neue Entdeckungen
Frühere Forschungen dieser Gruppe haben bestätigt, dass das Vorhandensein von NK-Zellen, einer Art zytotoxischer Lymphozyten, die Tumorzellen abtöten können, in HER2-positiven Brustkrebstumoren mit der Reaktion der Patientin auf eine Behandlung mit Anti-HER2-Antikörpern zusammenhängt. Trotz dieser Verbindung war ihre Anzahl jedoch geringer als die anderer Zellen des Immunsystems, sodass die Forscher vermuteten, dass sie auch eine regulierende Rolle bei der Reaktion des Körpers auf Krebs spielen.
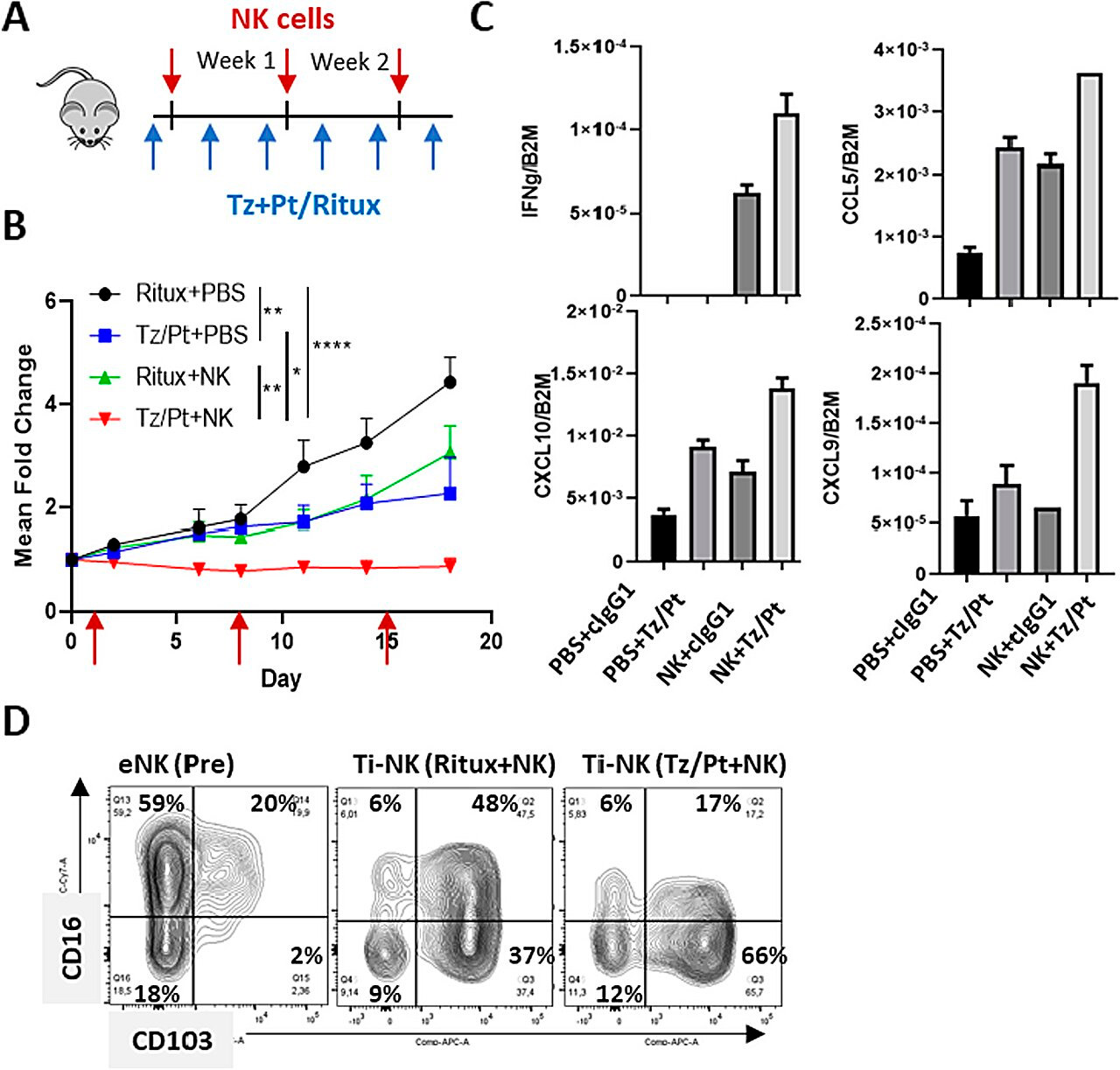
Behandlung mit einer Kombination aus NK-Zellen und Anti-HER2-Antikörpern in einem humanisierten Mausmodell von HER2-positivem Brustkrebs. Quelle: Journal of Experimental & Clinical Cancer Research (2024). DOI: 10.1186/s13046-023-02918-4
Neue Forschungen haben sich auf die Klärung dieses Aspekts konzentriert. Durch den Vergleich von RNA-Biopsien von HER2-positiven Brustkrebstumoren mit und ohne NK-Zellen sowie von Mausmodellen konnte gezeigt werden, dass diese Zellen bei Kontakt mit Antikörpern, die gegen diese Tumore eingesetzt werden, zwei Arten kleiner Proteine freisetzen – Zytokine und andere lösliche Faktoren.
Dadurch verändert sich die Mikroumgebung des Tumors, was wiederum anderen Zellen des Immunsystems das Eindringen erleichtert und die Wirkung der Krebsbehandlung verstärkt.
Potenzieller neuer Biomarker für die Behandlungsreaktion
Die Studie untersuchte auch, ob Patienten durch Blut- oder Serumtests Faktoren erkennen konnten, die von NK-Zellen freigesetzt wurden, wenn sie einer Behandlung mit Anti-HER2-Antikörpern ausgesetzt wurden. Durch Serumproben von Patienten während der Behandlung wurde ihr Vorhandensein in Fällen bestätigt, in denen die Person positiv reagierte.
„Neue Erkenntnisse bestätigen die Fähigkeit von Anti-HER2-Therapien, eine Immunreaktion auszulösen, die mit einer größeren therapeutischen Wirksamkeit korreliert. Dies sollte als Grundlage für eine weitere Verbesserung und Personalisierung der Behandlung von Patienten mit HER2-positivem Brustkrebs dienen“, sagte Dr. Joan Albanel, Chief Executive Officer der Onkologieabteilung des Hospital del Mar, Direktorin des Krebsforschungsprogramms des Forschungsinstituts des Hospital del Mar und eine der Autoren der Studie.
Übertragung der Erkenntnisse auf andere Tumorarten
Die Forscher glauben, dass diese Erkenntnisse auf andere Tumorarten übertragbar sein könnten, da die Studie „Beweise dafür liefert, dass die Aktivität von NK-Lymphozyten als Zellen, die in der Lage sind, die Tumorumgebung zu verändern, auf andere Tumore übertragen werden kann“, erklärte Dr. Muntasell.
